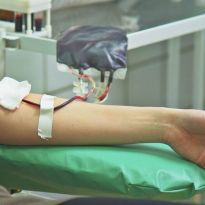
На профессиональном языке переливание крови называется гемотрансфузией. В ходе данной процедуры пациенту вводят донорскую кровь или ее компоненты.
Метод применяется во всех странах для лечения самых разных патологий и ежегодно помогает спасти жизни тысяч людей. Как подготовиться к переливанию и каковы показания к проведению этой процедуры, будет рассказано далее.
Суть метода
Поскольку гемотрансфузия по своей сути является пересадкой чужого биоматериала, а подобрать полностью идентичную кровь, целиком совпадающую по всем антигенным системам, практически невозможно, в настоящее время цельная кровь применяется крайне редко.
Чтобы предотвратить осложнения и отторжения, донорскую кровь чаще разделяют на компоненты (плазму и эритроцитарную массу). Биоматериал, полученный от донора, заранее отправляют на карантинное хранение, где он подвергается обработке низкими температурами.

Кровь может храниться в холодильнике до 20 дней, за этот срок не растратятся полезные свойства. Но важно помнить, что красные кровяные клетки не выдерживают замораживания, поскольку оно приводит к нарушению целостности их оболочки.
Основными задачами крови, попавшей в организм пациента, являются:
- гемостатическая функция;
- заместительная;
- дизинтоксикационная;
- питательная;
- стимулирующая.
Проводить гемотрансфузию нужно очень аккуратно, строго соблюдая технику переливания и только после проведения анализа на совместимость. Любое необдуманное решение может привести к серьезнейшим осложнениям, вплоть до гибели пациента.
Показания
Процедура назначается довольно часто. К абсолютным показаниям к переливанию относятся:
.jpg)
- Потеря большого объема крови, что может привести к анемии и летальному исходу. Если пациент потерял более 30% этой жидкости, снижается уровень гемоглобина и падает кровяное давление, восстановить утраченный биоматериал нужно как можно быстрее.
- Проведение хирургического вмешательства, сопровождающееся потерей мягких тканей.
- Неостанавливающееся кровоизлияние.
- Тяжелая форма анемии.
- Шоковое состояние пациента, вызванное травмой.
Относительные показания к процедуре – ситуации, в которых переливание является вспомогательным методом:
- Гемолитические нарушения.
- Наличие болезней, сопровождающихся гнойными новообразованиями и внутренним воспалением.
- Интоксикация организма химическими веществами.
- Ожог мягких тканей (особенно тяжелой формы).
- Предоперационный период.
- Нарушение работы внутренних органов.
- ДВС-синдром. При нем требуется переливание плазмы.
- Длительное лечение антикоагулянтами непрямого действия.
- Нехватка в собственной крови определенных компонентов.
При относительных показаниях в 50% случаев назначается не переливание крови, а введение определенных ее компонентов в зависимости от формы патологии.
Виды гемотрансфузии
Медики классифицируют переливание по двум критериям: способу осуществления и пути введения.
Выделяют такие виды гемотрансфузии:
.jpg)
- Непрямой. Введение пациенту определенных компонентов донорской крови: плазмы, эритроцитов или лейкоцитарной массы.
- Прямой. Биоматериал поступает напрямую от донора к реципиенту. Процедура осуществляется при помощи шприца и использования специального аппарата.
- Обменный. Чаще всего назначается при почечной недостаточности, гемотрансфузионном шоке. У больного изымают определенное количество биоматериала и замещают донорским в таком же объеме.
- Аутогемотрансфузия. Переливание собственной крови пациента, забор которой осуществлялся за несколько часов до операции.
По путям введения различают следующие способы переливания:
- в вену (самая распространенная методика);
- в аорту;
- в костный мозг;
- в артерию.
Подготовка
Чтобы предотвратить возникновение осложнений у детей и у взрослых, перед процедурой проводится тщательная подготовка.
Первое, что требуется сделать, – узнать, какой у пациента резус-фактор, затем выясняется группа крови. Только после получения этих данных можно приступать к поиску донора.
Также медику требуется провести определенные исследования, чтобы выяснить, имеются ли у пациента хронические заболевания или противопоказания.
Если есть возможность, за 48 часов до переливания рекомендуется взять кровь пациента для проведения биологических проб и тестов на аллергическую реакцию.
Проведение проб
Перед вливанием донорской крови или биоматериала, взятого из контейнера, медик обязан провести контрольные исследования. Соблюдение этого правила является обязательным.
.jpg)
- Проба на резус-фактор. Если после смешивания донорского и биоматериала реципиента произошла реакция агглютинации, переливание проводить нельзя.
- Проба на индивидуальную совместимость. Венозную кровь пациента смешивают с цитратом натрия, через некоторое время добавляют биоматериал донора. В случае возникновения агглютинации процедуру проводить нельзя.
- Биологическая проба. В начале переливания введение жидкости осуществляется дробно. Если пациент не испытывает дискомфорта и неприятных ощущений, процедуру можно продолжать. При возникновении болезненных ощущений в области поясницы и озноба требуется немедленно остановить мероприятие.
Совместимость групп
Схема переливания разработана очень давно. Очень важно, чтобы у пациента и донора были совместимы группы крови, в противном случае проводить процедуру категорически запрещено.
- 1 считается универсальной, ее можно переливать пациентам с 1, 2, 3 и 4 группой крови.
- 2 подходит людям со 2 и 4 группой.
- 3-ю можно вливать пациентам с 3 и 4 группой.
- 4 подходит пациентам только с 4 группой.
Прежде чем приступать к вливанию донорского биоматериала, врач также должен убедиться в совпадении резус-фактора.
Как осуществляется процедура
При гемотрансфузии врач должен строго соблюдать все правила. Если есть возможность, у пациента рекомендуется поинтересоваться, не проводилась ли аналогичная процедура прежде и какова была реакция организма на чужой биоматериал.
Переливание у взрослых
Алгоритм действий при процедуре всегда одинаковый. После того как совместимость подтвердилась, можно приступать к самому процессу.
.jpg)
Перед операцией необходимо извлечь контейнер с донорским биоматериалом и в течение 40 минут держать его при комнатной температуре (при наличии определенных показаний контейнер требуется подогреть до 37 градусов).
Для введения биоматериала всегда используется одноразовая система для переливания, оснащенная специальным фильтром. Скорость введения донорского биоматериала — 40-60 капель в секунду.
Во время процесса врач должен следить за состоянием больного и в случае возникновения дискомфорта или ухудшения состояния немедленно прекратить процедуру. Кровь из контейнера полностью переливать нельзя, небольшое количество биоматериала должно остаться в клинике и храниться в течение 2 суток (чтобы в случае необходимости можно было провести необходимые анализы).
Переливание у детей
Как делают гемотрансфузию ребенку? Процедура переливания проводится аналогичным образом. Операция осуществляется только при наличии прямых показаний, поскольку детский организм является более уязвимым и может начать отторгать чужеродный биоматериал.
Отличительная черта заключается в том, что при переливании крови детям не используют биоматериал родственников, так как в этих случаях повышается вероятность инфицирования.
Противопоказания
Медицинская практика подтверждает, что переливание крови – очень серьезная процедура, которая нередко провоцирует осложнения и усугубляет ситуацию. Даже если пробы подтвердили совместимость, все равно существует риск отторжения.
Прежде чем приступать к процессу, медики обязаны рассмотреть противопоказания к переливанию и выяснить, не страдает ли пациент от таких нарушений:
.jpg)
- повышенное артериальное давление 3 стадии;
- сбои в работе сердечной мышцы;
- нарушение кровообращения и сосудистые заболевания;
- аллергическая реакция;
- неправильный обмен белков в организме;
- гнойный воспалительный процесс в сердечной мышце.
Процедуру не рекомендуется проводить, если у пациента возникали осложнения после предыдущего переливания, а также при наличии опухолей злокачественной природы.
Возможные осложнения
При гемотрансфузии возникают самые разные отрицательные последствия. В большинстве случаев они обусловлены несовместимостью компонентов крови и ошибками медперсонала (ненадлежащее хранение, нарушение правил в ходе операции).
Самыми распространенными осложнениями являются:
- лихорадка и озноб;
- цианоз;
- нарушение дыхания и удушье;
- резкий скачок артериального давления;
- тахикардия и аритмия;
- инфаркт легкого;
- возникновение острой почечной недостаточности.
Чтобы предотвратить такие осложнения, в ходе переливания за пациентом должен следить медработник, фиксирующий все изменения в его состоянии. Желательно, чтобы сама процедура осуществлялась квалифицированным медиком с большим стажем.
Прежде чем делать переливание, необходимо не только провести множественные анализы на совместимость и определить показания, но также взвесить все плюсы и минусы процедуры. Важно понимать, что гемотрансфузия может не только восстановить здоровье пациента, но и усугубить ситуацию вплоть до летального исхода.
Трансфузия крови – это введение внутрь организма цельной крови или ее компонентов (плазмы, эритроцитов). Делается это при многих заболеваниях. В таких сферах, как онкология, общая хирургия и патология новорожденных, сложно обходится без этой процедуры. Узнайте, в каких случаях и как переливают кровь.
Правила переливания крови
Многие люди не знают, что такое гемотрансфузия и как происходит эта процедура. Лечение человека таким методом начинает свою историю далеко в древности. Лекари Средневековья широко практиковали такую терапию, но не всегда успешно. Свою современную историю гемотрансфузиология начинает в 20 веке благодаря бурному развитию медицины. Этому поспособствовало выявление у человека резус-фактора.
Ученые разработали методики консервирования плазмы, создали кровезаменители. Широко используемые компоненты крови для переливания получили свое признание во многих отраслях медицины. Одно из направлений трансфузиологии – плазмотрансфузия, ее принцип базируется на введении в организм пациента свежезамороженной плазмы. Гемотрансфузионный метод лечения требует ответственного подхода. Чтобы избежать опасных последствий, существуют правила переливания крови:
1. Гемотрансфузия должна проходить в асептической среде.
2. Перед процедурой, вне зависимости от ранее известных данных, врач лично должен провести такие исследования:
- определение групповой принадлежности по АВ0 системе;
- определение резус-фактора;
- проверить, совместим ли донор и реципиент.
3. Запрещается использование материала, который не прошел исследование на СПИД, сифилис и сывороточный гепатит.
4. Масса взятого материала за один раз не должна быть свыше 500 мл. Взвесить его должен врач. Храниться он может при температуре 4-9 градусов 21 день.
5. Новорожденным процедура проводится с учетом индивидуальной дозировки.
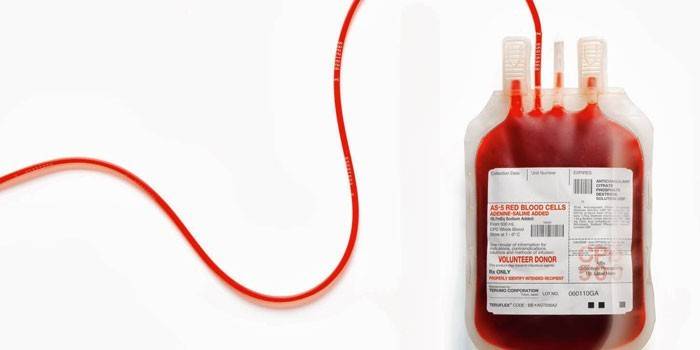
Совместимость групп крови при переливании
Основные правила трансфузии предусматривают строгое переливание крови по группам. Существуют специальные схемы и таблицы совмещения доноров и реципиентов. По системе Rh (резус-фактора) кровь подразделяется на положительную и отрицательную. Человеку, имеющему Rh+, можно давать Rh-, но не наоборот, иначе это приведет к склеиванию эритроцитов. Наглядно наличие системы АВ0 демонстрирует таблица:
Исходя из этого, можно определить основные закономерности гемотрансфузии. Человек, имеющий О (I) группу, является универсальным донором. Наличие АВ (IV) группы свидетельствует, что обладатель – универсальный реципиент, ему можно делать вливание материала любой группы. Обладателям А (II) можно переливать О (I) и А (II), а людям имеющим В (III) – О (I) и В (III).
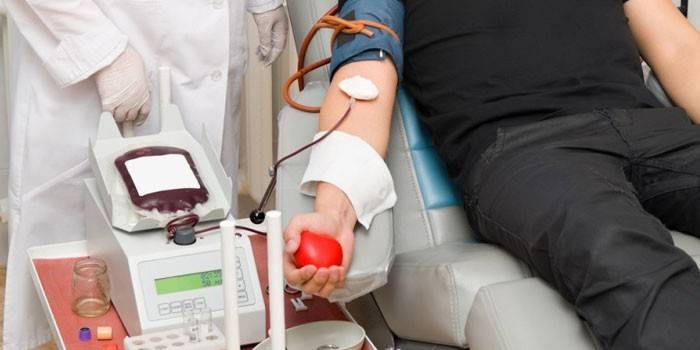
Техника переливания крови
Распространенный метод лечения различных заболеваний – это непрямая трансфузия свежемороженой крови, плазмы, тромбоцитарной и эритроцитарной массы. Очень важно провести процедуру правильно, строго по утвержденным инструкциям. Делают такое переливание с помощью специальных систем с фильтром, они одноразовые. Всю ответственность за здоровье пациента несет лечащий врач, а не младший медицинский персонал. Алгоритм переливания крови:
- Подготовка пациента к гемотрансфузии включает в себя сбор анамнеза. Врач выясняет у пациента наличие хронических заболеваний и беременностей (у женщин). Берет необходимые анализы, определяет группу АВ0 и резус-фактор.
- Врач выбирает донорский материал. Макроскопическим методом его оценивает на пригодность. Перепроверяет по системам АВ0 и Rh.
- Подготовительные меры. Проводится ряд проб на совместимость донорского материала и пациента инструментальным и биологическим способом.
- Проведение трансфузии. Пакет с материалом перед трансфузией обязан пребывать при комнатной температуре 30 минут. Процедуру проводят одноразовой асептической капельницей со скоростью 35-65 капель в минуту. При проведении переливания больной должен находиться в абсолютном спокойствии.
- Врач заполняет протокол гемотрансфузии и дает инструкции младшему медицинскому персоналу.
- За реципиентом наблюдают на протяжении суток, особенно пристально первые 3 часа.
Переливание крови из вены в ягодицу
Аутогемотрансфузионная терапия сокращенно называется аутогемотерапия, это переливание крови из вены в ягодицу. Является оздоровительной лечебной процедурой. Главное условие – это укол собственного венозного материала, который осуществляется в ягодичную мышцу. Ягодица должна прогреваться после каждого укола. Курс составляет 10-12 дней, на протяжении которых объем вводимого кровяного материала увеличивается с 2 мл до 10 мл за один укол. Аутогемотерапия – это хороший метод иммунной и обменной коррекции собственного организма.
Прямое переливание крови
Современная медицина применяет прямое переливание крови (сразу в вену от донора реципиенту) в редких экстренных случаях. Достоинства такого метода в том, что исходный материал сохраняет все присущие ему свойства, а недостаток – сложное аппаратное обеспечение. Переливание таким методом может вызвать развитие эмболии вен и артерий. Показания к гемотрансфузии: нарушения системы свертываемости при безуспешности другого вида терапии.
Показания к переливанию крови
Основные показания к переливанию крови:
- большие экстренные кровопотери;
- кожные гнойные заболевания (прыщи, фурункулы);
- ДВС-синдром;
- передозировка непрямых антикоагулянтов;
- тяжелые интоксикации;
- болезни печени и почек;
- гемолитическая болезнь новорожденных;
- тяжелые анемии;
- хирургические операции.

Противопоказания к переливанию крови
Существует риск возникновения тяжелых последствий в результате гемотрансфузии. Можно выделить основные противопоказания к переливанию крови:
- Запрещается проводить гемотрансфузию несовместимого по системам АВ0 и Rh материала.
- Абсолютная непригодность – это донор, который имеет аутоиммунные болезни и хрупкие вены.
- Выявление гипертонии 3 степени, бронхиальной астмы, эндокардита, нарушений мозгового кровообращения тоже будут противопоказаниями.
- Запретить гемотрансфузию могут по религиозным причинам.
Переливание крови – последствия
Последствия переливания крови могут быть как позитивные, так и негативные. Положительные: быстрое восстановление организма после интоксикаций, повышение гемоглобина, излечение от многих заболеваний (анемий, отравлений). Негативные последствия могут возникнуть в результате нарушений методики гемотрансфузии (эмболический шок). Переливание может вызывать проявление признаков заболеваний, у пациента, которые были присущи донору.
 Нельзя быть беспечным при переливании крови или плазмы. Чтобы гемотрансфузия дала необходимый результат, необходимо подготовить пациента и правильно подобрать донорский материал.
Нельзя быть беспечным при переливании крови или плазмы. Чтобы гемотрансфузия дала необходимый результат, необходимо подготовить пациента и правильно подобрать донорский материал.
Существует ряд факторов, которые влияют на успех проведения манипуляции. Очень важными параметрами является поэтапность процедуры и показания к переливанию. Современные технологии очень развиты, но не могут гарантировать 100% результат. В худшем случае есть риск летального исхода.
История гемотрансфузии
С 1926 года в Москве работает НМИЦ гематологии, который является ведущим научным центром страны. А первые попытки донорства зафиксированы еще в древние времена. Но результаты были неудачными в большинстве случаев. Причины две:
- На тот момент еще невозможно было установить группу крови и резус-фактор.
- У лекарей не было необходимого оборудования и знаний о трансфузиологии.
Если переливать несовместимую кровь, пациент умрет. Поэтому сейчас практически не вводят цельную кровь, а только ее компоненты. И этот метод безопаснее.
Какие есть риски для реципиентов
Техника переливания плазмы похожа на введение медикаментов через капельницу. Но здесь все сложнее. Эта манипуляция то же самое, что и трансплантация живых тканей. В состав крови входят различные составляющий клеток, вреди которых:
Даже идеально подобранные клетки донора не являются идентичными тем, что у пациента. Поэтому существует вероятность отторжения. И ответственным за последствия при переливании является доктор. Поэтому он должен заранее рассчитать вероятность отторжения.
Любое вмешательство является риском, и шанс успеха не всегда зависит от правильности подготовки и квалификации доктора. А при переливании не допускается поверхностное отношение медицинского персонала к работе. Также нельзя торопиться, и необходимо обладать определенным запасом знаний. В первую очередь доктор обязан проверить любые другие способы. И переливание плазмы осуществляется только, если без него не обойтись. А если у пациента есть противопоказания, переливание запрещено вообще.
В каких случаях необходимо переливание
У манипуляции есть определенная цель. Чаще всего донорский материал необходим для восполнения запасов крови при большой кровопотере. А еще гемотрансфузия – эффективный способ повысить количество тромбоцитов, если человек страдает от плохой свертываемости. Существуют определенные показания манипуляции:
- Тяжелая степень анемии.
- Опасная для жизни кровопотеря.
- Шоковое состояние.
Необходимо хирургическое вмешательство, при котором есть вероятность большой кровопотери или будут использованы приборы, которые создают искусственное кровообращение (например, операция на сосудах, сердце).
Но также причиной переливания могут стать:
- Отравление организма химикатами.
- Сепсис.
- Болезни, связанные с кровью.
Переливание для детей
У гемотрансфузии нет ограничений по возрасту. Если необходимо, манипуляцию могут назначить и новорожденным. Показания переливания для детей такие же. Гемотрансфузия – отличное решение, если опасная болезнь быстро прогрессирует. Переливание у новорожденных может быть вызвано следующими причинами:
- Желтуха.
- Печень или селезенка увеличены в размерах.
- Необходимо повысить количество эритроцитов.
Основной аргумент для проведения манипуляции – показатель билирубина. К примеру, у ребенка он превышает 50 мкмоль/л (для проверки берут пуповинные материалы), необходимо тщательно следить за ребенком, поскольку это считается нарушением. Возможно, в будущем понадобится донорский материал. Но ключевую роль играет не только сам показатель билирубина, но и как быстро он накапливается. Если она выше нормы, необходима гемотрансфузия.
Когда переливать кровь нельзя
Подготовка – важный этап манипуляции. Существуют некоторые ограничения, когда переливать кровь становится запрещено. Например:
- Инфаркт миокарда.
- Ишемичная болезнь сердца.
- Сердечная недостаточность.
- Врожденный порок сердца.
- Проблемы с мозговым кровообращением.
- Бактериальный эндокардит.
- Оттек легких.
- Гипертония.
- Тромбоэмболический синдром.
- Обострение гломерулонефрита.
- Печеночная или почечная недостаточность.
- Астма.
- Аллергия на многие раздражители.
Но иногда переливание плазмы больному – единственный возможный способ спасти пациента, поэтому некоторые противопоказания могут не учитываться. Но сначала необходимо проверить совместимость тканей донора и реципиента, поэтому проходится ряд проб. Также перед переливанием плазмы проводится диагностика.
Донорская кровь для людей, страдающих аллергией
 Если у человека часто проявляются аллергические реакции, есть некоторые правила переливания. Для начала необходимо осуществить десенсибилизирующую терапию. Для этого внутривенно вводят следующие препараты:
Если у человека часто проявляются аллергические реакции, есть некоторые правила переливания. Для начала необходимо осуществить десенсибилизирующую терапию. Для этого внутривенно вводят следующие препараты:
Препараты являются антигистаминными, но во многих случаях также нужны и гормональные. Чтобы проверить наличие аллергии на биоматериал донора, пациенту вводят небольшое количество материала. Акцент делают не на количестве, а на качестве крови. В плазме отставляют только те вещества, которые необходимы для больного. А объем жидкости можно восполнить, используя кровезаменители.
Биоматериалы для трансфузии
- Для переливания могут использоваться:
- Цельная кровь (используется достаточно редко).
- Эритроциты с минимальным количеством тромбоцитов и лейкоцитов.
- Тромбоциты (их можно хранить не более 3-х суток).
- Переливание свежезамороженной плазмы. Она подойдет при ожогах, столбняке или стафилококковой инфекции.
- Компоненты, необходимые чтобы улучшить свертываемость.
Цельную кровь вводят редко, поскольку необходимо очень много биологического материала, а риск отторжения очень высокий. А в большинстве случаев пациенту нежны только недостающие компоненты, поэтому нет смысла пересаживать ему чужеродные клетки. Цельная кровь может подойти для операций на сердце или если случилась сильная кровопотеря.
Существуют также несколько способов трансфузии:
- Восполнение необходимых компонентов крови, вводя их внутривенно.
- Обменное переливание. Когда часть крови пациента необходимо заменить донорскими материалами. Этот способ подойдет при почечной недостаточности, интоксикации или гемолизе. Чаще всего в качестве материала используется свежезамороженная плазма.
- Аутогемотрансфузия. Этот способ предусматривает введение пациенту его же собственной крови. Жидкость можно собирать при кровотечении. Ее очищают и сохраняют. Этот способ переливания актуален, если группа крови редкая и не получается найти донора.
Последствия переливания крови
Практика показала, что при выполнении всех необходимых правил, осложнений после гемотрансфузии не появляется. Если проверять статистику, процент осложнений не превышает одного из ста. Но всегда есть риск побочных эффектов, способных привести к сбою в организме и в худшем случае к летальному исходу. Переливание является опасной процедурой, поэтому у пациентов обычно берут письменное согласие на проведение процедуры (в виде протокола переливания плазмы), объясняя, к каким последствиям это может привести и почему нельзя использовать другие способы.
Среди неблагоприятных последствий, связанных с иммунитетом можно выделить:
- Фебрильная реакция. В большинстве случаев лихорадка. В случае если реакция является результатом отторжения крови донора, необходимо остановить переливание. Но если реакция не является гемолитической, она не опасна для жизни. У человека также могут появляться головные боли, зуд и аллергия. Назначают специальный препарат.
- Уртикарная сыпь. Появляется сразу после гемотрансфузии. Такое состояние после переливания плазмы встречается часто. Является реакцией на высвобождение гистамина. Лечится препаратом бенадрил.
- Снижение гемоглобина и гипотония. Сопровождается респираторным дистресс-синдромом. Причина в повреждении легких. Здесь необходимо вмешательство доктора, который устанавливает прибор механической вентиляции. К счастью, риск летального исхода в таких случаях низкий, главное, чтобы персонал сразу сориентировался.
- Гемолиз. Случается, если плазма пациента и донора несовместимы. Была допущена ошибка при проверке. Проблема в том, что показания могут выражаться не сразу, проявляясь в виде легкой анемии (она часто бывает и при правильном переливании). Но как осложнения могут возникнуть проблемы со свертываемостью, шок, гипотония и почечная недостаточность. Избежать проблемы можно своевременно прекратив переливание, подключив пациента к препарату искусственного дыхания и обязательно ввести адреналин. Все это должно быть готово заранее, перед началом переливания, чтобы своевременно оказать необходимую помощь.
Есть еще одно осложнение – перегрузка объема. Эта проблема не касается иммунной системы. Если превысить объем плазмы, нагрузка на внутренние органы увеличивается. То же с объемом жидкости в теле. Можно вылечить, выпив мочегонные препараты. Также проблема возникает при нарушении алгоритма переливания плазмы.
Переливание крови – одна из самых необходимых процедур в современной медицине. Порой только эта манипуляция способна спасти человеку жизнь.
 26-07-2019
26-07-2019 0 Просмотров
0 Просмотров 0 комментариев
0 комментариев 0 Рейтинг
0 Рейтинг