Гранулематоз Вегенера (другое название недуга – гранулематоз с полиангиитом) – патология аутоиммунного характера, сопровождающаяся воспалением стенок кровеносных сосудов (васкулит). Поражаются мельчайшие и средние сосуды – капилляры, артерии, артериолы, венулы.
При этом в аномальный процесс вовлекаются внутренние органы – печень, почки, дыхательные пути, органы зрения. Патология имеет свойство быстро прогрессировать. На фоне отсутствия должного медикаментозного воздействия летальный исход наступает в течение 1 года.
Этиология и патогенез, патанатомия, разновидности болезни и особенности течения, клинические проявления, диагностические исследования и варианты консервативной терапии – подробно в статье.
Этиология и классификация
 Несмотря на развитость современной медицины, врачи не знают точной причины развития заболевания. Многие ученые придерживаются мнения, что доминирующую роль в возникновении играет наследственный фактор.
Несмотря на развитость современной медицины, врачи не знают точной причины развития заболевания. Многие ученые придерживаются мнения, что доминирующую роль в возникновении играет наследственный фактор.
Также известно, что люди, которые перенесли какую-либо инфекцию, более склонны к развитию патологического процесса. Не исключена связь между патогенными микроорганизмами и возникновением системного некротического васкулита.
Медицинским специалистам достоверно известно, что чаще всего заболевание диагностируют у людей, у которых в анамнезе вирусный гепатит B или C, ВИЧ-инфекция. Поэтому можно предположить, что болезнь может быть следствием снижения иммунного статуса.
Предрасполагающие факторы возникновения гранулематоза Вегенера:
- Выраженная аллергическая реакция, для лечения которой использовали высокие дозировки антигистаминных препаратов в течение продолжительного времени.
- Продолжительное применение медикаментов для лечения туберкулезного поражения печени или другого органа.
- Применение химиотерапевтических лекарств.
- Тяжелая форма течения риновируса либо аденовируса.
- Бесконтрольное применение средств иммуномодулирующего эффекта.
Врачи полагают, что генетическая предрасположенность – один из главных факторов. Если болезнь заложена на генном уровне, то при наличии провоцирующего фактора она обязательно проявится.
Патоморфология и гистогенез
 Основным морфологическим субстратом патологии выступает гранулема, которая представляет собой зону отмирания тканей, окруженную скоплением частиц крови и лимфы.
Основным морфологическим субстратом патологии выступает гранулема, которая представляет собой зону отмирания тканей, окруженную скоплением частиц крови и лимфы.
В составе гранулемы присутствуют частички нейтрофилов, плазмоцитов, лимфоцитов, эозинофилов.
На фоне гранулематоза Вегенера воспалительный процесс локализуется непосредственно в сосудистых стенках. При развитии болезни может наблюдаться три стадии, которые сменяют друг друга последовательно:
- Стадия альтерации.
- Стадия экссудации.
- Стадия пролиферации.
Это приводит к разрушению сосудистой стенки, формированию аневризмы, что ведет к кровоизлияниям. Во внутренних органах появляется острый воспалительный очаг, а на коже выявляются очаги изъязвления, в которых диагностируют гранулемы.
Патологические преобразования в легких представлены двусторонними множественными очагами и выемками. При воспалении бронхов развиваются обструкции. Нарушение работы почек протекает по типу гломерулонефрита с некрозным фактором.
Формы и стадии заболевания
Системный васкулит аутоиммунного характера имеет несколько форм, прогрессирующие стадии, а также классифицируется согласно морфологическим видам болезни.
Основные формы патологии:
- Локальная. Воспалительный процесс локализуется на слизистой носа, в придаточных пазухах, глотке, гортани, трахеи. Пациенты страдают от ринореи, носовых кровотечений, затрудненного дыхания. Изменяется голос – осиплый и хриплый. Локальная разновидность учеными рассматривается в качестве самостоятельного недуга, вследствие которого больше всего страдают органы дыхательной системы.
- Генерализованная. Гранулемы формируются во внутренних органах, приводят к легочному и коронарному васкулиту, поражению почек. После разрушения гранулем появляются кровоточащие каверны. Нередко картина дополняется поражением кожного покрова, общим недомоганием.
В развитии патологии выделяют 4 стадии (есть классификации, где их 3). Первая – это риногенный гранулематоз (преобладает симптоматика со стороны дыхательной системы), вторая – воспаляются легкие, третья – генерализованная стадия – страдает печень, почки, ЖКТ, сердечная мышца. И завершающая стадия – терминальная, сопровождается полиорганной недостаточностью. Длительность жизни без адекватной терапии – год.
Гранулематоз с полиангиитом – редкий недуг, который преимущественно диагностируют у мужчин 40-50-летнего возраста.
Клинические проявления
 Гранулематозный васкулит развивается постепенно, отличается разнообразной клиникой, которая представлена симптомами со стороны системы дыхания, почек, органов зрения и слухового восприятия, печени, почек, кожного покрова. Первые признаки схожи с симптомами простуды и респираторных инфекций.
Гранулематозный васкулит развивается постепенно, отличается разнообразной клиникой, которая представлена симптомами со стороны системы дыхания, почек, органов зрения и слухового восприятия, печени, почек, кожного покрова. Первые признаки схожи с симптомами простуды и респираторных инфекций.
Общие симптомы неспецифичны. Так, у больного ухудшается аппетит, он худеет, постоянно плохо себя чувствует. Через некоторое время проявляется лихорадочное состояние, озноб, повышенная потливость, сильная жажда. Выраженность клиники разная – от слабой до интенсивной. Период интоксикации около 20 дней.
Поражение дыхательных путей
Когда поражаются дыхательные пути, клиника более специфична. Сначала у пациента развивается ринит, сопровождающийся продолжительным и упорным течением.
После проявляются другие симптомы:
- Постоянно сухая слизистая в носу, что доставляет дискомфорт.
- Заложенность 1-й ноздри.
- Трудно дышать.
- Выделения из носа, появление кровавых корочек.
При риноскопии врач видит корки, после снятия которых проявляется синюшная слизистая, имеются локальные кровоподтеки, очаги отмирания тканей. Слизистая носа изъязвляется, аномальный процесс затрагивает кости, хрящи, они разрушаются. Это приводит к своеобразной деформации носа.
В последующем некротический воспалительный процесс затрагивает трахею и гортань, распространяется на придаточные носовые пазухи, уши. Пациент мучается от боли в горле, может быть ощущение постороннего предмета. Другие симптомы – повышенное выделение слюны, изменение голоса.
При визуальном осмотре видна отечная красная слизистая, увеличенные в размере миндалины, а на задней стенке глотки гранулемы – они увеличиваются, рубцуются. При такой картине на фоне отсутствия своевременной терапии развивается сужение гортани, что становится причиной нарушения дыхания.
Поражение органов зрения
Патологический процесс начинается с кератита, на фоне которого формируется глубокое язвенное поражение роговицы. В тяжелых ситуациях воспалительная реакция распространяется на сосудистую оболочку, что провоцирует увеит.
Симптомы со стороны органов зрения:
- Боязнь света.
- Слезотечение.
- Нарушение восприятия.
- Отечность век.
- Дискомфорт.
При длительном течении аутоиммунной болезни происходит прободение роговицы, что чревато полной потерей зрения.
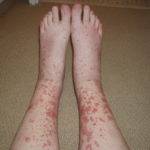
Поражение кожного покрова
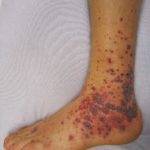 Кожный язвенный геморрагический васкулит – это воспаление кровеносных сосудов кожи, приводящее к образованию пурпуры – плотные новообразования темного окраса, которые локализуются на ногах.
Кожный язвенный геморрагический васкулит – это воспаление кровеносных сосудов кожи, приводящее к образованию пурпуры – плотные новообразования темного окраса, которые локализуются на ногах.
Со временем они преобразуются в язвы трофического типа.
На лице также могут появиться язвочки, некротические очаги, что обусловлено распространением воспаления из носовых пазух. Высыпания при гранулематозе Вегенера – папулы, язвы, пиодермия, эритемы.
Другие симптомы
При нарушении функциональности печени проявляется боль в боку справа, желтеет кожный покров, присутствует горечь в ротовой полости. Больной мучается от постоянной тошноты и рвоты, она может усиливаться после приема пищи.
При поражении легких вначале явная клиника отсутствует. Специфические признаки можно увидеть только на рентгене легких. В последующем на пораженных участках формируются гранулемы, разрушительные полости. Больной страдает от сильного и постоянного кашля, одышки, боли в груди.
Основные осложнения
Гранулематозный васкулит представляет серьезную опасность для жизни человека, при этом часто приводит к отрицательным последствиям.
- Вследствие разрыва кровеносных сосудов наблюдаются кровотечения в легких.
- Закупоривание слезных каналов, что приводит к хронической форме конъюнктивита.
- Нарушение зрительного, слухового восприятия, что спровоцировано множественными гранулематозными новообразованиями.
- Деформация носа, рубцевание кожи.
- Инфаркт (из-за разрыва коронарной артерии).
- Трофические поражения нижних конечностей, что чревато ампутацией и последующей инвалидностью.
- Хроническая форма почечной недостаточности.
Осложнения выявляются у 50% пациентов и больше, в группу риска попадают и те, кому был поставлен правильный диагноз, но со значительной задержкой.
Комплекс диагностических мер
 Первые клинические проявления похожи на обычную простуду, по этой причине взрослые люди не спешат обращаться к врачу. Терапией занимается ревматолог, он же назначает анализы, исследования. Болезнь прогрессирует относительно быстро, поэтому важно поставить диагноз как можно раньше.
Первые клинические проявления похожи на обычную простуду, по этой причине взрослые люди не спешат обращаться к врачу. Терапией занимается ревматолог, он же назначает анализы, исследования. Болезнь прогрессирует относительно быстро, поэтому важно поставить диагноз как можно раньше.
Диагностика носит дифференциальный характер, что затягивает процесс постановки правильного диагноза – надо исключить много заболеваний.
Обычно начинают с других форм васкулитов, некоторых опухолей злокачественного характера. Также исключают саркоидоз, гранулему, гранулематоз лимфоматоидной формы.
Исследование крови
При подозрении на гранулематоз с полиангиитом назначается исследование крови на специфические белки ANCA. Они были обнаружены у 90% пациентов с диагнозом гранулематоз Вегенера. При обнаружении белков в биологической жидкости назначаются дополнительные исследования.
Также особое внимание обращают в анализе ОАК на СОЭ. При увеличенном уровне СОЭ возникает подозрение на воспаление. При патологии Вегенера этот показатель может быть в 5 и более раз выше нормы.
При получении результатов исследования крови можно наблюдать анемию – это еще один из диагностических критериев. Врачи исследуют уровень креатинина, чтобы выявить функциональность почек. Дополнительно проводятся печеночные пробы, позволяющие оценить работу печени.
Биопсия
Это единственный способ исследования, позволяющий определить конкретное заболевание у пациента. Для исследования берут биоптат – это кусочки ткани из носовых пазух, легких, кожи, почек, печени и пр. После биологический материал подвергают гистологическому исследованию в лабораторных условиях.
Забор проводится несколькими способами. Первый – малоинвазивный – с помощью иглы берут кусочек биоптата. Процедура проводится быстро, отличается малой травматичностью. Второй способ – во время хирургического вмешательства. Период реабилитации долгий.
Методы лечения
 Схема терапевтического курса составляется индивидуально, основывается на стадии аутоиммунного процесса, расположении воспалительного очага, общем состоянии пациента и др. факторах. Основная задача терапии – добиться стойкой и продолжительной ремиссии.
Схема терапевтического курса составляется индивидуально, основывается на стадии аутоиммунного процесса, расположении воспалительного очага, общем состоянии пациента и др. факторах. Основная задача терапии – добиться стойкой и продолжительной ремиссии.
Лечение подразумевает использование гормональных препаратов, которые на ранней стадии помогают нивелировать негативные симптомы. Иммуносупрессоры рекомендуются с целью подавления активности иммунной системы.
Когда стандартные лекарства не дают нужного эффекта, прописывают «экспериментальные» медикаменты. Например, могут назначить Ритуксимаб – противоопухолевое средство, которое уменьшает концентрацию лимфоцитов, принимающих участие в воспалительной реакции.
Классический вариант схемы терапии такой:
- Преднизолон + Циклофосфамид (назначают максимальную дозу).
- По мере улучшения самочувствия доза сокращается на 0,25 мг.
- Затем происходит аналогичное сокращение дозировки на 25 мг каждые 90 дней, при условии, что состояние пациента стабильно удовлетворительное.
Лечение болезни связано с определенными рисками. Препараты имеют множество побочных действий, при этом подавляют работу иммунитета, что ведет к понижению способности организма сопротивляться вирусным и инфекционным процессам. При продолжительном применении глюкокортикостероиды ослабляют кости.
Индукция ремиссии
 Главная рекомендация врачей – использование глюкокортикостероидов в высоких дозах.
Главная рекомендация врачей – использование глюкокортикостероидов в высоких дозах.
На фоне локального поражения сосудов дозировка максимально возможная. Препараты – Преднизолон или Метотрексат.
Курс варьируется от 4 до 6 недель, после дозу уменьшают.
При генерализованной форме к одному из этих лекарств добавляют Циклофосфамид. И курс терапии не менее 6 месяцев.
Поддержание ремиссии
На этом этапе рекомендуется использовать лекарства, которые подавляют деятельность иммунной системы. В противном случае аутоиммунная болезнь будет прогрессировать. В поддерживающих дозировках прописывают медикаменты:
- Циклофосфамид.
- Преднизолон.
- Метотрексат.
- Азатиоприн.
Если эффект от применения недостаточный, то могут назначить циклоспорины, но их фармакологическое воздействие на гранулематоз Вегенера до конца не изучено. При правильном лечении ремиссии можно достичь через 6-12 месяцев.
Лечение обострения
При обострении применяются лекарства, которые используют на этапе индукции ремиссии. Чаще всего рецидив приводит оперативному вмешательству. При поражении органов зрительного восприятия проводят резекцию гранулемы, чтобы предупредить распространение процесса, слепоту больного. Операция показана, если существует высокий риск инвалидности пациента.
Прогноз и профилактика
Прогноз неблагоприятный. В редких случаях диагностируют гранулематоз Вегенера, который приводит к поражению только органов зрения. При генерализованной форме дети умирают в течение 6-12 месяцев, взрослые люди живут около 5 лет. Стойкая ремиссия наблюдается только в единичных случаях.
Пациенту необходимо пожизненно принимать серьезные препараты, которые в свою очередь также ухудшают работу печени, почек, влияют на ССС, ЦНС и другие системы. Эффективных профилактических мер не разработано.
Гранулематоз Вегенера — это васкулит, поражающий сосуды верхних и нижних дыхательных путей и почек, где образуются некротические гранулемы.
Гетерогенность клинических проявлений свидетельствует о возможности существования нескольких этиологических факторов. Гранулематоз Вегенера обычно встречается у взрослых, но может возникать и у детей, преимущественно белой расы. Причина неизвестна. Однако протеиназа 3, в норме присутствующая только в а-гранулах нейтрофилов, при заболевании появляется и на поверхности этих клеток. При гранулематозе Вегенера в сыворотке крови обнаруживаются специфические антинуклеарные антитела к протеиназе 3, что указывает на патогенетическую роль аномальной экспрессии этого фермента. В ряде исследований показано, что PIZ вариант а1-антитрипсина увеличивает риск гранулематоза Вегенера.
В пораженных органах, в том числе в слизистой оболочке полости носа и носовых пазух, коже и легких, образуются некротические гранулемы. В легких находят также инфильтраты, паренхиматозные кровоизлияния и васкулит. Поражения почек колеблются от очагового пролиферативного до некротического экстракапиллярного гломерулонефрита.
У детей часто возникают неспецифические общие симптомы: повышение температуры тела, недомогание, потеря массы тела, миалгия и артралгия. У многих больных обнаруживаются сезонные проявления аллергии. Позднее появляются кашель, заложенность носа и насморк вследствие хронического синусита (нередко с язвами на слизистых оболочках и деструкцией костей некротическими гранулемами), а также кровохарканье и одышка вследствие поражения легких. Наблюдаются изменения конъюнктивы и роговицы, увеит и распространяющаяся ложная опухоль глазницы. Внутричерепные и периферические гранулемы могут приводить к невропатиям. На поздних стадиях заболевания часто развивается гломерулонефрит с гематурией и протеинурией. На коже появляются пальпируемые багровые узелки и язвы.
Диагностика гранулематоза Вегенера у детей. Гранулематоз Вегенера следует подозревать у детей с тяжелым синуситом, у которых в легких рентгенологически обнаруживаются гранулемы и имеются признаки нефрита. С помощью КТ высокого разрешения в грудной клетке можно выявить уплотнения интерстициальной ткани, указывающие на васкулит или легочные кровоизлияния. Диагноз подтверждает присутствие антинуклеарных антител к протеиназе 3 и некротического гранулематозного васкулита в биоптатах легких, носовых пазух или почек.
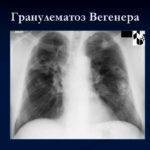
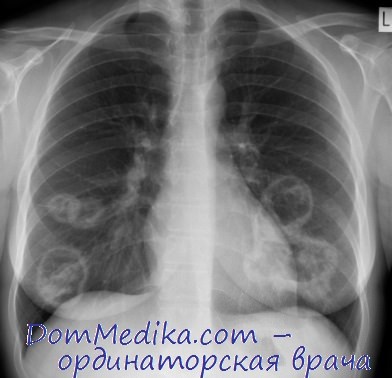 Рентгенограмма легких при гранулематозе Вегенера
Рентгенограмма легких при гранулематозе Вегенера
Дифференциальная диагностика гранулематоза Вегенера у детей. Гранулематозные образования можно обнаружить при саркоидозе, но при этом заболевании отсутствуют антинуклеарные антитела. Васкулит с хроническим воспалением придаточных пазух носа характерен для синдрома Черджа-Строс. От гранулематоза Вегенера этот синдром отличают бронхиальная астма в анамнезе больных, эозинофилия и эозинофильные инфильтраты в коже. Кроме того, при синдроме Черджа-Строс обычно не наблюдается деструктивных изменений в верхних дыхательных путях. При других васкулитах в биоптатах пораженных тканей отсутствуют характерные гранулемы.
Лабораторные исследования при гранулематозе Вегенера у детей. Могут иметь место повышение СОЭ, лейкоцитоз, тромбоцитоз и анемия. Патогномоничный признак — наличие в сыворотке крови антинуклеарных антител к протеиназе 3. Эти антитела выявляются методом непрямой иммунофлюоресценции как гомогенное свечение цитоплазмы нейтрофилов. Перинуклеарное свечение, которое определяется антитела к МПО, не является специфическим признаком гранулематоза Вегенера.
Лечение гранулематоза Вегенера у детей. Во многих случаях помогают кортикостероиды (внутрь и внутривенно) и циклофосфамид. С успехом применялся и метотрексат.
Осложнения гранулематоза Вегенера у детей. Увеличивающиеся в размерах гранулемы нарушают строение органов. Гранулемы в придаточных пазухах носа могут прорастать в глазницы. Гранулематозные изменения сосудов уха грозят односторонней глухотой. Возможны также кровоизлияния в легкие и обструкция верхних дыхательных путей (вследствие стеноз диафрагмы гортани). Следствием обструкции и инфицирования гранулем может быть синусит гломерулонефрита — хроническая почечная недостаточность.
Прогноз гранулематоза Вегенера у детей. Заболевание может протекать по-разному. Циклофосфамид и другие иммуносупрессорные средства снижают смертность.
Лейкоцитокластическим васкулитом называют целую группу васкулитов кожи, включая геморрагический, а также специфические изменения, обруживаемые при биопсии. Это заболевание характеризуется воспалением не только мелких артерий, но и посткапиллярных венул. На коже (главным образом, на конечностях) появляются точечные кровоизлияния, а иногда и сыпь. Термином лейкопластический васкулит обозначают и геморрагический васкулит с атипичными симптомами. Аллергический васкулит — это воспаление сосудов кожи, развивающееся после приема некоторых лекарственных средств, например сульфаниламидов. Клинические проявления включают лихорадку, миалгию и артралгию. Внутренние органы поражаются редко, и в этих случаях речь идет, вероятно при других заболеваниях, таких как узелковый полиартериит. И при лейкоцитокластическом, и при аллергическом васкулите в биоптатах пораженной кожи обнаруживаются фибриноидный некроз кровеносных сосудов, периваскулярная нейтрофильная инфильтрация и «ядерная пыль».
Определение. Гранулематоз Вегенера (ГВ) – системный некротизирующий васкулит средних и мелких сосудов, включая артериолы, капилляры, венулы, в сочетании с гранулематозным язвенно-некротическим поражением респираторного тракта, некротизирующим гломерулонефритом.
МКБ 10: М31.3 – Гранулематоз Вегенера.
Этиология. Вероятность возникновения ГВ имеет место у лиц с HLA типа B7, B8, DR2. Пусковым фактором заболевания могут быть латентные парвовирусная или стафилококковая инфекции верхних дыхательных путей.
Патогенез. Антигены латентной вирусной или бактериальной инфекции, фиксированные в тканевых структурах дыхательных путей, запускают патологические механизмы формирования антинейтрофильных цитоплазматических аутоантител.
У больных появляются ПР-АНЦА – антинейтрофильные цитоплазматические аутоантитела к протеиназе-3 (миелобластин, белок 7 азурофильных гранул, сериновая протеаза нейтрофилов; ответственный ген PRTN3). Доминантный дефект гена PRTN3, ответственного за синтез протеиназы-3, вызывает врожденную форму ГВ, при которой больные дети умирают в течение первых лет жизни.
Протеиназа-3 присутствует не только в нейтрофилах, но и в эндотелиальных клетках, некоторых других клеточных структурах. Происходят перекрестные реакции иммуннокомплексного воспаления с разрушением нейтрофилов и выходом из них агрессивных субстанций (протеазы, перекись водорода и др.), активацией комплемента. Возникают некрозы стенки мелких и средних сосудов, формируются периваскулярные полиморфноклеточные гранулемы.
В первую очередь возникают язвенно-некротические изменения дыхательных путей, инфильтративно-деструктивные процессы в легких, некротизирующий васкулит почек в сочетании с фокально-сегментарным гломерулонефритом.
Клиническая картина. Типичны жалобы на общую слабость, похудение, лихорадку, боли в мышцах, суставах. Большинство больных предъявляют жалобы на постоянный насморк, боли в носу, во рту, в горле. Их беспокоит гнойно-геморрагическое отделяемое из носа, рта, носоглотки, боли в ушах, кашель, нередко с кровохарканьем.
При объективном исследовании выявляются язвенно-некротические поражения слизистой рта, носоглотки, носа, иногда перфорация носовой перегородки, седловидная деформация носа.
Возможны поражения кожи в виде геморрагической сыпи, язвенно-некротических очагов.
Часто возникает офтальмопатия в виде эписклерита, орбитальной гранулемы, вызывающей экзофатальм, ишемию зрительного нерва с тяжелыми нарушениями зрения вплоть до слепоты.
Объективно выявляются симптомы плеврита, легочной инфильтрации, полостей в легких.
Типичный для ГВ некротизирующий васкулит с фокально-сегментарным поражением почечных клубочков проявляется объективной, инструментальной и лабораторной симптоматикой гломерулонефрита. Он нередко принимает быстро прогрессирующее течение, приводя к декомпенсированной почечной недостаточности, которая часто является непосредственной причиной смерти больного.
Поражение нервной системы сопровождается симптоматикой асимметричной полинейропатии.
В клиническом течении ГВ выделяются 4 стадии:
Риногенная стадия. Характеризуется гранулематозным гнойно-некротическим или язвенно-некротическим риносинуситом, назофарингитом, ларингитом, деструктивными изменениями перегородки носа, глазницы, среднего уха.
Легочная стадия. Характеризуется распространением васкулита и гранулематозных поражений на легкие. Появляются симптомы плеврита, легочной инфильтрации. Обнаруживаются полости в легких.
Генерализованная стадия. Вместе с дыхательными путями поражаются сердце, органы пищеварения, почки, мочевыводящий тракт, другие органы.
Терминальная стадия. Соответствует периоду возникновения декомпенсированной почечной, легочной, сердечной недостаточности.
Диагностика. Лабораторные исследования демонстрируют неспецифические сдвиги: умеренную нормохромную анемию, увеличение СОЭ, тромбоцитоз, нейтрофильный лейкоцитоз.
При биохимическом исследовании выявляются гипергаммаглобулинемия, повышенный уровень серомукоида, гаптоглобинов, фибрина. При поражении почек нарастает уровень мочевины, креатинина.
В большинстве случаев тест на ревматоидный фактор положительный.
Содержание комплемента в крови снижено.
Специфичным для ГВ является иммунологический тест на присутствие в крови антинейтрофильных цитоплазматических аутоантилел к протеиназе-3 (ПР-АНЦА).
В анализах мочи микрогематурия, протеинурия, цилиндрурия.
На рентгенограммах черепа и грудной клетки деструктивные поражения перегородки носа, придаточных пазух, инфильтраты в легких, нередко с полостями распада, экссудативный плеврит.
Гистологическое исследование биоптатов слизистой носа выявляет характерные для ГВ признаки воспаления в стенке средних и мелких сосудов, гранулемы в периваскулярных и экстраваскулярных пространствах.
Биопсия почек дает морфологические доказательства некротизирующего васкулита мелких артерий, фокально-сегментарного гломерулонефрита.
Существует 5 критериев для предположения диагноза ГВ.
Патологические изменения в легких, выявляемые при рентгенографии грудной клетки (инфильтраты в легких, полости).
Язвы в полости рта и/или выделения из носа.
Патологические изменения осадка мочи.
Гранулематозное воспаление, определяемое при гистологическом исследовании.
Запомнить эти критерии можно используя англоязычное мнемоническое сокращение ROUGH (грубый):
R = Chest Radiograph (изменения на рентгенограммах грудной клетки).
О = Oral ulcers (язвы полости рта).
U = Urinary sediment (осадок мочи).
G = Granulomas (гранулемы).
Н = Hemoptysis (кровохарканье).
Дифференциальный диагноз. В первую очередь исключают бактериальный или микозный отит, синусит, злокачественные новообразования респираторного тракта. С этой целью выполняют рентгеновскую и/или ЯМР-томографию легких, гистологическое исследование биоптатов пораженных структур, посевы проб на селективные среды.
При кровохаркании исключают синдром Гудпасчера (легочно-почечный синдром), специфическим признаком которого являются аутоантитела к базальной мембране почечных клубочков.
При узелковом полиартериите в отличие от ГВ не обнаруживаются гранулемы, отсутствует поражением микроскопических сосудов и венул, выявляются аневризмы артерий среднего калибра, не возникают гломерулонефрит, деструктивные процессы в респираторной системе, отсутствуют ПР-АНЦА.
Микроскопический полиангиит отличается от ГВ отсутствием ПР-АНЦА и гранулематозных изменений в периваскулярных и экстраваскулярных пространствах.
В противоположность ГВ при гранулематозном ангиите Чарга-Стросса поражение легких сопровождается приступами удушья, в крови гиперэозинофилия, в периваскулярных пространствах определяется эозинофильная инфильтрация, обнаруживаются некротизирующиеся эозинофильные кранулемы, не регистрируются ПР-АНЦА.
Общий анализ крови.
Общий анализ мочи.
Биохимический анализ крови: общий белок и фракции, фибрин, серомукоид, гаптоглобины, мочевина, креатинин, калий.
Определение содержания комплемента в крови.
Тест на ревматоидный фактор.
Рентгенография придаточных пазух носа.
Биопсия слизистой носа.
Лечение. При быстром прогрессировании, тяжелом течении ГВ применяют пульс-терапию глюкокортикоидами и цитостатиками. Вводят метилпреднизолон по 1000 мг/сутки 3 дня подряд. Во второй день дополнительно вводят 1000 мг циклофосфана. Пульс-терапию повторяют с интервалом в 1 месяц.
Основным препаратом базисной терапии ГВ является циклофосфан. Вначале в течение 2-7 дней его вводят внутривенно в дозе 5-10мг/кг/день. Далее в течение 2-3 недель дают внутрь по 1-2 мг/кг/день. Затем обеспечивают длительный пероральный прием поддерживающей дозы 25-50 мг в день. Продолжительность лечения не менее 1 года.
На начальных этапах лечения вместе с циклофосфаном назначается преднизолон по 20-30 мг/сутки, а при поражении кожи и миокарда до 40 мг/сутки. При плохой переносимости циклофосфана его можно заменить на метотрексат (1 таблетка 2,5 мг 1 раз в день – 17,5 мг в неделю).
Назначают антибиотики широкого спектра действия. Предпочтительны макролиды, способные концентрироваться и рециркулировать в очагах воспаления: азитромицин, кларитромицин. При отсутствии лейкопении можно применить бисептол.
Проводят плазмоферез, гемосорбцию.
При возникновении почечной недостаточности показаны сеансы гемодиализа.
При поражении носа и придаточных пазух, уха, глаз бывает необходимым хирургическое лечение в отоларингологическом или офтальмологическом отделениях.
Прогноз. При нераспознанном и нелеченном ГВ больные живут от 5 месяцев до 2 лет. Адекватное, своевременно начатое лечение обеспечивает не менее 5 лет жизни с момента первых клинических проявлений болезни.
 26-07-2019
26-07-2019 0 Просмотров
0 Просмотров 0 комментариев
0 комментариев 0 Рейтинг
0 Рейтинг