Распространенность сердечных патологий во всем мире сегодня свидетельствует о недостаточной осведомленности людей об их опасности и способах предупреждения. Так, частым нарушением становится избыточное образование жидкости в полости органа, возникающее вследствие воспалительных процессов различного генеза. Это крайне опасное нарушение, о котором стоит узнать подробнее.
Специфика и механизм развития нарушения
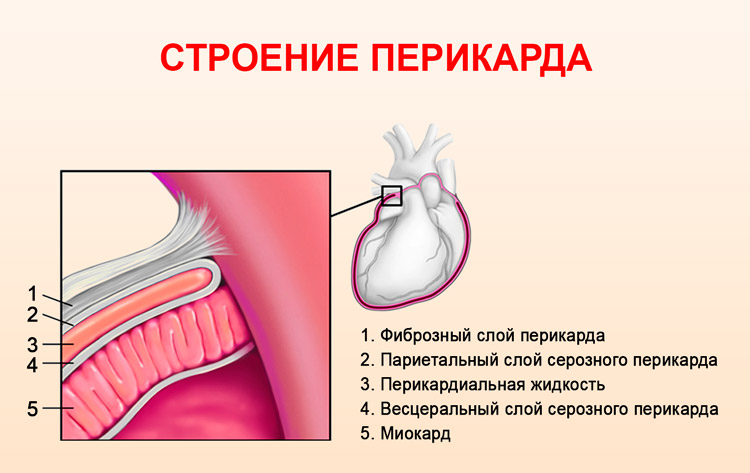
Сердце человека размещено в особенном двухслойном замкнутом «мешке», который называется перикард (от греческого peri – возле и kardia – сердце).
Предназначение околосердечного мешка:
 защищать орган от резкого перенапряжения при любого рода нагрузке;
защищать орган от резкого перенапряжения при любого рода нагрузке;- уменьшать трение между сердцем и окружающими его органами;
- препятствовать перемещению органа и сгибанию крупных сосудов;
- служить защитной преградой от различных инфекций, которые могут попадать из органов плевральной полости и легких.
Сам перикард снаружи – это фиброзный слой (фиброзный перикард), а изнутри – серозный слой. От наружного фиброзного слоя перикарда исходят крупные кровеносные сосуды. Строение внутреннего серозного слоя перикарда представлено двумя листками – париетальный и висцеральный (эпикард).
Между ними определяется щелевидная перикардиальная полость. Она содержит некоторое количество серозной жидкости, по составу напоминающей плазму. Ее работа заключается в смачивании плоскостей серозных листков и снижении их трения. За одну минуту происходит от 60 до 80 сердечных ударов, во время которых орган меняет форму и объем, поэтому сила трения очень большая.
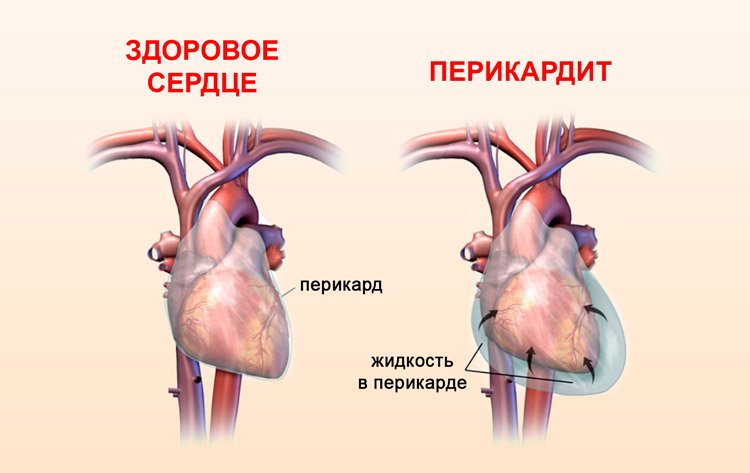
При постановке диагноза жидкость в сердце, многим пациентам не понятно, что это такое и откуда она берется. Так называют серозную жидкость, которой заполнено пространство перикардиальной области. Ее количество у здоровых людей незначительно.
В норме в перикардиальной полости должно содержаться от 15 до 50 миллилитров жидкости. В процессе перикардита (воспаление околосердечной сумки), в результате усиления экссудативных процессов, количество серозной жидкости перикардиальной полости начинает значительно увеличиваться
Полость перикарда заполняется, большое количество экссудата оказывает избыточное давление на орган. Сокращения камер и диастолического наполнения желудочков затруднено. Орган не может нормально функционировать (критическое уменьшение объема выталкивания).
Подобные изменения приводят к развитию нарушений гемодинамики и микроциркуляции, что, в свою очередь, способно спровоцировать сердечную недостаточность и в некоторых случаях полную остановку сердца. Если развитие такого синдрома происходит быстро, то и клиника развивается стремительно. Как следствие – отмечается непредсказуемость исхода.
Симптомы заболевания
Специфическая, характерная картина патологии отсутствует. На начальных этапах клиника схожа с клиникой сердечной недостаточности. Во многом симптомы зависят от формы патологии, от того, на какой стадии находится воспалительный процесс, от формы экссудата и состояния спаечного процесса.
Симптомы заболевания схожи с приступом стенокардии, инфаркта миокарда, плеврита и некоторых других заболеваний:
- больной жалуется на общую внезапную слабость, болевые ощущения в области сердца и грудной клетки;
 возникает одышка и приступы сухого кашля;
возникает одышка и приступы сухого кашля;- появляется лихорадка;
- возникает шум трения экссудата и органа;
- при аускультации приглушены тоны сердца;
- изменен пульс (учащение или нерегулярность);
- в редких случаях появляется кровохарканье, увеличение окружности живота, боли в правом подреберье;
- характерно, что боль при этом заболевании может усиливаться во время глубокого дыхания, при глотании, кашле. При изменении положения тела болезненные ощущения также меняются: уменьшаются в положении больного сидя, усиливаются в положении лежа, на спине;
- дыхание частое, поверхностное;
- на более тяжелых стадиях возможно сдавливание пищевода и затруднение прохождения пищи (дисфагия);
- появляется икота в результате сдавливания диафрагмального нерва;
- кожа бледная, с цианозом;
- отекание лица и области грудной клетки;
- вены шеи опухшие;
- возможны отеки конечностей, увеличение размеров печени, асцит.
Причины и виды
В зависимости от причины заболевания можно классифицировать перикардиты следующим образом:
-
Патологии, вызванные воздействием инфекционного возбудителя (бактериальные, туберкулезные, стрептококковые, вирусные, хламидиозные, дизентерийные, тифозные, сифилитические, грибковые, паразитарные и т. п.). Возникают под действием токсинов болезнетворных организмов, вызывая воспаление околосердечной сумки.
Диагноз перикардит ставят на основании клинической картины, данных биохимических анализов крови, данных электро- и эхокардиограмм, рентгенологического исследования. В более сложных случаях проводят исследование с помощью компьютерной или магнитно-резонансной томографии сердца. Наиболее правдивые данные получают с помощью эхокардиограммы как на этапе постановки диагноза, так и для оценки динамики во время лечения.
Картина крови характерна для воспалительного процесса:
- повышение скорости реакции эритроцитов;
- лейкоцитоз;
- реактивный белок и другое.
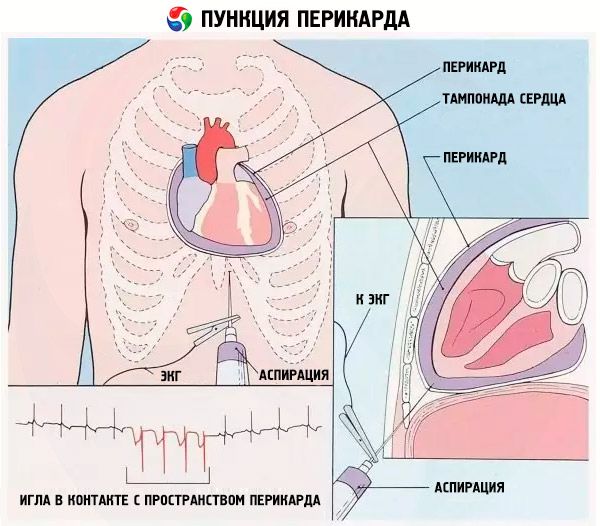
Уместно проведение тропонинового скрининга. Наличие тропонина в крови может говорить о разрушении мышцы. При необходимости прибегают к пункции полости перикарда. Такая процедура проводится с диагностической целью. С ее помощью получают образцы содержимого полости, что дает возможность обнаружить возбудителя процесса. Эффективна процедура и в плановом лечении.
Лечебные мероприятия
Лечение при диагностировании жидкости в полости органа включает два направления: купирование негативной симптоматики и терапию основной патологии, а также предупреждение осложнений.
Применяются такие методы:
- Для уменьшения количества выпотеваемого экссудата назначаются мочегонные препараты (Фуросемид, Верошпирон).
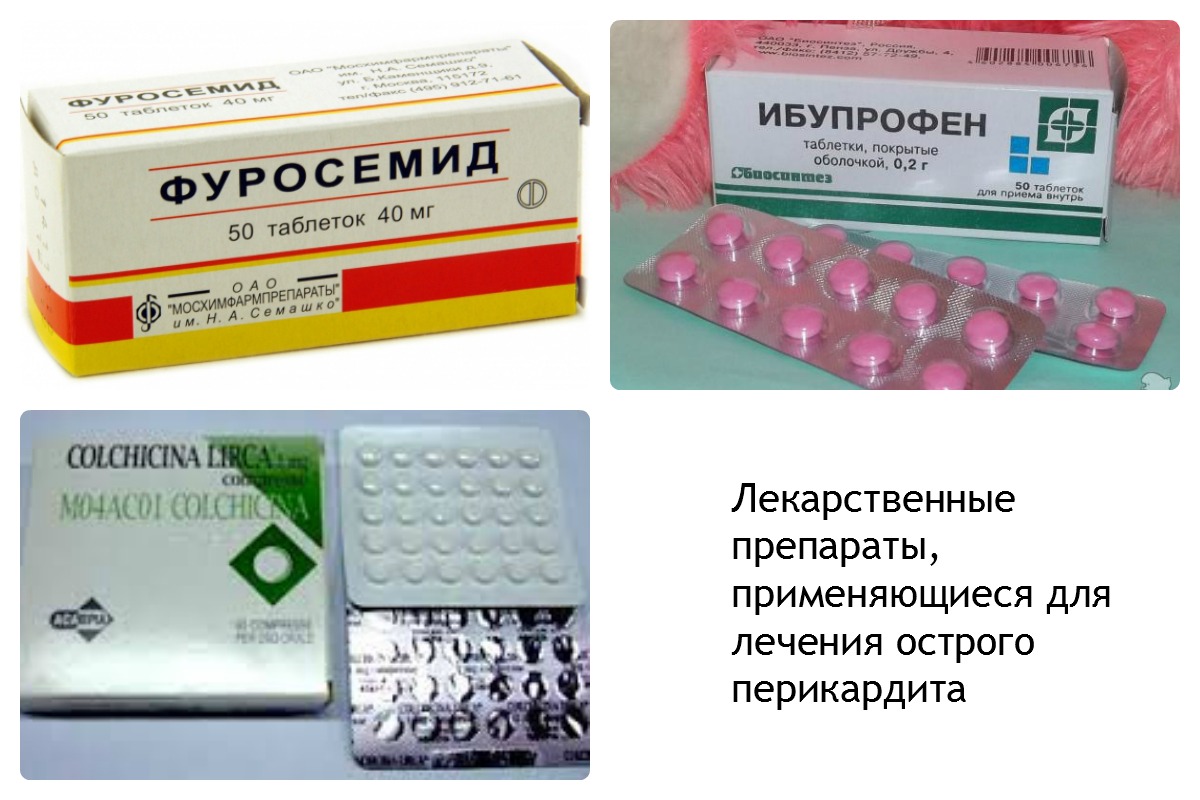 В качестве средств, купирующих симптомы воспаления, используют противовоспалительные нестероидные средства. Например, Ибупрофен. В тяжелых, затяжных случаях вместе с ним применяют Колхицин. Эти препараты принимают одновременно с пробиотиками и лекарствами, нормализующими функцию почек и печени (Хилак-форте, Эссенциале).
В качестве средств, купирующих симптомы воспаления, используют противовоспалительные нестероидные средства. Например, Ибупрофен. В тяжелых, затяжных случаях вместе с ним применяют Колхицин. Эти препараты принимают одновременно с пробиотиками и лекарствами, нормализующими функцию почек и печени (Хилак-форте, Эссенциале).- Если возбудителем является инфекция, применяют антибиотики (Цефтриаксон, Амоксициллин) или противовирусные препараты Гропринозин, Интерферон). При необходимости добавляют противопаразитарные и противогрибковые средства (Нистатин, Пирантел).
- Если причина – аутоиммунные патологии, подключают глюкокортикостероиды (Преднизолон, Дексаметазон) и цитостатики (Цисплатин). Преднизолон в маленьких дозах показан только для снятия приступов удушья, потому что вызывает привыкание.
- При угрозе тампонады, подозрении на гнойный процесс, отсутствии рассасывания экссудата делают прокол полости перикарда, с целью удалить жидкость механическим путем. Эту процедуру также применяют для установления этиологии нарушения.
- В более сложных ситуациях прибегают к перикардиотомии. Это оперативное вмешательство, целью которого является удаление части патологического перикарда.
Прогнозы и последствия
Как и все тяжелые заболевания, при данном недуге самое важное – это как можно раньше обратиться за помощью к квалифицированному специалисту. Прогноз при своевременном диагностировании и грамотной терапии в большинстве случаев положительный. Он зависит от характера течения патологии:
- При остром течении уже через шесть недель пациент возвращается к привычной жизни. Из ограничений, как правило, назначаются только чрезмерные физические нагрузки.
- Хроническая форма может привести к инвалидности пациента.
В качестве профилактики обострений перикардита будут уместны такие меры:
- профилактика и своевременное лечение хронических патологий (посещение лечащего врача не реже двух раз в год);
- квалифицированное лечение любых инфекций, грибковых и прочих заболеваний (санация очагов воспаления и инфекции);
- профилактика травм;
- здоровое питание и отказ от вредных привычек;
- регулярные медосмотры (флюорографическое обследование ОГП не реже одного раза в год).
Появление избыточного экссудата в полости сердца является признаком серьезных нарушений в организме и не должно быть проигнорировано. Своевременное адекватное лечение позволяет купировать нарушение и предупредить прогрессирование патологии, в случаях, когда процесс запущен, прогноз неблагоприятный.
Проявление ишемической формы кардиомиопатии
Ишемическая кардиомиопатия (ИКМП) — одна из форм ишемической болезни сердца. Встречается в 58% случаев от общего количества проявлений ишемии. Характеризуется слабостью сердечной мышцы и увеличением левого желудочка. Часто сопровождается симптоматикой хронической сердечной недостаточности.
Эпидемиология
Такое заболевание охватывает преимущественно людей старшего и пожилого возраста и приводит к их смерти. Мужчины болеют в 90 % случаев. У женщин этот вид ишемии встречается редко. Чаще всего они заболевают после наступления менопаузы, то есть гормональных изменений в организме; особому риску подвержены курящие и принимающие оральные гормональные контрацептивы.

Причины
Ишемическая кардиомиопатия развивается на фоне атеросклеротических изменений в венечных артериях. Другая причина болезни — контрактуры миофибрилл. Это стойкое сокращение мышечных волокон сердечной мышцы. Механизм развития ишемической кардиомиопатии, вызванной таким фактором, не изучен.
Сопутствующие причины, которые способствуют развитию кардиомиопатии:
- наследственная предрасположенность;
- гипертензия;
- вредные привычки;
- гиподинамия;
- лишний вес;
- сахарный диабет;
- амилоидоз;
- тяжелые болезни почек.
Патогенез
Атеросклероз приводит к снижению объема крови, которую способен пропустить через себя миокард. Это приводит к гипоксии мышцы сердца, запускается механизм гибернации (засыпания) миокарда. Гибернация — это обратимый процесс, при котором снижается сократимость мышцы пропорционально уменьшению объема крови. Такая реакция является приспособительной и препятствует развитию инфаркта миокарда.
Уменьшение коронарного кровотока приводит к гипоксии миокарда, а это, в свою очередь — к контрактуре миофибрилл. Нарушается сократимость сердечной мышцы и развивается сердечная недостаточность.
Развитие ишемии также приводит к появлению симптомов сердечной недостаточности. Ишемизированные участки растягиваются во время мышечных сокращений. Это приводит к расширению полостей сердца. Наблюдается гипертрофия миокарда и кардиомиоцитов. Впоследствии развивается апоптоз — гибель клеток.
Увеличивается масса сердца, что не влияет на толщину его стенок. Часто ИКМП сопровождают крупные очаги фиброзных изменений в сердечной мышце. Одним из признаков также является отложение кальцификатов на кольце аорты и ее восходящем отделе.
Симптоматика
Ишемическая кардиомиопатия не имеет специфических симптомов. Ее признаки напоминают сердечную недостаточность. Основные проявления ИКМП:
- одышка;
- повышенная утомляемость;
- проявления стенокардии (давящих болей в груди);
- тахикардия;
- отеки;
- нарушения сна;
- головокружение;
- обморочное состояние;
- увеличение веса;
- кашель, который вызывается скоплением жидкости в легких;
- аритмия (редко).
Постановка диагноза
Диагностику проводит врач-кардиолог. Важно своевременно обратиться к доктору для предупреждения внезапной смерти. Для выявления болезни требуется осмотр и опрос пациента, а также ряд диагностических исследований.
- Лабораторная диагностика — биохимия крови (признаки атеросклероза: повышение холестерина, триглицеридов, липопротеинов высокой плотности).
- Инструментальная диагностика:
- кардиография — гипертрофия левого желудочка, аритмии (мерцательная аритмия, экстрасистолия), нарушение проводимости, рубцовые изменения от перенесенных инфарктов миокарда (если таковые имеются в анамнезе);
- эхокардиография — расширение полостей сердца, гипертрофия миокарда, снижение фракции выброса, увеличение диастолического объема крови;
- допплер-эхоКГ — выделяет типы нарушений: ранний (объем кровотока и его скорость через митральное отверстие уменьшаются, а в предсердную систолу увеличиваются) и рестриктивный (повышение диастолического давления в левом желудочке, увеличение давления в левом предсердии);
- рентгенография — увеличение сердечных камер;
- радиоизотопное исследование выявляет ишемические и фиброзные нарушения в миокарде;
- коронарография — сужение коронарных артерий по причине атеросклероза.
Диагностические критерии
Диагноз устанавливается при получении подтверждений следующим критериям:
- Подтвержденные ЭКГ или эхоКГ стенокардия или инфаркт миокарда.
- Пределяемая перкуторно кардиомегалия.
- Обнаружение признаков сердечной недостаточности при помощи допплер-эхоКГ.
- Выявление гибернированных участков сердечной мышцы при помощи стресс-эхоКГ.
- Выявленный при помощи коронарографии атеросклероз.
- Отсутствие других причин увеличения сердца, таких как органические поражения клапанов или аневризма желудочков.
Дифференциальный диагноз
Ишемическая кардиомиопатия может быть похожа на другие виды кардиомиопатий. Для этого проводят сравнительную диагностику, которая позволяет поставить точный диагноз.
Терапия
Лечение кардиомиопатии направлено на устранение ишемических проявлений в сердечной мышце. Оно включает в себя диетическое питание, применение лекарственных препаратов и при необходимости хирургическое вмешательство.
Заболевание имеет периодический характер. Важно продолжать лечение, даже если отсутствуют симптомы болезни. Ранний отказ от медикаментов может привести к внезапной смерти пациента.
- Немедикаментозные меры. Диета пациентов с ИКМП должна содержать низкое количество холестерина, вредных жиров, натрия. Для общего укрепления организма и профилактики ожирения физиотерапевт разрабатывает безопасный комплекс физических нагрузок.
- Лекарственные препараты. Медикаментозное лечение направлено на снятие симптоматики, укрепление сердечной мышцы, профилактику осложнений:
- Бета-адреноблокаторы — антигипертензивный эффект, снижают проявления тахикардии.
- Блокаторы каналов кальция — снижают давление, расширяют коронарные сосуды.
- Ингибиторы альдостерона — снижают давление благодаря выведению избыточной жидкости, уменьшают отеки и приступы одышки.
- Диуретики — выводят лишнюю жидкость, что приводит к снижению ОЦК, уменьшению отеков, артериального давления и нагрузки на сердце.
- Тромболитики.
- Средства, которые положительно влияют на ритм и частоту сокращений сердечной мышцы.
Профилактика
Здоровый образ жизни и правильное питание существенно снижают риски заболеваемости ишемической кардиомиопатией. Наибольшее значение имеют такие мероприятия:
- отказ от вредных привычек (курения, злоупотребления алкоголем);
- диета с ограничением количества холестерина и насыщенных жирных кислот, с высоким уровень полиненасыщенных жиров;
- двигательная активность в течение получаса не менее трех раз в неделю;
- контроль за весом;
- мониторинг артериального давления и уровня холестерина.
Прогноз заболевания
Нелеченая ИКМП — частая причина смерти пациента. Своевременное лечение симптомов и причин заболевания снижает частоту осложнений. Если лечение было начато на ранней стадии заболевания, пациент соблюдал назначенное лечение и диету, вел активный образ жизни, то прогноз болезни благоприятный.
Факторы, которые увеличивают риск смерти пациента:
- сохранение вредных привычек;
- позднее обращение за помощью к терапевту или кардиологу;
- отказ от приема лекарственных препаратов;
- инфекционные заболевания;
- другие отягощающие факторы.
Ишемическая кардиомиопатия — частая причина смерти среди людей пожилого возраста. Только вовремя начатое лечение и соблюдение всех рекомендаций врачей дает положительные результаты. Но чаще всего заболевание отягощается осложнениями и имеет неблагоприятный прогноз.
“>
 26-07-2019
26-07-2019 0 Просмотров
0 Просмотров 0 комментариев
0 комментариев 0 Рейтинг
0 Рейтинг