| Синдром Бругада | |
|---|---|
 (А) — нормальная ЭКГ в правых грудных отведениях (V1-V3); (В) — изменения при синдроме Бругада |
|
| МКБ-10 | I 42.8 42.8 |
| МКБ-10-КМ | I49.8 |
| МКБ-9 | 746.89 746.89 |
| OMIM | 601144 |
| DiseasesDB | 31999 |
| eMedicine | med/3736 |
| MeSH | D053840 |
Синдром Бругада — наследственное заболевание [1] , обусловленное мутацией гена SCN5A, расположенного в плече p 3-й хромосомы, кодирующего биосинтез белковых субъединиц натриевого канала кардиомиоцитов.
Впервые это понятие, позже ставшее эпонимом, предложили испано-бельгийские кардиологи — братья Педро и Хосеп Бругада [2] .
Содержание
Мутации генов [ править | править код ]
На сегодняшний день известны, по крайней мере, 5 генов, ответственных за развитие этого состояния. В зависимости от мутации гена выделяют следующие варианты:
| Вариант | OMIM | Мутация гена | Примечание |
|---|---|---|---|
| B1 | 601144 | SCN5A | кодирует синтез α-субъединицы потенциал-управляемого натриевого канала типа V |
| B2 | 611778 | GPD1L | кодирует синтез пептидов Глицерол-3-фосфат дегидрогеназы |
| B3 | 114205 | CACNA1C | кодирует синтез α-субъединиц кальциевых каналов L-типа, расположенных в сердечной мышце [3] |
| B4 | 600003 | CACNB2 | кодирует синтез β-2 субъединицы потенциал-зависимого кальциевого канала L-типа [3] |
| B5 | 604433 | KCNE3, который сопряжен с KCND3 | [4] |
| B6 | 600235 | SCN1B | кодирует синтез β-1 субъединицы натриевого канала SCN5A [5] |
| SCN10A | [6] | ||
| HEY2 | [6] |
Патогенез [ править | править код ]
Заболевание имеет аутосомно-доминантный тип наследования в 25 % семей. Клинические проявления синдрома Бругада развиваются обычно в молодом возрасте (до 35-40 лет), реже — наблюдаются даже в пожилом и старческом возрасте. При исследовании статистических данных, накопленных в странах Юго-Восточной Азии и Дальнего Востока, было отмечено, что в данном регионе значительно распространены случаи внезапной ночной смерти в молодом возрасте (в год от 4 до 10 случаев на 10 000 жителей, в том числе в Лаосе — 1 случай на 10 000 жителей; в Таиланде — 26-38 на 100 000). [7]
Описаны также случаи приобретенного синдрома Бругада [2] .
Синдром Бругада характеризуется наличием преходящей полной или неполной блокады правой ножки пучка Гиса, косонисходящим подъёмом сегмента S-T в правых грудных отведениях (V1-V3), рецидивирующей пароксизмальной полиморфной желудочковой тахикардией и высоким риском внезапной сердечной смерти.
Симптомокомплекс [ править | править код ]
Полная форма синдрома Бругада включает следующие клинико-электрокардиографические проявления:
- Типичная электрокардиографическая картина (косонисходящее повышение сегмента S-T над изолинией на 1 мм и больше в отведениях V1—V3, на некоторых ЭКГ напоминает морду бультерьера, поэтому данное изменение иногда называют «типом бультерьера» [2] , спонтанное или индуцированное введением антиаритмических препаратов I класса (блокаторов натриевых каналов, например, аймалина (гилуритмала) в дозе 1 мг/кг или новокаинамида в дозе 10 мг/кг, флекаинида 2 мг/кг); полная или неполная блокада правой ножки пучка Гиса); возможно укорочение интервала Q-T и удлинение P-Q (P-R);
- Пароксизмы полиморфной желудочковой тахикардии, часто рецидивирующие;
- синкопальные (обморочные) состояния;
- высокий риск внезапной сердечной смерти вследствие полиморфной желудочковой тахикардии или фибрилляции желудочков.
Синдром Бругада характеризуется наличием типичной ЭКГ-картины в виде косонисходящего подъема сегмента ST в отведениях V1, V2 и иногда V3 (как правило, вместе с неполной блокадой ПНПГ), отсутствием структурных изменений со стороны сердца и повышенным риском внезапной смерти от ФЖ или развитием синкопальных состояний вследствие полиморфной ЖТ. Распространенность составляет 1:5000.
Диагностика синдрома Бругада
Наиболее типичные изменения желудочкового комплекса обычно выявляются в отведениях V1 и V2 (I тип): желудочковый комплекс заканчивается положительным отклонением с амплитудой >2 мм (наподобие зубца J, наблюдаемого при гипотермии), за которым следует косонисходящий сегмент ST и отрицательный зубец Т. Интервал PR бывает удлинен. Пароксизмы ФП не являются редкостью. Часто выявляются поздние потенциалы.
У некоторых пациентов типичные ЭКГ-признаки бывают интермиттирующими. Временами подъем сегмента ST может принимать вогнутую или седловидную форму (II или III тип). Такого рода изменения сами по себе не являются достаточными диагностическими признаками синдрома Бругада. Кроме того, ЭКГ может становиться нормальной.
Диагностическое значение ЭКГ можно повысить, разместив грудные отведения на одно или два межреберья выше обычной позиции. Это следует иметь в виду при лечении пациентов, госпитализированных по поводу синкопального состояния неясного происхождения или реанимированных в связи с необъяснимой ФЖ.
С диагностической целью можно применить пробу с внутривенным введением аймалина (1 мг/кг за 5 мин) или, при его недоступности, флекаинида (2 мг/кг за 10 мин). При наличии на ЭКГ признаков, позволяющих предположить диагноз синдрома Бругада, введение данных препаратов приводит к появлению типичных ЭКГ-признаков синдрома Бругада I типа. Иногда ЭКГ-признаки появляются или усугубляются на фоне лихорадки.
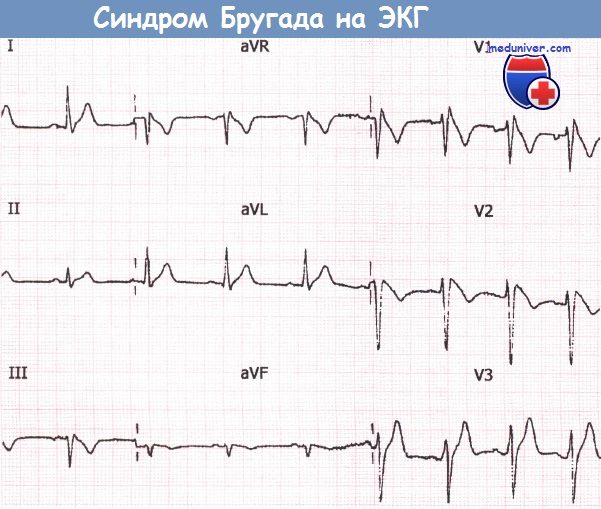 Рутинная ЭКГ с признаками синдрома Бругада, зарегистрированная у медицинского работника, который впоследствии внезапно скончался.
Рутинная ЭКГ с признаками синдрома Бругада, зарегистрированная у медицинского работника, который впоследствии внезапно скончался.
Причины синдрома Бругада
Причиной синдрома Бругада являются генетически обусловленные нарушения функции натриевых ионных каналов. Описано несколько генетических аномалий, связанных с этим синдромом. Не у всех пациентов в семейном анамнезе выявляются случаи внезапной сердечной смерти. Бывают случаи, обусловленные мутацией.
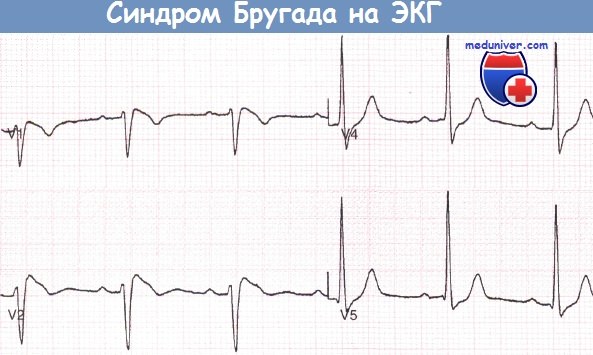 Запись грудных отведений ЭКГ пациента с синдромом Бругада, реанимированного после фибрилляции желудочков (ФЖ), развившейся во время управления автомобилем.
Запись грудных отведений ЭКГ пациента с синдромом Бругада, реанимированного после фибрилляции желудочков (ФЖ), развившейся во время управления автомобилем. 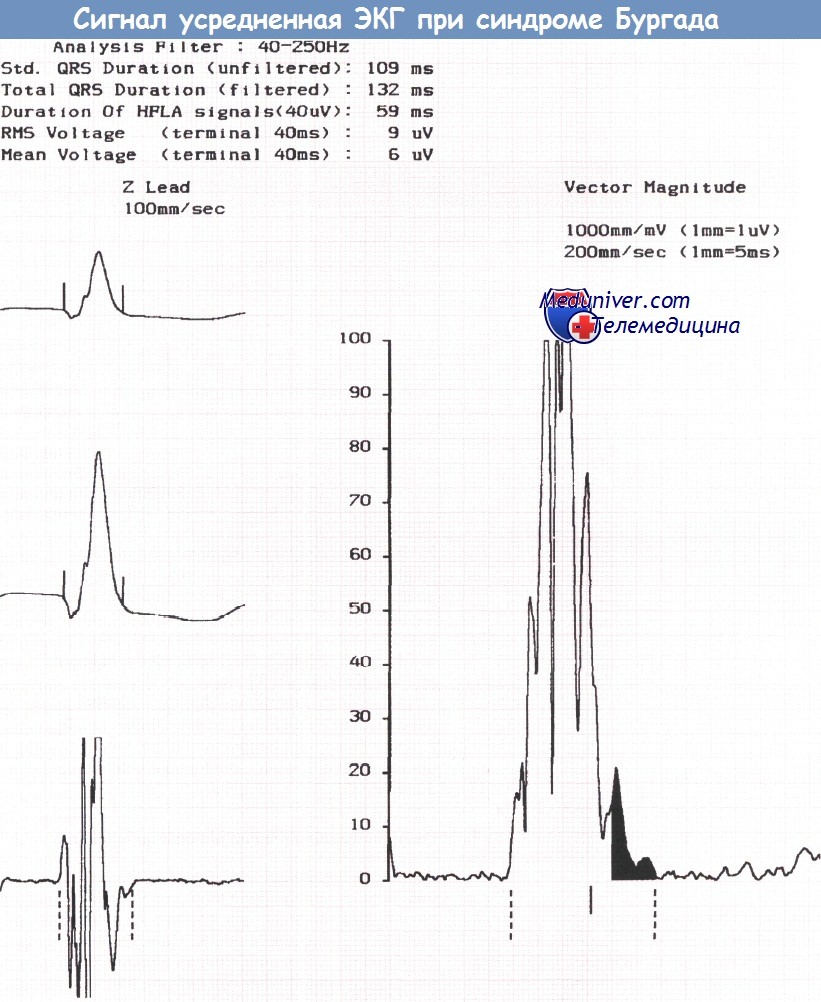 Сигнал-усредненная ЭКГ, зарегистрированная у того же пациента водителя автомобиля, что и на рисунке выше, демонстрирует наличие поздних потенциалов.
Сигнал-усредненная ЭКГ, зарегистрированная у того же пациента водителя автомобиля, что и на рисунке выше, демонстрирует наличие поздних потенциалов.
Фибрилляция желудочков при синдроме Бругада
Фибрилляция желудочков при синдроме Бругада чаще наблюдается в среднем возрасте. Она редко развивается в первые 2 десятилетия жизни. Как правило, аритмия возникает во сне или в покое. Хотя синдром Бругада обусловлен аутосомно-доминантным геном, нарушения ритма намного чаще наблюдаются у мужчин.
Ни один из известных антиаритмических препаратов не продемонстрировал способность эффективно предотвращать ФЖ, однако существуют данные об эффективности хинидина при «аритмическом шторме». Единственным методом лечения является имплантация автоматического дефибриллятора. Такое устройство должно быть имплантировано всем пациентам, перенесшим синко-пальное состояние или реанимацию в связи с ФЖ.
Факторы риска при синдроме Бругада
Надежных критериев выявления пациентов с высоким риском, к сожалению, не существует. Исследования в этой области весьма ограничены в связи с относительно малым количеством больных и коротким периодом наблюдения, а также из-за больших различий в частоте зарегистрированных случаев внезапной смерти.
В некоторых работах сообщается о довольно высокой частоте фибрилляции желудочков (ФЖ) у ранее бессимптомных пациентов (8% за 3 года), в то время как другие авторы приводят данные о более низком риске (2% за 5 лет или 0,5% за 30 мес).
Есть мнение о целесообразности стимуляции желудочков при синдроме Бругада I типа. В соответствии с этой позицией имплантация дефибриллятора должна быть рекомендована пациентам, у которых в ходе такого исследования развивается ФЖ, однако в последующих исследованиях это положение не нашло подтверждения.
В качестве возможных факторов риска разными исследователями рассматривались поздние потенциалы желудочков и увеличение продолжительности комплекса QRS, а также нарастание степени выраженности подъема сегмента ST во время теста с физической нагрузкой. Удивительно, но наличие случаев внезапной сердечной смерти в семейном анамнезе, по-видимому, также нельзя считать фактором риска.
Общее мнение заключается в том, что риск меньше у пациентов, у которых отсутствуют спонтанные ЭКГ-признаки синдрома Бругада 1 типа.
Лечение синдрома Бругада
Рутинная имплантация дефибрилляторов бессимптомным пациентам не оправданна в связи с низким риском внезапной смерти, а также хорошо известной и довольно высокой частотой осложнений, связанных с использованием этих устройств, в том числе и при длительном наблюдении за больными. Недавно было предложено назначать в таких случаях хинидин.
Пациентам с синдромом Бругада рекомендуется воздерживаться от приема антиаритмических препаратов I класса (таких как флекаинид) и как можно быстрее начинать лечение любого заболевания, сопровождающегося лихорадкой.
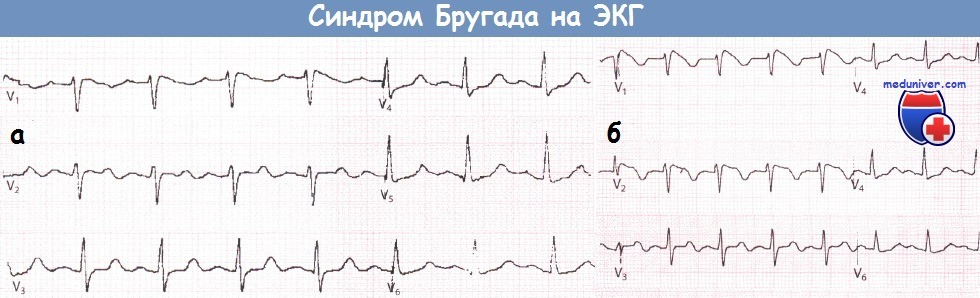 ЭКГ, записанная в грудных отведениях у пациента с подозрением на синдром Бругада (а).
ЭКГ, записанная в грудных отведениях у пациента с подозрением на синдром Бругада (а).
После введения аймалина регистрируется ЭКГ, типичная для синдрома Бругада I типа (б). 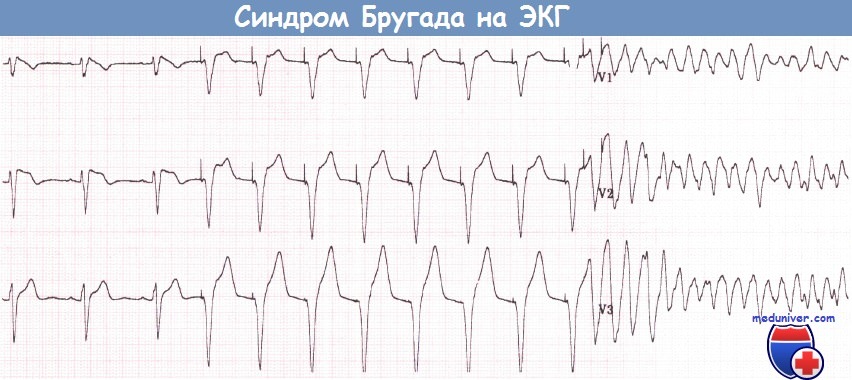 Бессимптомный пациент с синдромом Бругада (отведения V1-V3), у которого во время исследования со стимуляцией желудочков развилась ФЖ.
Бессимптомный пациент с синдромом Бругада (отведения V1-V3), у которого во время исследования со стимуляцией желудочков развилась ФЖ.
После 8-го навязанного комплекса при частоте стимуляции 120 имп./мин парой преждевременных стимулов инициирована ФЖ.
(Больному был установлен имплантируемый кардиовертер-дефибриллятор (ИКД) и в последующем отмечалось несколько адекватных нанесений электрических разрядов.) 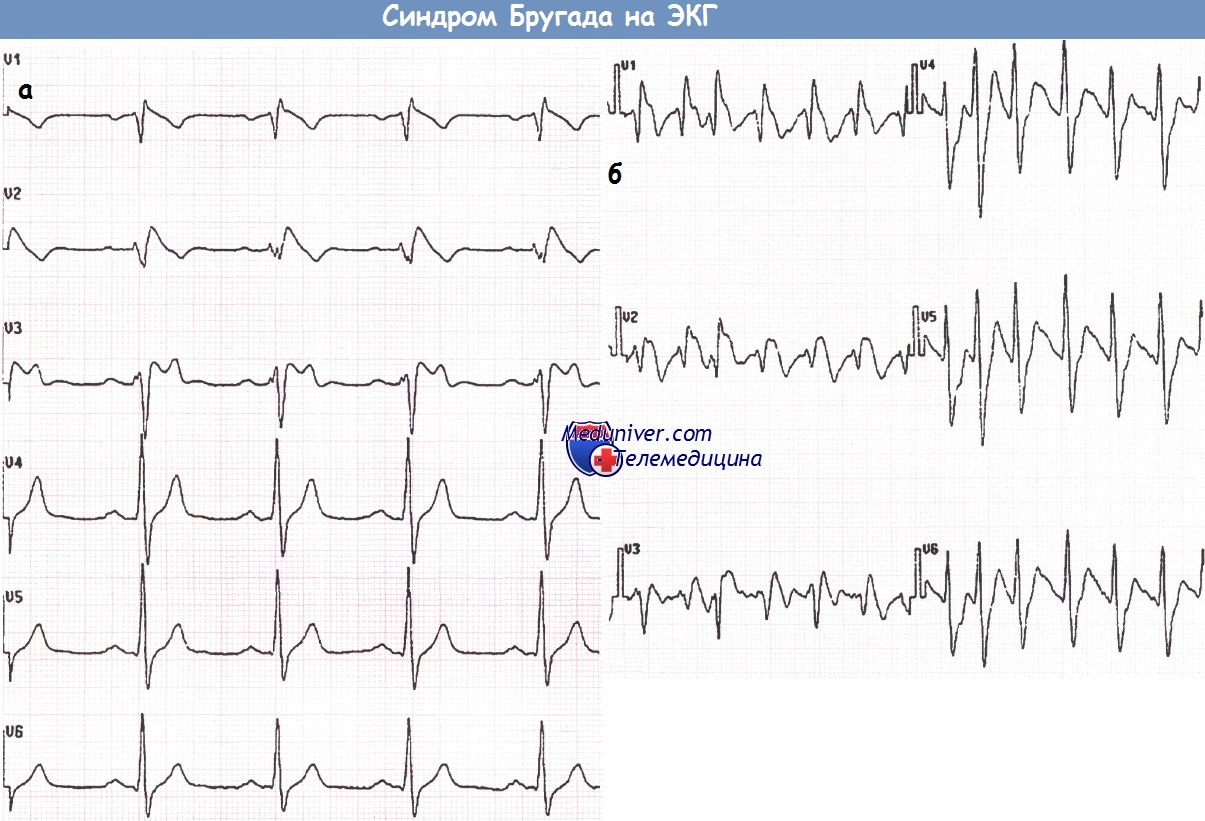 Пациент с синдромом Бругада (а), у которого развилась фибрилляция предсердий (ФП) (б)
Пациент с синдромом Бругада (а), у которого развилась фибрилляция предсердий (ФП) (б)
Синдром Бругада — кардиологическая патология, обусловленная генетической мутацией. Заболевание характеризуется нарушениями в работе миокарда и высоким риском внезапной смерти. Для него типичны приступы пароксизмальной тахикардии, обморочные состояния, фибрилляции предсердий и желудочков.
Что собой представляет синдром Бругада?
Синдром Бругада представляет собой совокупность генетических нарушений, приводящих к патологическим изменениям ритма, проводимости кардиомиоцитов и повышающих вероятность внезапной смерти от остановки сердца. Впервые был диагностирован и описан в 1922 году врачами-кардиологами братьями Бругада.
Установлено, что патология является наследственным состоянием. Выявлены и конкретные гены-виновники. Заболевание чаще диагностируется у мужчин, чем у женщин. Развивается болезнь в разном возрасте, но типичная симптоматика ярко проявляется в 30–45 лет.
Симптомы патологии
В зависимости от текущей клинической симптоматики принято выделять две разновидности синдрома:
- Синкопальная. Характеризуется потерей сознания.
- Бессинкопальная. Протекает почти бессимптомно, типичные жалобы отсутствуют.
Существует взаимосвязь между клиническими признаками и степенью поражения натриевых каналов:
- при повреждении менее четвертой части от общего количества каналов отклонения сердечного ритма фиксируются только после введения блокирующих веществ;
- при более обширном поражении приступ может завершиться внезапной смертью.
Типичная клиническая картина сердечного приступа включает несколько характерных симптомов:
- внезапное ухудшение состояния;
- головокружение;
- состояние прострации;
- болезненные толчки в области сердца;
- черные точки в поле зрения;
- усиленное потоотделение;
- непродолжительная потеря сознания (не дольше 30 секунд);
- судороги (не исключены).

Развитию приступа предшествует любая нагрузка (как физическая, так и эмоциональная), повышение температуры тела, прием алкоголя. Возникает в ночные часы и по вечерам, днем формируется крайне редко (не более чем в 13 % от всех диагностированных случаев).
После стабилизации состояния человек полностью приходит в себя. Состояние клинической смерти развивается у 11 % пациентов. Исход зависит от выполнения необходимых реанимационных действий.
Существуют определенные ЭКГ-признаки синдрома Бругада. Таковыми признаются:
- Полная/частичная блокада правой ножки пучка Гиса.
- Признаки нарушения деполяризации.
- Подъем интервала ST больше чем на 1,5 мм. Формирование линии в виде свода указывает на синкопальную форму синдрома Бругада, при образовании «седла» речь идет о бессинкопальной разновидности.
Важно! Характерные изменения фиксируются только в правых грудных отведениях.
У ребенка диагностика синдрома затруднена, поскольку на электрокардиограмме типичные изменения просматриваются только после достижения 5-летнего возраста.
Регулярный ЭКГ-контроль позволяет выявлять характерные признаки болезни.
- Применение суточного мониторирования дает возможность отслеживания перехода здорового ритма миокарда в желудочковую тахикардию.
- Снятие электрокардиограммы на фоне внутривенного введения блокаторов натриевых каналов. Признаком кардиопатологии становится развитие пароксизмальных сокращений желудочков. Тест проводится исключительно в условиях стационара.
Важно! Если кардиограмма не показывает отклонений, несмотря на регулярные обмороки, то ее необходимо переделать. В этом случае правые электроды устанавливаются выше обычной зоны на два ребра.
Причины развития
Основным фактором развития патологии становится мутирование генов, отвечающих за продуцирование белков, основанная задача которых — доставка ионов натрия в клетки.
Синдром Бругада — генная болезнь, передаваемая аутосомно-доминантным путем. Это означает, что если видоизмененный ген будет получен младенцем от одного из родителей — неважно, будет это отец или мать — то кардиопатология проявится в любом случае.

Вероятность формирования синдрома описывается соотношением 1:1, т. е. заболевание будет иметься у 50 % всех рожденных младенцев, один из родителей которых является носителем поврежденного гена.
К потенциальным признакам наличия кардиопатологии относят:
- развитие синкопе (непродолжительные бессознательные состояния, сопровождающиеся снижением мышечного тонуса, сбоем в дыхании и работе сердечно-сосудистой системы) непонятной этимологии;
- неожиданная остановка сердца у кого-то изближайших родственников;
- диагностирование случаев пароксизмальной желудочковой тахикардии.
Диагностика синдрома
Синдром Бругада — нередко встречающаяся в мировой медицинской практике кардиологическая патология. В России заболевание выявляется относительно редко, что объясняется недостаточной ориентированностью врачей на дифференциальную диагностику.
Обследование должно в обязательном порядке выполняться в следующих случаях:
- наличиев анамнезе синкопальных состояний, причина которых осталась неизвестна;
- появлениена электрокардиограмме изменений, типичных именно для феномена Бругада;
- формирование хотя бы одного эпизода полиморфной желудочковой тахикардии;
- эпизоды неожиданной гибели родственников от сердечного приступа.
Диагностическое обследование включает:
- ЭКГ-исследование с введением лекарственных препаратов и без них;
- холтеровское мониторирование (суточное снятие электрокардиограммы);
- генетическое исследование.
Важно! Применение антиаритмиков может провоцировать развитие приступа желудочковой тахиаритмии (не исключена фибрилляция желудочков). Поэтому подобные пробы проводятся исключительно в условиях стационара, где существует возможность оказания экстренной медицинской помощи.
Лечение
Лечение синдрома Бругада во многом зависит от типа имеющихся генетических мутаций и текущей клинической симптоматики.
Если состояние сопровождается развитием приступов желудочковой тахикардии и иных состояний, ухудшающих качество жизни пациента, то больному рекомендована постановка кардиовертера-дефибриллятора. Данная методика — единственно возможный способ устранения клинической симптоматики синдрома Бругада.

Схема медикаментозной терапии кардиопатологии находится в стадии разработки. Больным назначается прием антиаритмических препаратов, устраняющих приступы сердечной аритмии. Пациентам могут рекомендоваться антиаритмические лекарства IA класса. Это:
Полностью запрещен прием медикаментов из группы антиаритмиков, принадлежащих к группе I и IС. Это:
Медикаменты способны инициировать блокировку натриевых каналов, что при подобном диагнозе провоцирует фибрилляции желудочков.
Установка дефибриллятора
Поскольку прием препаратов из группы антиаритмических средств необходимого терапевтического эффекта практически не приносит, больному рекомендована установка специального сердечного дефибриллятора. Операция оправданна даже у больных с бессимптомным течением кардиопатологии. Оперативное лечение снижает риск развития смерти от остановки сердца на 89 %.
Кардиовертер-дефибриллятор — миниатюрный прибор, помещенный в коробочку из медицинского металла, устанавливается подкожно в левой подключичной зоне. Его «начинка» состоит из анализатора, оценивающего текущий ритм сокращения миокарда, и системы, при необходимости высвобождающей разряд электротока.
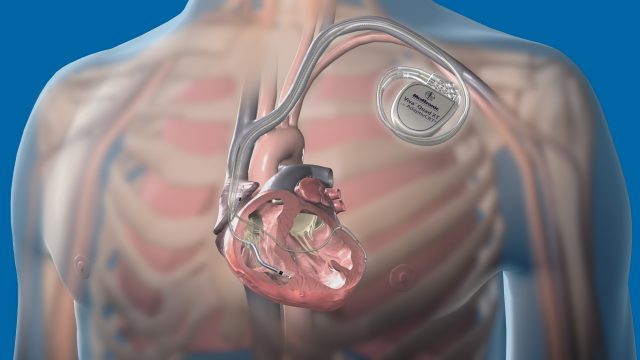
Аппарат оснащен электродами, передающими и принимающими сигналы от миокарда, пропущенными через коронарные артерии, отвечающие за кровоснабжение органа.
Основными функциями прибора являются:
- постоянная оценка работы сердечной мышцы;
- прерывание возникающего нарушения ритма при помощи электрического разряда;
- приведение к физиологической норме сокращений сердечной мышцы;
- предотвращение полной остановки сердца.
Срок службы устройства — не больше шести лет, затем необходимо провести замену. Прибор полностью защищен от воздействия внешних помех, т.е. не реагирует на излучение бытовых приборов.
Осложнения, вызываемые синдромом Бругада
Ключевыми проблемами, сопровождающими данную кардиопатологию и ухудшающими прогноз исхода заболевания, становятся тяжелые осложнения:
- Желудочковая тахикардия. Дополнительные источники возбуждения находятся в желудочках. Чаще всего в полости левого.
- Наджелудочковая тахикардия. Патологические очаги определяются в предсердиях.
- Предсердная фибрилляция.
- Желудочковая фибрилляция.
На фоне данных патологических состояний у больного могут формироваться:
- Сердечная астма. Для нее характерен застой крови в малом круге кровообращения, вызывающий отек легочной ткани.
- Кардиогенный шок. Резкое нарушение сократительной способности левого желудочка.
- Ишемия головного мозга. Признаками состояния становятся нарушение зрения, головокружение, прерывистость дыхания.
- Внезапная остановка сердца. Чаще всего происходит по ночам, поскольку приступы тахикардии приходятся на период с 6 вечера до 6 утра.

Профилактика
Профилактика кардиопатологии заключается в предупреждении развития приступов аритмии и фибрилляций желудочков. Больному может быть рекомендован прием медикаментов, в частности, средства «Амиодарон». Чуть реже назначаются «Хинидин» и «Дизопирамид».
Очень часто лекарственная поддержка необходимого результата не дает. Верным профилактическим мероприятием жизнеугрожающей аритмии и неожиданной остановки сердца является постановка кардиовертера-дефибриллятора. Миниатюрное устройство способно давать оценку текущей работы сердечной мышцы и при развитии анормальных изменений стабилизировать ритм миокарда путем передачи электрического разряда.
Общий прогноз для данного заболевания неопределенный. Медики объясняют это значительным числом факторов, способных провоцировать начало заболевания.
Кардиопатология длительный период способна протекать бессимптомно, не оказывая на жизнь человека никакого негативного влияния. Но состояние может дестабилизироваться в результате формирования злокачественной аритмии. При развитии внезапных обморочных состояний, приступов ночной тахикардии вероятность внезапного летального исхода в следующие 3 года увеличивается на 97 %.
Своевременная имплантация дефибриллятора и терапия антиаритмиками продлевают жизнь больного, снижая вероятность летального исхода от остановки сердца на 89 %.
Люди с синдромом Бругада нуждаются в пожизненном диспансерном наблюдении у врача-кардиолога. Инвалидность не назначается.
 26-07-2019
26-07-2019 0 Просмотров
0 Просмотров 0 комментариев
0 комментариев 0 Рейтинг
0 Рейтинг