В норме сердечный ритм нестабилен. Он ускоряется при нагрузках и возвращается на прежний уровень, когда это становится возможным. Иногда этого не происходит, тогда врач говорит об аритмии. Наиболее благоприятная ее форма – наджелудочковая тахикардия. Но, как и остальные типы патологии, без соответствующего лечения она изнашивает миокард и приводит к сердечной недостаточности.
Описание
Наджелудочковые (или суправентрикулярные) тахикардии (НЖТ) — это большая группа нарушений сердечного ритма, при которых присутствуют 3 и более последовательных сокращений сердца выше 100 ударов в 1 минуту.
Как следует из названия, источник патологических импульсов, вызывающих аритмию, расположен выше желудочков — в предсердиях, атриовентрикулярном соединении и синоатриальном узле.
НЖТ представляют намного меньшую угрозу для жизни, чем желудочковые тахикардии! Большую опасность имеют не сами тахикардии, а заболевания, на фоне которых они развиваются.
Распространенность сбоя ритма составляет 2.25 на 1000 человек. Преимущественно страдают женщины. Распределение среди возрастных групп (дети, взрослые, пожилые) отличается у каждого отдельного вида НЖТ. Например, синусовую тахикардию (подробнее о ней можно прочесть здесь) часто диагностируют у детей, так же как и синдром ранней реполяризации желудочков. В МКБ наджелудочковые тахиаритмии находятся под кодами I47.0 и I47.1.
Клинические проявления НЖТ самые разнообразные — от абсолютно бессимптомного течения до повторяющихся потерь сознания.
Причины возникновения
Множество причин, способствующих возникновению наджелудочковых тахикардий, можно разделить на 2 группы:
- Внесердечные — внешние факторы, заболевания или состояния, не связанные с сердцем, которые могут запустить аритмию:
- эмоциональный стресс или физическая нагрузка;
- употребление никотина, алкоголя, кофеина, лекарственных средств (сердечные гликозиды, антидепрессанты, мочегонные препараты);
- эндокринологические заболевания — например, гиперфункция щитовидной железы (тиреотоксикоз) или опухоль надпочечников, продуцирующая адреналин и норадреналин (феохромоцитома);
- лихорадка;
- анемия;
- электролитные нарушения — избыток или, наоборот, недостаток некоторых минеральных веществ в крови (калия, натрия, магния, кальция);
- сдвиг кислотно-щелочного баланса (рН крови).
- Внутрисердечные — сюда относятся органические заболевания сердца:
- ишемическая болезнь сердца (ИБС);
- хроническая сердечная недостаточность (ХСН);
- врожденные и приобретенные пороки сердца;
- кардиомиопатии;
- перикардиты;
- постинфарктный кардиосклероз;
- хроническое легочное сердце
Классификация и виды
Существует множество форм и видов НЖТ, разделяющихся по разным признакам. По течению выделяют пароксизмальные (протекают приступообразно) и непароксизмальные (продолжающиеся непрерывно). Также встречаются следующие формы наджелудочковой тахикардии: синусовая, реципрокная, трепетание и фибрилляция предсердий.
Пароксизмальная реципрокная АВ-узловая тахикардия является самой распространенной формой НЖТ среди молодых здоровых людей. Подробнее о том, почему она возникает и как ее лечат, можно прочитать здесь.
Пароксизмальная наджелудочковая тахикардия
Понятие пароксизмальная суправентрикулярная тахикардия включает предсердные (за исключением фибрилляции и трепетания) и предсердно-желудочковые сбои, протекающие приступообразно. Отдельное выделение пароксизмальных форм имеет клиническую значимость, так как эти аритмии представляют большую угрозу для жизни человека, чем непрерывно текущие.
Также объединение обусловлено тем, что все пароксизмальные НЖТ (за исключением синдрома ВПВ) имеют общие черты:
- внезапное появление и такое же внезапное прекращение учащенного сердцебиения;
- более высокая, по сравнению с постоянными НЖТ, частота сердечных сокращений;
- сходная клиническая симптоматика, сопровождающая приступ;
- одинаковые схемы лечения для прекращения аритмии.
Большинство моих пациентов рассказывают, что во время приступа у них появляются резкое сердцебиение, неприятные ощущения, сжатие в области сердца, общая слабость. В более тяжелых случаях, когда из-за нерегулярного сердечного ритма снижается артериальное давление, у больного появляется головокружение, мелькание мушек перед глазами — так называемое предобморочное состояние, а иногда он теряет сознание (обмороки).
Приступ тахикардии также может сопровождаться потливостью, тошнотой, дрожью в теле. Я часто встречаю пациентов, у которых после него учащается мочеиспускание.
Примерно у 10—15 % пациентов во время пароксизма главными симптомами выступают боль в животе, тошнота, рвота и частые позывы к дефекации. Нередко их даже госпитализируют в хирургическое отделение с диагнозом «острый живот».
Многие мои больные вообще не чувствуют каких-либо проявлений нарушения ритма, хотя при снятии кардиограммы у них фиксируется пароксизм наджелудочковой тахикардии.
У пожилых людей, имеющих кардиальную патологию, приступ может вызвать боль в сердце, ухудшение симптомов сердечной недостаточности (одышки, усталости, отеков на ногах), гипотонию, отек легких и шок. У таких больных важно правильно определить источник признаков: часто они страдают большим количеством патологий, каждая из которых может иметь схожие проявления. Как не растеряться? Ключевым моментом является правильный расспрос. Необходимо детализировать каждую жалобу и углубиться в процесс ее происхождения. Не стоит забывать о внешних признаках пациента, которые часто помогают быстро определить основную причину страданий больного.
Предсердная тахикардия (ПТ)
К данному виду относятся НЖТ, при которых источник нарушения ритма находится в предсердиях. В зависимости от количества этих источников различают мономорфные и полиморфные предсердные тахикардии.
Около 10—15 % всех случаев НЖТ представлены ПТ. Небольшие явления ПТ могут наблюдаться и у здоровых людей.
По клиническому течению бывают пароксизмальными и постоянными, чаще встречается пароксизмальная. При постоянной форме человек может не испытывать каких-либо неприятных ощущений.
Преобладающее количество предсердных тахикардий имеет те же причины, что и все аритмии. Иногда они развиваются после операций на предсердиях. Полиморфные ПТ в большинстве случаев возникают при тяжелой бронхолегочной патологии.
Полиморфный вариант является неблагоприятным признаком, повышающим вероятность смертельного исхода. Однако тяжесть ситуации чаще связана не с самой аритмией, а с течением основного заболевания, которое послужило причиной возникновения тахикардии.
Последствия длительного непароксизмального течения ПТ: расширение полостей сердца и ухудшение способности миокарда к нормальному перекачиванию крови.
Признаки на ЭКГ
Все НЖТ имеют общие признаки на кардиограмме:
- увеличенная частота сокращений сердца (ЧСС) — от 100 до 250 в минуту;
Конечно, каждый из видов аритмии имеет свои индивидуальные особенности на пленке. Это происходит, потому что в основе нарушения ритма лежит неадекватная электрическая активность сердца и в каждом случае она разная. Стоит упомянуть о следующих особенностях кардиограмм при НЖТ:
- Перед пароксизмом синоатриальной реципрокной тахикардии обязательно присутствует предсердная экстрасистола.
- Для предсердного типа характерно изменение формы зубца Р (уменьшение амплитуды, деформация, отрицательность). Возможно развитие АВ-блокады I степени, проявляющейся на пленке удлинением интервала P-Q.
- При синдроме ВПВ выявляют три специфических признака: наличие дельта-волны, укорочение интервала P-Q, расширение и деформация комплекса QRS.
- Фибрилляция и трепетание предсердий. Зубцы Р полностью отсутствуют. Вместо них имеются частые крупные волны F (при трепетании) или мелкие беспорядочные волны f.

Иногда бывает так, что наджелудочковая тахикардия на ЭКГ не видна, особенно часто это случается при пароксизмальной форме. Поэтому я почти всегда назначаю своим пациентам холтеровское (суточное) мониторирование ЭКГ.
Для выявления редких НЖТ, имеющих дополнительные пути проведения импульса, проводится специальное внутрисердечное электрофизиологическое исследование. Оно имеет большое значение, так как на основании результатов этого теста определяется необходимость хирургического лечения.
Лечение
Терапия НЖТ преследует 2 цели:
- купирование пароксизмов;
- профилактика возникновения пароксизмов.
Согласно протоколу профессионального стандарта, алгоритм купирования НЖТ следующий: вагусные приемы → электрическая кардиоверсия → медикаментозная кардиоверсия.
Для снятия приступа наджелудочковой тахикардии очень эффективны так называемые вагусные пробы, которые действуют по принципу механического или рефлекторного раздражения блуждающего нерва, что замедляет сердечный ритм. Различают следующие техники:
- проба Вальсальвы — натуживание лица с раздуванием щек в течение 20—30 секунд после максимального вдоха;
- массаж каротидного синуса — сильное надавливание и массирование сонной артерии в районе угла нижней челюсти;
- проба Ашнера — надавливание на закрытые глазные яблоки в течение 5 секунд;
- холодовая — умывание лица или окунание головы в холодную воду;
- насильственный вызов рвотного рефлекса — посредством стимуляции корня языка;
- быстрый и сильный кашель.
В своей практике я предпочитаю пробу Вальсальвы как наиболее безопасную.
Если же после вышеприведенных манипуляций приступ продолжается, применяется воздействие электрическим током при помощи наружной кардиоверсии или чреспищеводной стимуляции.
В случае неэффективности этих мер или невозможности их выполнения ввиду отсутствия соответствующего оборудования я прибегаю к внутривенному введению следующих антиаритмических лекарственных средств (ЛС):
- «Трифосаденин» («АТФ»);
- «Верапамил», «Дилтиазем»;
- «Пропранолол», «Эсмолол», «Соталол»;
- «Амиодарон»;
- «Прокаинамид».
Для профилактики возникновения приступов наибольшей эффективностью обладает операционный (хирургический) метод — радиочастотная абляция (РЧА), которая заключается в разрушении аритмогенного участка сердца высокочастотным воздействием тока. Данный метод противопоказан при беременности, так как предполагает рентгеновское облучение.
Для медикаментозного предупреждения пароксизмов используются те же препараты, что и для купирования приступа, только применяются они в виде таблеток, а не уколов.
Критерием того, что лечение наджелудочковой тахикардии прошло успешно, является прекращение приступов.
Эффективны ли народные методы лечения
В интернете можно найти самые разнообразные рецепты народной медицины для лечения любых видов аритмий, в том числе и НЖТ. Однако стоит знать, что на сегодняшний день не получено достоверных данных о какой-либо эффективности нетрадиционных методов терапии.
Более того, многие травы обладают фармакологической несовместимостью с антиаритмическими препаратами, т. е. при совместном применении может снизиться эффективность или, наоборот, увеличиться вероятность побочных эффектов лекарства. Поэтому использование методов народной медицины может быть не только бесполезно, но еще и вредно.
В своей практике я часто встречаю пациентов, которые не доверяют традиционным методам лечения. Их сложно простимулировать к приему жизненно необходимых лекарств. В таких случаях я прибегаю к уловкам, разрешив им употреблять желаемые народные средства (оговоренные со мной, естественно), но только в комплексе с нужными таблетками. Народная медицина полна рецептов с использованием сборов, настоек и отваров. О том, как травами лечат аритмию можно прочесть здесь.
Советы специалиста
В профилактике приступов НЖТ важную роль играет устранение причины. Поэтому я настоятельно рекомендую своим пациентам бросить курить, ограничить употребление кофе, алкоголя, избегать сильного стресса и чрезмерных физических нагрузок. Также необходимо провести обследование на предмет выявления заболевания, которое могло спровоцировать развитие аритмии, и его грамотное лечение (ИБС, ХСН, диффузный токсический зоб и т. д.). Важно помнить, что тахикардия является либо нормальной реакцией организма на стресс, либо симптомом поражения сердца. Для этого важен факт наблюдения за собой и своим ритмом. Если вы замечаете повышение частоты приступов, запишитесь на консультацию к врачу, предварительно для себя отметив, в каких состояниях появляется тахикардия.
В тех случаях, когда очевидной связи нет, доктор порекомендует вам пройти обследования. Первоочередным шагом в решении проблемы патологической тахикардии будет избавление от любых факторов, способных вызвать ее у здорового человека, то есть, стрессов. Сохраняйте спокойствие и берегите себя – важный совет в лечении нарушений ритма.
Клинический случай
Ко мне на прием в поликлинику пришла женщина 34 лет с жалобами на приступы учащенного сердцебиения, сопровождающиеся ощущением дурноты и небольшим головокружением. Данные симптомы стали беспокоить больную около 2 месяцев назад. Также женщина отметила, что в последнее время стала раздражительной, ухудшился сон. При общем осмотре были обнаружены нерегулярный пульс и увеличение щитовидной железы.
Пациентке выполнена ЭКГ, на которой не было зафиксировано патологических изменений. Пациентка направлена на консультацию к кардиологу и эндокринологу. Кардиолог провел холтеровское мониторирование ЭКГ, на котором обнаружились пароксизмы мономорфной предсердной тахикардии с ЧСС до 160/мин. Назначенные эндокринологом УЗИ и гормоны щитовидной железы показали признаки аутоиммунного тиреоидита — диффузное увеличение ЩЖ, снижение уровня ТТГ, высокие концентрации Т4 и антител к ТПО.
Выставлен диагноз «тиреоидит Хашимото, тиреотоксическая фаза, пароксизмальная ПТ». Выписаны бета-блокаторы для урежения ЧСС, показано дальнейшее наблюдение у эндокринолога для контроля гормонального фона и заместительной терапии.
Для подготовки материала использовались следующие источники информации.

Пароксизмальная тахикардия (ПТ) – это ускоренный ритм, источником которого служит не синусовый узел (нормальный водитель ритма), а очаг возбуждения, возникший в нижележащем отделе проводящей системы сердца. В зависимости от места расположения такого очага выделяют предсердные, из атриовентрикулярного соединения и желудочковые ПТ. Первые два вида объединяют понятием «наджелудочковая, или суправентрикулярная тахикардия».
Как проявляется пароксизмальная тахикардия

Приступ ПТ обычно начинается внезапно и так же внезапно заканчивается. Частота сокращений сердца составляет при этом от 140 до 220 – 250 в минуту. Приступ (пароксизм) тахикардии длится от нескольких секунд до многих часов, в редких случаях продолжительность приступа достигает нескольких дней и более. Приступы ПТ имеют склонность к повторению (рецидивированию).
Ритм сердца при ПТ правильный. Пациент обычно чувствует начало и конец пароксизма, особенно если приступ длительный. Пароксизм ПТ представляет собой ряд следующих друг за другом с большой частотой экстрасистол (подряд 5 и более).
Высокая частота сердечных сокращений вызывает гемодинамические расстройства:
- снижение наполнения желудочков кровью,
- уменьшение ударного и минутного объемов сердца.
В результате возникает кислородное голодание мозга и других органов. При длительном пароксизме возникает спазм периферических сосудов, повышается артериальное давление. Может развиться аритмическая форма кардиогенного шока. Ухудшается коронарный кровоток, что может вызвать приступ стенокардии или даже развитие инфаркта миокарда. Снижение кровотока в почках приводит к уменьшению образования мочи. Кислородное голодание кишечника может проявиться болью в животе и метеоризмом.
Если ПТ существует долгое время, она может вызвать развитие недостаточности кровообращения. Это наиболее характерно для узловых и желудочковых ПТ.
Начало пароксизма больной ощущает, как толчок за грудиной. Во время приступа пациент жалуется на учащенное сердцебиение, одышку, слабость, головокружение, потемнение в глазах. Пациент часто напуган, отмечается двигательное беспокойство. Желудочковая ПТ может сопровождаться эпизодами потери сознания (приступы Морганьи-Адамса-Стокса), а также трансформироваться в фибрилляцию и трепетание желудочков, что в отсутствие помощи может привести к летальному исходу.
Различают два механизма развития ПТ. По одной теории, развитие приступа связано с усилением автоматизма клеток эктопического очага. Они внезапно начинают генерировать электрические импульсы с большой частотой, что подавляет активность синусового узла.
Второй механизм развития ПТ – так называемый re-entry, или повторный вход волны возбуждения. При этом в проводящей системе сердца образуется подобие замкнутого круга, по которому циркулирует импульс, вызывая быстрые ритмичные сокращения миокарда.
Пароксизмальная наджелудочковая тахикардия
Эта аритмия может впервые появиться в любом возрасте, чаще у людей от 20 до 40 лет. Примерно у половины таких пациентов органические заболевания сердца отсутствуют. Заболевание может вызвать повышение тонуса симпатической нервной системы, возникающее при стрессах, злоупотреблении кофеином и другими стимуляторами, такими, как никотин и алкоголь. Идиопатическую предсердную ПТ могут спровоцировать заболевания органов пищеварения (язвенная болезнь желудка, желчно-каменная болезнь и другие), а также черепно-мозговые травмы.
У другой части больных ПТ вызвана миокардитом, пороками сердца, ишемической болезнью сердца. Она сопровождает течение феохромоцитомы (гормонально-активной опухоли надпочечников), гипертонической болезни, инфаркта миокарда, заболеваний легких. Синдром Вольфа-Паркинсона-Уайта осложняется развитием наджелудочковой ПТ примерно у двух третей больных.
Предсердная тахикардия
Импульсы для этого вида ПТ исходят из предсердий. Частота сердцебиения составляет от 140 до 240 в минуту, чаще всего 160 – 190 в минуту.
Диагностика предсердной ПТ основана на специфических электрокардиографических признаках. Это внезапно начинающийся и заканчивающийся приступ ритмичного сердцебиения с большой частотой. Перед каждым желудочковым комплексом регистрируется измененный зубец Р, отражающий активность эктопического предсердного очага. Желудочковые комплексы могут не изменяться или деформироваться из-за аберрантного проведения по желудочкам. Иногда предсердная ПТ сопровождается развитием функциональной атриовентрикулярной блокады I или II степени. При развитии постоянной атриовентрикулярной блокады II степени с проведением 2:1 ритм сокращений желудочков становится нормальным, так как лишь каждый второй импульс из предсердий проводится на желудочки.
Приступу предсердной ПТ нередко предшествует частая предсердная экстрасистолия. Частота сердцебиения во время приступа не меняется, не зависит от физической или эмоциональной нагрузки, дыхания, приема атропина. При синокаротидной пробе (надавливании на область сонной артерии) или пробе Вальсальвы (натуживание и задержка дыхания) иногда происходит прекращение приступа сердцебиения.
Возвратная форма ПТ представляет собой постоянно повторяющиеся короткие пароксизмы сердцебиения, продолжающиеся в течение долгого времени, иногда многих лет. Они обычно не вызывают каких-либо серьезных осложнений и могут наблюдаться у молодых, здоровых во всех других отношениях людей.
Для диагностики ПТ используют электрокардиограмму в покое и суточное мониторирование электрокардиограммы по Холтеру. Более полную информацию получают во время электрофизиологического исследования сердца (чреспищеводного или внутрисердечного).
Пароксизмальная тахикардия из атриовентрикулярного соединения («А-В узловая»)
Источник тахикардии – очаг, расположенный в атриовентрикулярном узле, который находится между предсердиями и желудочками. Главный механизм развития аритмии – круговое движение волны возбуждения в результате продольной диссоциации атриовентрикулярного узла (его «разделения» на два пути) или наличие дополнительных путей проведения импульса в обход этого узла.
Причины и способы диагностики А-В узловой тахикардии те же, что и предсердной.
На электрокардиограмме она характеризуется внезапно начинающимся и заканчивающимся приступом ритмичного сердцебиения с частотой от 140 до 220 в минуту. Зубцы Р отсутствуют или регистрируются позади желудочкового комплекса, при этом они отрицательные в отведениях II, III, aVF- желудочковые комплексы чаще всего не изменены.
Синокаротидная проба и проба Вальсальвы могут купировать приступ сердцебиения.
Пароксизмальная желудочковая тахикардия
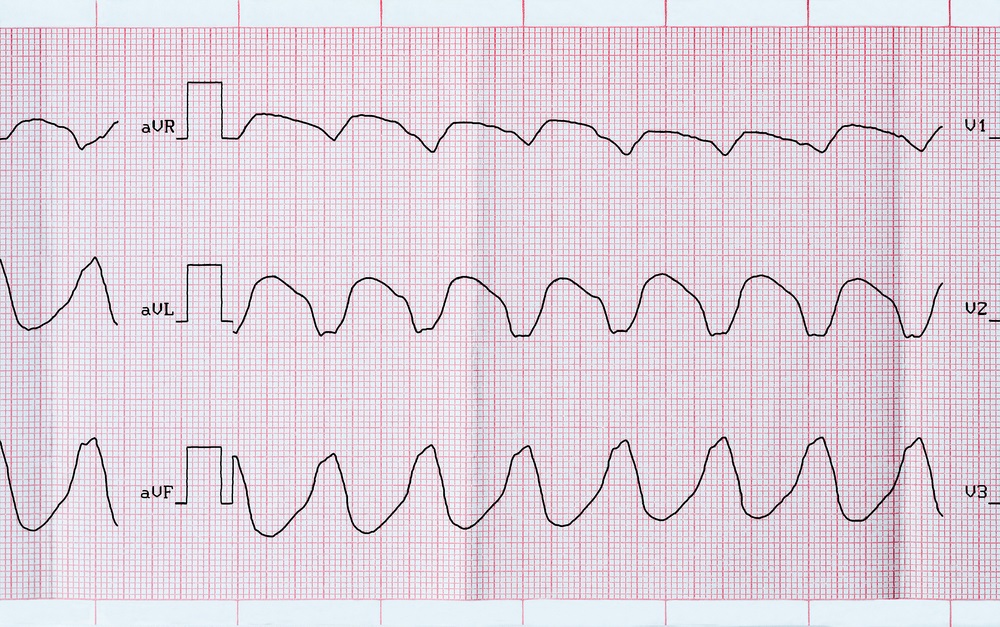
Пароксизмальная желудочковая тахикардия (ЖТ) – внезапный приступ частых регулярных сокращений желудочков с частотой от 140 до 220 в минуту. Предсердия при этом сокращаются независимо от желудочков под действием импульсов из синусового узла. ЖТ значительно повышает риск тяжелых аритмий и остановки сердца.
ЖТ чаще встречается у людей старше 50 лет, преимущественно у мужчин. В большинстве случаев она развивается на фоне тяжелых заболеваний сердца: при остром инфаркте миокарда, аневризме сердца. Разрастание соединительной ткани (кардиосклероз) после перенесенного инфаркта или как следствие атеросклероза при ишемической болезни сердца – еще одна частая причина ЖТ. Эта аритмия встречается при гипертонической болезни, пороках сердца, тяжелых миокардитах. Ее могут спровоцировать тиреотоксикоз, нарушение содержания калия в крови, ушибы грудной клетки.
Некоторые медикаменты способны провоцировать приступ ЖТ. К ним относятся:
- сердечные гликозиды;
- адреналин;
- новокаинамид;
- хинидин и некоторые другие.
Во многом из-за аритмогенного действия от этих препаратов стараются постепенно отказываться, заменяя их более безопасными.
ЖТ может привести к тяжелым осложнениям:
- отеку легких;
- коллапсу;
- коронарной и почечной недостаточности;
- нарушению мозгового кровообращения.
Часто больные не ощущают эти приступы, хотя они очень опасны и могут привести к летальному исходу.
Диагностика ЖТ основана на специфических электрокардиографических признаках. Отмечается внезапно начинающийся и заканчивающийся приступ частого ритмичного сердцебиения с частотой от 140 до 220 в минуту. Желудочковые комплексы расширены и деформированы. На этом фоне имеется нормальный значительно более редкий синусовый ритм для предсердий. Иногда формируются «захваты», при которых импульс из синусового узла все же проводится на желудочки и вызывает их нормальное сокращение. Желудочковые «захваты» — отличительный признак ЖТ.
Для диагностики этого нарушения ритма применяют электрокардиографию в покое и суточное мониторирование электрокардиограммы, дающее самую ценную информацию.
Лечение пароксизмальной тахикардии
 Если приступ частого сердцебиения возник у пациента впервые, ему необходимо успокоиться и не паниковать, принять 45 капель валокордина или корвалола, провести рефлекторные пробы (задержка дыхания с натуживанием, надувание воздушного шара, умывание холодной водой). Если через 10 минут сердцебиение сохраняется, необходимо обратиться за медицинской помощью.
Если приступ частого сердцебиения возник у пациента впервые, ему необходимо успокоиться и не паниковать, принять 45 капель валокордина или корвалола, провести рефлекторные пробы (задержка дыхания с натуживанием, надувание воздушного шара, умывание холодной водой). Если через 10 минут сердцебиение сохраняется, необходимо обратиться за медицинской помощью.
Лечение наджелудочковой пароксизмальной тахикардии
Для купирования (прекращения) приступа наджелудочковой ПТ следует сначала применить рефлекторные способы:
- задержать дыхание на вдохе, одновременно натуживаясь (проба Вальсальвы);
- погрузить лицо в холодную воду и задержать дыхание на 15 секунд;
- воспроизвести рвотный рефлекс;
- надуть воздушный шар.
Эти и некоторые другие рефлекторные способы помогают прекратить приступ у 70% больных.
Из медикаментов для купирования пароксизма чаще всего применяются натрия аденозинтрифосфат (АТФ) и верапамил (изоптин, финоптин).
При их неэффективности возможно применение новокаинамида, дизопирамида, гилуритмала (особенно при ПТ на фоне синдрома Вольфа-Паркинсона-Уайта) и других антиаритмиков IА или IС класса.
 Довольно часто для прекращения пароксизма суправентрикулярной ПТ используют амиодарон, анаприлин, сердечные гликозиды.
Довольно часто для прекращения пароксизма суправентрикулярной ПТ используют амиодарон, анаприлин, сердечные гликозиды.
Введение любого из этих лекарств рекомендуется сочетать с назначением препаратов калия.
При отсутствии эффекта от медикаментозного восстановления нормального ритма применяется электрическая дефибрилляция. Она проводится при развитии острой левожелудочковой недостаточности, коллапсе, острой коронарной недостаточности и заключается в нанесении электрических разрядов, помогающих восстановить функцию синусового узла. При этом необходимо адекватное обезболивание и медикаментозный сон.
Для купирования пароксизма может использоваться и чреспищеводная электрокардиостимуляция. При этой процедуре импульсы подаются через электрод, введенный в пищевод как можно ближе к сердцу. Это безопасный и эффективный метод лечения наджелудочковых аритмий.
При часто повторяющихся приступах, неэффективности лечения проводится хирургическое вмешательство – радиочастотная аблация. Она подразумевает разрушение очага, в котором вырабатываются патологические импульсы. В других случаях частично удаляются проводящие пути сердца, имплантируется электрокардиостимулятор.
Для профилактики пароксизмов наджелудочковой ПТ назначаются верапамил, бета-адреноблокаторы, хинидин или амиодарон.
Лечение желудочковой пароксизмальной тахикардии
Рефлекторные методы при пароксизмальной ЖТ неэффективны. Такой пароксизм необходимо купировать с помощью медикаментов. К средствам для медикаментозного прерывания приступа желудочковой ПТ относятся лидокаин, новокаинамид, кордарон, мексилетин и некоторые другие препараты.
При неэффективности медикаментозных средств проводится электрическая дефибрилляция. Этот метод можно использовать и сразу после начала приступа, не применяя лекарственные препараты, если пароксизм сопровождается острой левожелудочковой недостаточностью, коллапсом, острой коронарной недостаточностью. Используются разряды электрического тока, которые подавляют активность очага тахикардии и восстанавливают нормальный ритм.
При неэффективности электрической дефибрилляции проводится электрокардиостимуляция, то есть навязывание сердцу более редкого ритма.
При частых пароксизмах желудочковой ПТ показана установка кардиовертера-дефибриллятора. Это миниатюрный аппарат, который вживляется в грудную клетку пациента. При развитии приступа тахикардии он производит электрическую дефибрилляцию и восстанавливает синусовый ритм.
Для профилактики повторных пароксизмов ЖТ назначаются антиаритмические препараты: новокаинамид, кордарон, ритмилен и другие.
При отсутствии эффекта от медикаментозного лечения может проводиться хирургическая операция, направленная на механическое удаление области повышенной электрической активности.
Пароксизмальная тахикардия у детей

Наджелудочковая ПТ чаще возникает у мальчиков, при этом врожденные пороки сердца и органическое поражение сердца отсутствуют. Главная причина такой аритмии у детей – наличие дополнительных путей проведения (синдром Вольфа-Паркинсона-Уайта). Распространенность такой аритмии составляет от 1 до 4 случаев на 1000 детей.
У детей младшего возраста наджелудочковая ПТ проявляется внезапной слабостью, беспокойством, отказом от кормления. Постепенно могут присоединяться признаки сердечной недостаточности: одышка, посинение носогубного треугольника. У более старших детей появляются жалобы на приступы сердцебиения, которые часто сопровождаются головокружением и даже обмороками. При хронической наджелудочковой ПТ внешние признаки могут долгое время отсутствовать, пока не разовьется аритмогенная дисфункция миокарда (сердечная недостаточность).
Обследование включает электрокардиограмму в 12 отведениях, суточное мониторирование электрокардиограммы, чреспищеводное электрофизиологическое исследование. Дополнительно назначают ультразвуковое исследование сердца, клинические анализы крови и мочи, электролиты, при необходимости исследуют щитовидную железу.
Лечение основано на тех же принципах, что и у взрослых. Для купирования приступа применяют простые рефлекторные пробы, прежде всего холодовую (погружение лица в холодную воду). Нужно отметить, что проба Ашнера (надавливание на глазные яблоки) у детей не проводится. При необходимости вводят натрия аденозинтрифосфат (АТФ), верапамил, новокаинамид, кордарон. Для профилактики повторных пароксизмов назначают пропафенон, верапамил, амиодарон, соталол.
При выраженных симптомах, снижении фракции выброса, неэффективности препаратов у детей до 10 лет проводят радиочастотную аблацию по жизненным показаниям. Если же с помощью медикаментов удается контролировать аритмию, то вопрос о проведении этой операции рассматривают после достижения ребенком возраста 10 лет. Эффективность оперативного лечения составляет 85 – 98%.
Желудочковая ПТ в детском возрасте встречается в 70 раз реже, чем наджелудочковая. В 70% случаев причину ее найти не удается. В 30% случаев желудочковая ПТ связана с тяжелыми заболеваниями сердца: пороками, миокардитами, кардиомиопатиями и другими.
У младенцев пароксизмы ЖТ проявляются внезапной одышкой, частым сердцебиением, вялостью, отеками и увеличением печени. В более старшем возрасте дети жалуются на частое сердцебиение, сопровождающееся головокружением и обмороком. Во многих случаях жалобы при желудочковой ПТ отсутствуют.
Купирование приступа ЖТ у детей проводится с помощью лидокаина или амиодарона. При их неэффективности показана электрическая дефибрилляция (кардиоверсия). В дальнейшем рассматривается вопрос о хирургическом лечении, в частности, возможна имплантация кардиовертера-дефибриллятора.
Если пароксизмальная ЖТ развивается в отсутствие органического поражения сердца, прогноз ее относительно благоприятный. Прогноз при болезнях сердца зависит от лечения основного заболевания. С внедрением в практику хирургических методов лечения выживаемость таких пациентов значительно увеличилась.
Иногда частота сердечных сокращений «беспричинно» увеличивается — врачи фиксируют в течение одной минуты 140–250 ударов. Это и есть пароксизмальная тахикардия. При этом сердечный ритм остаётся регулярным и правильным. Приступы учащённого сердцебиения возникают под воздействием эктопических импульсов, при этом нормальный синусовый ритм полностью ими замещается.
Обычно генерация эктопических импульсов происходит в желудочках, атриовентрикулярном соединении либо предсердиях. Пароксизмальную тахикардию врачи относят к разновидностям аритмии. Нам предстоит изучить эту патологию во всех подробностях и выяснить, как с ней бороться. Но перед этим попробуем разобраться в общей картине патологии.
Картина болезни и её классификация
Пароксизмальная тахикардия бывает (в основном) желудочковой и наджелудочковой. В этой статье мы будем рассматривать второй вариант. Существует три системы классификации заболевания. Механизм развития позволяет выделить реципрокную, многофокусную и эктопическую (очаговую) формы тахикардии. По характеру протекания недуг бывает острым, рецидивирующим и хроническим.
Что же касается локализации, то здесь тахикардия делится на:
- предсердную;
- желудочковую;
- предсердно-желудочковую.
Если диагностирована наджелудочковая пароксизмальная тахикардия, происходит прекращение контроля сердечных сокращений источником импульсов. Сигналы начинают поступать из «неправильного» очага автоматизма.
Локализоваться этот очаг может в предсердной либо предсердно-желудочковой областях. Иными словами, очаг патологии находится выше сердечных желудочков. Это первый механизм возникновения проблемы.
Второй механизм связан с циркуляцией импульса, «путешествующего» в пределах замкнутого круга. Подобная циркуляция служит причиной аномально завышенных сердечных сокращений. Медики назвали этот феномен «повторным входом» возбуждения.
Подобное состояние характерно для суправентрикулярной пароксизмальной тахикардии – оно возникает вследствие прохождения импульса «окольными» путями.
Пароксизмальная наджелудочковая тахикардия
Собственно, это целая группа заболеваний, характеризующихся нарушениями сердечного ритма. Источник проблем может скрываться в синусовом или атриовентрикулярном узлах, а также в области предсердий. «Обходные» пути мы упоминали выше. У наджелудочковой тахикардии также имеется своя классификация:
- Синусовая спонтанная тахикардия . Ритм сердца постоянно учащается. Среди причин — эмоциональные перенапряжения, физические нагрузки, врождённые патологии, употребление токсических веществ и некоторых лекарственных препаратов. Пациенты жалуются на обмороки, головокружения, нехватку кислорода, загрудинные боли и учащённое сердцебиение.
- Синусовая узловая реципрокная разновидность патологии . Ритм учащается приступообразно. Исходной патологией зачастую является синусовая брадикардия. Симптоматика пароксизмов выражена слабо, а страдать от болезни могут не только мужчины и женщины преклонного возраста, но и маленькие дети.
- Предсердная фокальная тахикардия . Ритмичные импульсы направляются к предсердиям, исходя из некоего фокуса возбуждения. Патология протекает на фоне инфекционных поражений миокарда, лёгочно-сердечных (хронических) аномалий, кардиомиопатий и инфаркта. Провокаторами выступают перерастяжение предсердий, ацидоз, алкалоз, гипоксия, передозировка Дигиталиса и гипокалиемия.
- Предсердная многофокусная тахикардия . Эта разновидность аритмии протекает на фоне лёгочных патологий, осложнённых гипоксией и электролитным дисбалансом.
- Предсердно-желудочковая узловая разновидность . Лидер по степени распространённости. Обычно этим недугом страдают женщины, возраст которых перешагнул 32-летний рубеж. Основные причины – ИБС, сердечные пороки, артериальная гипертония. Узловую тахикардию провоцируют алкоголь, курение и стресс, физические нагрузки, сердечные гликозиды и кофеин.
Причины патологии
Патология обладает мультифакторной природой. Это означает, что причины пароксизмальной тахикардии многочисленны и весьма разнообразны. Безусловно, рассматривать их нужно в срезе вышеупомянутой классификации, но общие тенденции мы обозначить можем.
.jpg)
- Повышение тонуса нервной системы (симпатического отдела). Проблема заключена во множественных стрессах, ведущих к выбросам адреналина (а также норадреналина) и росту концентрации этих веществ в крови.
- Дистрофические изменения мышцы сердца (постинфарктный и атеросклеротический кардиосклероз, врождённые пороки, миокардит, тяжёлые инфекции и диффузный зоб).
- Стабильное рефлекторное раздражение, источник которого локализуется в поражённых патологиями органах. Чаще всего наблюдается при болезнях пищеварения, дыхательных органов, позвоночного столба (спондилоартроз, остеохондроз).
- Токсические поражения, имеющие лекарственную природу (хинидин, препараты наперстянки).
- Дополнительные пути, через которые проводится сердечный импульс (приобретённые и врождённые).
- Острые либо хронические интоксикации (промышленные вещества, наркотики, алкоголь).
Симптомы – как распознать болезнь
Начало болезни обычно внезапное, но при этом оно отчётливо прослеживается. Продолжительность приступа варьируется в широком спектре – пациент может страдать несколько секунд либо несколько суток. Вначале пациент ощущает толчок, после которого стартует усиленное сердцебиение. ЧСС возрастает резко и может перевалить за 220 ударов. Приступ нередко сопровождается следующими симптомами:
- шумом в голове;
- головокружением;
- ощущением сжимания сердца;
- гемипарезами и афазией (редко).
Перечисленные симптомы наблюдаются перед пароксизмальными приступами и служат своеобразным «звоночком». Во время приступа состояние пациента может оставаться терпимым, но порой наблюдается дрожь пальцев, потемнение в глазах, чувство удушья.
Существует вероятность неврологических нарушений — гемипарезов и речевых расстройств. Затяжной приступ крайне опасен для здоровья пациента, поскольку сердечная мышца теряет свою функциональность.
Современные диагностические методы
Чтобы выяснить, действительно ли у вас пароксизмальная тахикардия, необходимо провести целый комплекс исследований. Диагностика всегда начинается с первичного сбора данных – врач расспрашивает больного о симптомах и выясняет, нет ли у него врождённых патологий. Основной диагностический инструмент — ЭКГ. Для приступа характерны искажения зубца Р – его полярности, формы и локализации.
.jpg)
Диагностировать предсердную форму патологии позволяет типичное расположение зубца относительно комплекса QRS. Если пароксизм испускает желудочково-предсердное соединение, зубец Р становится отрицательным и сливается с комплексом QRS (либо локализуется позади него).
Иногда электрокардиографии недостаточно для полноценной диагностики – в этом случае врачи прибегают к суточному мониторингу ЭКГ. Пароксизмальная тахикардия при таком виде исследования проявляется эпизодически.
Ряд случаев предусматривает более сложные формы диагностики. Вам могут назначить эндокардиальную электрокардиограмму. Она осуществляется посредством введения электродов в сердце. Существует и несколько видов исследований, позволяющих исключить органические патологии. Вот они:
Случился приступ – что делать?
Врачи займутся лечением пароксизмальной тахикардии уже после приступа. А что делать, если вас или вашего близкого человека "накрыло" учащённым пульсом и прочими неприятными признаками? Доврачебный этап первой помощи предусматривает искусственную стимуляцию блуждающего нерва – именно он способен уменьшить ритм сердечных сокращений. Варианты воздействия таковы:
- вызов рвотных движений (в глотку засовываются два пальца, как при отравлении);
- надавливание на глаза (умеренные, без фанатизма);
- массирование брюшного пресса.
Эффективной считается и принудительная стимуляция каротидного синуса. Искать это образование нужно в области шеи – оно выделяется при повороте головы. Синус необходимо с двух сторон крепко сдавить пальцами, делая это попеременно. Этот приём нужно выполнять с максимальной осторожностью, если пациент находится в преклонном возрасте.
Оборвать приступ могут и другие факторы:
- натуживание;
- задержка дыхания;
- умывание ледяной водой;
- поворот головы;
- проглатывание твёрдой пищи.
Лечение и профилактические меры
После купирования приступа нужно вызвать врача и приступить к профессиональному лечению. В отдельных случаях требуется незамедлительная госпитализация. Неотложная помощь может быть оказана как в машине «скорой помощи», так и в стационарных условиях.
Принимаются следующие меры:
.jpg)
- внутривенно вводятся антиаритмические препараты;
- струйно внутривенно внедряется аденозинтрифосфат (это средство пресекает повторное возбуждение);
- вводятся (внутривенно) антагонисты кальция;
- осуществляется электроимпульсная терапия (при внезапном снижении АД).
Тактика лечения разрабатывается индивидуально, она зависит от этиологии, формы и частоты аритмии. Также учитывается наличие сопутствующих осложнений.
Если у вас обнаружена пароксизмальная тахикардия, приготовьтесь к госпитализации (причём экстренной). Исключения встречаются крайне редко.
Врачебная помощь
После купирования первого приступа пациента направляют в кардиологическое отделение. Теперь основная задача врачей – предотвратить развитие сердечной недостаточности. Если пароксизмальная тахикардия прогрессирует (наблюдаются частые приступы), показана плановая госпитализация. В дальнейшем пациент наблюдается амбулаторно, записавшись к кардиологу.
Пароксизмальная тахикардия лечится антиаритмическими и противорецидивными средствами. Тактика будет зависеть от переносимости и частоты приступов. Регулярное вмешательство врачей требуется при острых и затяжных пароксизмах, а вот короткие приступы больной может купировать самостоятельно.
Длительная противорецидивная терапия предусматривает применение следующих препаратов:
- противоаритмические средства (хинидин, этмозин, дизопирамид, амиодарон, этацизин);
- сердечные гликозиды (целанид, дигоксин);
- β-адреноблокаторы.
Последняя группа веществ снижает вероятность возникновения мерцания желудочков. Стоит учесть, что β-адреноблокаторы хорошо сочетаются с противоаритмическими препаратами. А вот постоянный приём гликозидов предупреждает возможные рецидивы. К сожалению, лекарственная терапия не всегда оказывается эффективной.
Хирургическое вмешательство
Цель хирургического вмешательства – разрушение аномальных источников, сбивающих нормальный сердечный ритм. Практикуется также имплантация электрокардиостимуляторов. Как вы помните, одним из методов диагностики является внедрение в миокард специальных электродов. Именно с них снимаются кардиограммы, позволяющие локализовать патологические импульсы.
Деструкция осуществляется несколькими способами:
- лазерным излучением;
- высокими/низкими температурами;
- электрическим током;
- механическими колебаниями.
Имплантация дефибриллятора и электрокардиостимулятора предусматривает механический контроль за вероятными приступами. Пароксизмальная тахикардия будет остановлена мгновенно, поскольку прибор включается автоматически. Правильный ритм искусственно "навязывается" сердцу больного. Для многих подобная операция станет гарантией выживания.
Профилактика
Пароксизмы всегда протекают на фоне основного заболевания. Поэтому профилактика базируется на оперативном выявлении причин патологии. Самые распространённые варианты – пороки сердца, кардиомиопатия, эндокринные нарушения.

Стоит отказаться от употребления спиртного и любых наркотических средств. Контакт с токсическими веществами (бытовыми и промышленными) должен быть срочно устранён.
Своевременная диагностика тахикардии может спасти вашу жизнь. Также рекомендуется вторичная профилактика – исключение физических и психических нагрузок и уже упоминавшихся вредных привычек.
Сюда же относится приём антиаритмических и седативных препаратов. Не забывайте дышать свежим воздухом и вести подвижный образ жизни.
Вероятные осложнения и прогноз
Если частота ритма превысит 180 ударов, есть вероятность возникновения мерцания желудочков. С сердечной недостаточностью и нарушенным ритмом шутить нельзя. Сегодня вам повезло, завтра – нет.
Вот перечень возможных осложнений:
- отёк лёгких;
- кардиогенный шок;
- сердечная недостаточность;
- инфаркт миокарда;
- стенокардия.
Самые радужные прогнозы касаются эссенциальной суправентрикулярной формы недуга. Большая часть пациентов годами сохраняет трудоспособность и противостоит аритмии. В медицинской практике зафиксированы случаи самоизлечения. Что касается суправентрикулярной тахикардии, то здесь всё зависит от эффективности лечения основного заболевания.
Желудочковая форма грозит самым негативным прогнозом. Патология миокарда прогрессирует, а среди последствий наибольшую угрозу представляют обширная ишемия, острый инфаркт, первичные кардиомиопатии, рецидивирующий миокардит и тяжёлая миокардиодистрофия. Если осложнения отсутствуют, пациенты могут выживать на протяжении нескольких десятилетий.
Летальный исход может настичь пациентов, перенёсших операцию либо внезапную клиническую смерть, а также тех, кто страдает от врождённых сердечных пороков. Будьте осторожны, следите за своим здоровьем!
 26-07-2019
26-07-2019 0 Просмотров
0 Просмотров 0 комментариев
0 комментариев 0 Рейтинг
0 Рейтинг