Варикоцеле или расширение вен мошонки опасно тем, что сильно повышает риск бесплодия, однако заболевание успешно лечится. На начальной стадии лекарствами, а в запущенных и сложных случаях помогает хирургическое вмешательство. Самой эффективной операцией при всех стадиях варикоцеле признан метод Мармара.

Варикозное расширение вен мошонки
Варикоцеле заключается в дисфункции клапанов вен, что приводит к расширению вен яичек и семенного канатика. Клапаны служат для того, чтобы обеспечивать движение крови только в одну сторону. У варикоцеле две основные причины: врожденное нарушение работы клапанов и повышенное давление в органах малого таза. Повышение давления приводит к деформации вен (изменение формы, перегибы, сдавливания) и нарушению оттока крови из мошонки.
Симптомы варикоцеле:
- Тяжесть в мошонке (вначале только после физического напряжения, а потом и все время).
- Тупые или тянущие боли в мошонке.
Варикоцеле выявляют при диагностике бесплодия, поскольку расширение вен влияет на процесс формирования сперматозоидов. Лечение варикоцеле направлено на восстановление тока крови и нормализацию давления в венах, которые питают яички.
Опасность варикоцеле
Нарушение кровотока в мошонке имеет множество опасных последствий, которые влияют на самочувствие мужчины и его репродуктивные способности.
- снижение притока крови к яичкам, что приводит к накапливают метаболитов и свободных радикалов;
- попадание в мошонку крови из почек и надпочечников (кровь из надпочечников содержит большое количество тестостерона);
- перегревание яичек на фоне локального повышения температуры.
Варикоцеле может стать причиной фимоза (болезненное обнажение головки полового члена из-за сужения крайней плоти). Болезнь диагностируют преимущественно у детей. Подобное осложнение указывает не только на варикоцеле, но также на проблемы с образованием соединительной ткани.
Варикоцеле и бесплодие
У 40% бесплодных мужчин причина кроется именно в расширении вен мошонки. Нарушается процесс сперматогенеза, критически снижается количество половых клеток, формируется избыток деформированных сперматозоидов. Возможно даже развитие азооспермии (отсутствие сперматозоидов в сперме).
Причиной бесплодия при варикоцеле может быть попадание крови из надпочечников в мошонку (вены надпочечников и яичек расположены близко). Надпочечники и яички вырабатывают тестостерон, а при варикоцеле кровь с высоким содержанием тестостерона попадает в яички. Организм «думает», что яички выработали излишек гормона, поэтому сокращает его синтез. Недостаток тестостерона — одна из главных причин мужского бесплодия.
Нормализовать кровоток в мошонке позволяет хирургическая операция. В случае успеха через несколько месяцев после лечения репродуктивные функции и работа половых желез полностью восстанавливаются.

Когда нужно проводить операцию при варикоцеле
При лечении варикоцеле врач должен точно определить, когда достаточно медикаментозного лечения, а когда нужно провести операцию. Поскольку в большинстве случаев болезнь диагностируют у подростков, хирургическое лечение откладывают, но очень важно постоянно следить за развитием варикоцеле. Нельзя допустить осложнение болезни до 3 степени.
Степени тяжести варикоцеле:
- Первая степень отличается отсутствием выраженного дискомфорта, мужчина не подозревает о наличии болезни. Диагностировать варикоцеле первой степени можно только в рамках профилактического осмотра. Заподозрить варикоцеле позволяет проба Вальсальвы (выдыхание с закрытым ртом и носом), а подтвердить – УЗИ и допплерография.
- Вторая степень также протекает без выраженных симптомов, но мужчина может испытывать дискомфорт после физических нагрузок. На этой стадии выявить варикоцеле позволяет обычная пальпация. Путем ощупывания врач может определить расширение вен и оценить состояние семенника.
- Третья степень сопровождается выраженными изменениями в мошонке, пациент постоянно чувствует дискомфорт, а боли возникают после физической нагрузки. Заметить изменение мошонки можно невооруженным глазом, имеется визуальная асимметрия.
Опасность варикоцеле заключается в его бессимптомности. Хирургическое вмешательство нужно на 2-3 стадиях варикоцеле. Однако нужно помнить, что на последней стадии, осложненной атрофией яичка, любое лечение будет неэффективным.
Обязательно ли делать операцию
Хирургическое лечение обязательно, если пациент испытывает сильный дискомфорт или имеет признаки бесплодия. Пожилые мужчины могут обойтись консервативными методами, если болезнь не сопровождается клиническими проявлениями. Операция более не актуальна при расширении вен лозовидного сплетения, которое привело к атрофии яичка.

Варикоцеле у подростка
Левостороннее варикоцеле на начальной стадии не влияет на процесс формирования сперматозоидов, поэтому до 18 лет хирургическое лечение обычно не проводят. Пациенту назначают консервативное лечение варикоза.
Отсрочка операции оправданы еще и тем, что у молодых людей высок риск рецидива варикоза и варикоцеле на фоне активного роста половых желез. В возрасте до 18 лет послеоперационные осложнения могут привести к утрате функциональности половых желез. Показанием к операции будет быстрое развитие болезни. Очень важно осуществить хирургическое лечение до наступления 3 стадии варикоцеле.
Как выбрать методику лечения варикоцеле
Тактику хирургического лечения можно обсудить с врачом только после прохождения обследования. Важно правильно выявить причину и степень заболевания, а также определить общее состояние пациента и сопутствующие нарушения.
Необходимо учитывать и то, что не все хирургические отделения достаточно оснащены для выполнения сложных манипуляций. В маленьких городах сложные операции могут быть доступны только в частных клиниках или вовсе недоступны.
Основные методы хирургического лечения варикоцеле:
- Открытое вмешательство по Иваниссевичу. В ходе операции врач делает полноценный разрез в подвздошной области и перевязывает нужные вены. Открытый доступ требует рассечения кожи, клетчатки, сухожилий и мышц, а также общего наркоза. После операции пациента ждет длительное восстановление.
- Эндоскопическая операция. Метод подразумевает прокалывание живота в трех точках. В небольшие отверстия вводят инструменты и камеру, чтобы хирург видел рабочее поле. Лечение заключается в надевании скобы на вену или ее перевязывании. Вся операция занимает 20-30 минут. Несмотря на то, что разрезы минимальны, пациенту придется восстанавливаться в стационаре.
- Микрохирургическая реваскуляризация яичка. Операция по пересадке вены.
- Операция Мармара. Щадящее вмешательство, которое позволяет вылечить варикоцеле почти на любой его стадии.
Методика Мармара не зря признана самым эффективным лечением варикоцеле. Статистика показывает, что после операции Мармара у мужчин гораздо чаще восстанавливается детородная функция, чем при выборе других методик. У многих пациентов бесплодие исчезает полностью.
Преимущества операции Мармара:
- Меньшее количество рецидивов в сравнении с другими методиками.
- Минимальные повреждения здоровых тканей (разрез составляет 1-2 см в длину и 2-4 см в глубину).
- Шрам со временем становится едва заметным. Разрез делают в таком месте, которое скрыто лобковыми волосами и бельем.
- В ходе операции используют микроскоп, поэтому хирург совершает все манипуляции очень точно. Сохраняется целостность всех нервов, артерий и лимфоузлов.
- За одну процедуру можно перевязать несколько разных вен (внутренняя семенная, кремастерная, ингвинальные венозные коллатерали и вены, направляющие связки).
- Восстановление занимает 2-3 дня. Нахождение в стационаре необязательно, через 3-4 часа пациент может вернуться домой. Швы можно снять на 7-8 день, возможно использование рассасывающегося шовного материала.
- После операции Мармара реже возникают осложнения в виде водянки и атрофии яичек. Болевой синдром менее выражен, поскольку разрез небольшой и нервные окончания не повреждаются.
- Минимум послеоперационных ограничений (в течение недели нельзя подвергать себя физическим нагрузкам, в том числе заниматься сексом).

Показания и противопоказания
Не во всех случаях варикоцеле врачи рекомендуют проводить операцию. Хирургическое лечение показано только при наличии сильного дискомфорта, тяжелого болевого синдрома и бесплодия.
Противопоказаний к операции Мармара гораздо меньше, чем к другим вида хирургического вмешательства. Операцию рекомендуется перенести, если у пациента обнаруживается простуда (ОРЗ, ОРВИ). Перед операцией нужно предупредить врача о наличии поливалентной аллергии.
Общие противопоказания к хирургическому вмешательству:
- вирусная или бактериальная инфекция;
- нарушение свертываемости крови;
- постинфарктное и постинсультное состояние (первые 6 месяцев);
- обострение тяжелого хронического заболевания;
- гнойные болезни кожи;
- терапия антикоагулянтами (препараты, которые разжижают кровь);
- острое нарушение работы мочеполовой системы.
Подготовка к операции Мармара
Перед операцией проводят дополнительный осмотр. Обязательна консультация терапевта, кардиолога и анестезиолога.
Пациент должен сдать анализы крови и мочи, пройти электрокардиографию и рентгенографию. Дополнительно проводят проверку на ВИЧ , СПИД, гепатит С и сифилис. Эти болезни не являются противопоказанием к лечению, но усложняют операцию и требуют дополнительных мер.
Если нет сердечно-сосудистых или других нарушений, пациент может сам выбрать тип обезболивания. Операцию Мармара можно провести под местным и общим наркозом, а также после спинальной пункции. Обычно пациенты выбирают местную анест�ские отделения достаточно оснащены для выполнения сложных манипуляций. В маленьких городах сложные операции могут быть доступны только в частных клиниках или вовсе недоступны.
Основные методы хирургического лечения варикоцеле:
- Открытое вмешательство по Иваниссевичу. В ходе операции врач делает полноценный разрез в подвздошной области и перевязывает нужные вены. Открытый доступ требует рассечения кожи, клетчатки, сухожилий и мышц, а также общего наркоза. После операции пациента ждет длительное восстановление.
- Эндоскопическая операция. Метод подразумевает прокалывание живота в трех точках. В небольшие отверстия вводят инструменты и камеру, чтобы хирург видел рабочее поле. Лечение заключается в надевании скобы на вену или ее перевязывании. Вся операция занимает 20-30 минут. Несмотря на то, что разрезы минимальны, пациенту придется восстанавливаться в стационаре.
- Микрохирургическая реваскуляризация яичка. Операция по пересадке вены.
- Операция Мармара. Щадящее вмешательство, которое позволяет вылечить варикоцеле почти на любой его стадии.
Методика Мармара не зря признана самым эффективным лечением варикоцеле. Статистика показывает, что после операции Мармара у мужчин гораздо чаще восстанавливается детородная функция, чем при выборе других методик. У многих пациентов бесплодие исчезает полностью.
Преимущества операции Мармара:
- Меньшее количество рецидивов в сравнении с другими методиками.
- Минимальные повреждения здоровых тканей (разрез составляет 1-2 см в длину и 2-4 см в глубину).
- Шрам со временем становится едва заметным. Разрез делают в таком месте, которое скрыто лобковыми волосами и бельем.
- В ходе операции используют микроскоп, поэтому хирург совершает все манипуляции очень точно. Сохраняется целостность всех нервов, артерий и лимфоузлов.
- За одну процедуру можно перевязать несколько разных вен (внутренняя семенная, кремастерная, ингвинальные венозные коллатерали и вены, направляющие связки).
- Восстановление занимает 2-3 дня. Нахождение в стационаре необязательно, через 3-4 часа пациент может вернуться домой. Швы можно снять на 7-8 день, возможно использование рассасывающегося шовного материала.
- После операции Мармара реже возникают осложнения в виде водянки и атрофии яичек. Болевой синдром менее выражен, поскольку разрез небольшой и нервные окончания не повреждаются.
- Минимум послеоперационных ограничений (в течение недели нельзя подвергать себя физическим нагрузкам, в том числе заниматься сексом).

Показания и противопоказания
Не во всех случаях варикоцеле врачи рекомендуют проводить операцию. Хирургическое лечение показано только при наличии сильного дискомфорта, тяжелого болевого синдрома и бесплодия.
Противопоказаний к операции Мармара гораздо меньше, чем к другим вида хирургического вмешательства. Операцию рекомендуется перенести, если у пациента обнаруживается простуда (ОРЗ, ОРВИ). Перед операцией нужно предупредить врача о наличии поливалентной аллергии.
Общие противопоказания к хирургическому вмешательству:
- вирусная или бактериальная инфекция;
- нарушение свертываемости крови;
- постинфарктное и постинсультное состояние (первые 6 месяцев);
- обострение тяжелого хронического заболевания;
- гнойные болезни кожи;
- терапия антикоагулянтами (препараты, которые разжижают кровь);
- острое нарушение работы мочеполовой системы.
Подготовка к операции Мармара
Перед операцией проводят дополнительный осмотр. Обязательна консультация терапевта, кардиолога и анестезиолога.
Пациент должен сдать анализы крови и мочи, пройти электрокардиографию и рентгенографию. Дополнительно проводят проверку на ВИЧ , СПИД, гепатит С и сифилис. Эти болезни не являются противопоказанием к лечению, но усложняют операцию и требуют дополнительных мер.
Если нет сердечно-сосудистых или других нарушений, пациент может сам выбрать тип обезболивания. Операцию Мармара можно провести под местным и общим наркозом, а также после спинальной пункции. Обычно пациенты выбирают местную анестезию, которая создает меньшую нагрузку на организм.

В чем заключается техника Мармара
После неправильно проведенной операции пациент может страдать от продолжительных болей, отека, водянки, инфицирования или кровотечений.
Этапы операции Мармара:
- Вне зависимости от расположения поврежденных вен, операцию проводят через субингвинальный доступ (разрез под паховым кольцом). Зону вмешательства дополнительно обезболивают маркаином или лидокаином.
- Хирург делает разрез в 2-3 см, рассекает все слои кожи и фиксирует их ретрактором. Под мышцу, которая подтягивает яичко, делают еще одну инъекцию обезболивающего.
- Врач выводит семенной канатик в рану для лучшего обзора. Канатик фиксируют, обеспечивая защиту от случайных повреждений и пережатия.
- С помощью микроскопа, а точнее линз-луп, выявляют все поврежденные вены и перевязывают их шелковыми нитями. Использование микроскопа позволяет сохранить целостность нервов и сосудов, что сокращает риск послеоперационных осложнений. Врач также можно использовать датчик доплера для выделения вен.
- Чтобы предотвратить спазм сосудов, зону вмешательства орошают раствором папаверина. Средство снимает тонус гладкой мускулатуры и расширяет сосуды.
- Хирург может попросить пациента выдохнуть при закрытом рте и носе. Так выявляют пропущенные сосуды, чем снижают риск рецидива варикоцеле.
- Под конец операции врач устанавливает дренаж и заживает рану. Обычно используют рассасывающиеся нити.
Восстановление после операции Мармара
Период восстановления после операции Мармара является самым быстрым и легким среди всех видов хирургического вмешательства при варикоцеле. В первые дни нужно делать перевязки, что пациент легко может осуществлять в домашних условиях. Мужчина может сразу вернуться к своему образу жизни, всего лишь на неделю отказавшись от спорта и интимной близости.
Если мужчина не испытывает дискомфорта, половую активность можно восстановить через 2 недели после операции. Количество половых контактов нужно сократить до одного в неделю (на период до месяца). Когда после операции появились трудности с осуществлением полового акта, нужно обратиться к врачу. Это может быть тревожный симптомом, ведь хирургическое вмешательство не влияет на половые функции.
Полное восстановление внутренних структур происходит за 6 месяцев. В этот период не рекомендуется перегревать и травмировать область мошонки. Чтобы этого избежать, нужно отказаться от приема горячих ванн, велопрогулок и бега на длительные дистанции, а также от чрезмерной половой активности. Посещение бани, сауны или солярия нежелательно.
Профессиональные спортсмены должны понимать, что вернуться к стандартным тренировкам можно будет только через полгода. Иногда восстановление после операции Мармара занимает и 9 месяцев, но это связано с особенностями организма и степенью варикоцеле у конкретного пациента.

Осложнения и рецидив
Несмотря на то, что техника Мармара сокращает количество осложнений, негативные последствия все-таки могут быть. Среди ранних осложнений можно выделить кровотечение, инфицирование раны, повреждение артерий яичек и травмирование семенного канатика. После операции у пациента может начаться аллергия на шовный материал, которую легко купировать антигистаминными препаратами.
Тревожные симптомы после операции:
- температура выше 38°;
- сильное увеличение и болезненность мошонки;
- изменение цвета мошонки;
- выделение гноя;
- расхождение краев разреза;
- потеря чувствительности кожи в зоне вмешательства и вокруг нее.
Даже если у мужчины имеется только один из перечисленных симптомов, нужно срочно известить об этом врача. Даже самый слабый дискомфорт может быть признаком начинающегося осложнения.
Основные причины повторного развития варикоцеле:
- ошибочная диагностика (врач выявил не все поврежденные сосуды);
- технические ошибки во время операции;
- раннее хирургическое вмешательство (лечение варикоцеле во время пубертатного периода нежелательно, поскольку половые железы все еще активно развиваются).
Риск рецидива варикоцеле на 90% зависит от правильности проведения операции. Неопытный врач может в ходе операции повредить лимфатические сосуды и спровоцировать водянку яичка, а также повредить яичковые артерии, нарушив трофику и кровоснабжение. Последнее приводит к атрофии яичка.
Профилактика варикоцеле
Чтобы избежать неприятных и опасных осложнений, необходимо выбрать хорошую клинику и опытного хирурга. После операции нужно выполнять все рекомендации андролога.
Как предотвратить осложнения после операции:
- Важно защищать мошонку от повреждений, перегрева и перенапряжения.
- Возможно инфицирование раны, поэтому перевязки нужно осуществлять только чистыми руками и стерильными медицинскими принадлежностями.
- Желательно придерживаться сбалансированной диеты с витаминами и минералами. Поддержание нормальной работы ЖКТ благоприятно сказывается на внутрибрюшном давлении.
- Посещать врача необходимо по расписанию, предписанному специалистом.
- Когда закончится период восстановления, нужно ежедневно проявлять физическую активность. Это позволит избежать застоя крови в малом тазу. Если у мужчина сидячая работа, нужно выполнять специальные упражнения.
В случае варикоцеле нельзя полагаться на народные средства и консервативную терапию. Большинство пациентов с расширением вен мошонки нуждаются в хирургическом лечении. Современная медицина предлагает метод Мармара для устранения варикоцеле, который гарантирует полное восстановление и отсутствие осложнений.
Варикоцеле у мужчин – это варикозное расширение вен сплетения семенного канатика и яичка, сопровождающееся периодическим или постоянным забросом крови обратно в мошонку (рефлюксом). Данное заболевание связано с недостаточностью венозных клапанов, в результате чего нарушается отток крови из яичка и происходит расширение сосудов, опоясывающих семенной канатик.
Ухудшение кровообращения происходит обычно при физических усилиях или в вертикальном положении тела, когда оттягивается верхняя брюшная мезентериальная артерия и сдавливается почечная вена. Предпосылки заболевания можно обнаружить уже у детей младшего возраста, а само варикозное расширение кровеносных сосудов развивается в юношеском и молодом возрасте. Профилактики этой болезни нет.
Классификация
Существует множество классификаций заболевания по степени его внешней выраженности и возможности определения пальпаторно. Наиболее распространена классификация Всемирной организации здравоохранения:
Согласно отечественной общепринятой классификации, I степень заболевания определяется так же; для II степени уже характерна визуализация варикоза, но яичко не изменено; при III степени – вздутие вен, яичко уменьшено и значительно мягче, чем здоровое.
Классификация варикоцеле по степеням не имеет особой практической ценности, так как не описывает реальной картины нарушения сперматогенеза.
Варикоцеле также классифицируется как первичное, связанное с анатомическими особенностями (повышенное давление в вене почки); и вторичное, являющееся результатом зажатия яичковой вены из-за опухоли почки, гематомы, воспаления в забрюшинном пространстве, образования тромба.
В большинстве случаев (80-98% больных) бывает первичное варикоцеле левой части мошонки, что связано с особенностью анатомии венозной системы. Некоторые специалисты считают, что двустороннее варикоцеле у мужчин развивается гораздо чаще – в 38,6-84% клинических данных, а левостороннее поражение проявляется раньше, чем справа, по причине более длинного венозного ствола.

Распространенность заболевания
Согласно информации Всемирной организации здравоохранения от 1992 г., варикоцеле встречается у 16% мужчин. Отечественные исследователи отмечают еще больший процент заболеваемости – до 30%. У мальчиков моложе 10 лет варикоцеле яичка выявляется в 1% случаев, в дошкольном возрасте – в 0,12%, в подростковом возрасте – в 15%, а у пожилых мужчин 50-79 лет – в 77,3% случаев. Наиболее ярко эта болезнь проявляет себя в 15-30 лет, она присуща многим спортсменам и мужчинам, деятельность которых сопряжена с тяжелым физическим трудом. Увеличение частоты заболеваний связано с возрастными изменениями сердечно-сосудистой системы и органов брюшной полости, а также с появлением паховых грыж. На каждые 10 лет продолжительности жизни распространенность варикоцеле возрастает примерно на 10%. Чаще всего оно встречается у представителей белой расы.
Нарушение сперматогенеза и продуктивной функции мужчин при этом составляет 40-90% случаев варикоцеле. В группе риска находятся мальчики детского и подросткового возраста, у которых уже начинается формирование таких расстройств, так как при взрослении происходят патологические изменения необратимого характера. Поэтому специалисты склоняются к тому, что при варикоцеле у детей необходимо операционное вмешательство.

Причины заболевания
Если раньше считалось, что появление болезни связано только с анатомическими особенностями системы кровоснабжения, то последние исследования в этой области вскрыли и другие причины заболевания:
- Впадение вены правого яичка в правую почечную вену. Эта патология приводит к правостороннему варикоцеле. Причина заключается в нарушении проходимости нижней полой вены при опухоли почки. Частота таких заболеваний, по оценкам зарубежных врачей, составляет 2,1-8,3% случаев.
- Переплетение левой и правой яичковых вен (венозный анамостоз) в области гроздьевидного сплетения, у корня полового члена, в лонной зоне или в малом тазу.
- Врожденное отсутствие клапанов у яичковой вены. По некоторым данным, эта патология характерна для 73% больных.
- Генетическая предрасположенность, связанная с системными изменениями соединительной ткани и локальными нарушениями перераспределения коллагена в стенках сосудов (слабость стенки вен, недоразвитость мышечного слоя). У больных в 36,8% случаях варикоцеле наблюдается также и у их ближайших родственников.
- Опухоли в почках или брюшной полости, грыжи.
- Врожденные аномалии почечных вен. Варикоцеле у таких больных проявляется с детства и со временем прогрессирует.
- Другие патологии в области мошонки, брюшины, почечных вен, приводящие к сдавливанию семенного канатика и затрудненному оттоку крови из кровеносных сосудов.

Определяющей концепцией в современной урологии считается идентификация варикоцеле в качестве симптоматического развития заболеваний почечных вен.
Симптоматика
Во многих случаях заболевания клинических проявлений нет. Чаще всего его выявляют при осмотрах допризывников или во время массовых диспансерных осмотров в юношеском возрасте, так как болезнь начинается именно во время полового созревания.
При варикоцеле можно заметить следующие симптомы:
- Опущение левой или правой части мошонки (чаще слева).
- Умеренная боль в яичке. Ощущения носят не острый, а тянущий, либо распирающий характер. Яичко болит из-за давления крови на стенки венозных сплетений. Чувствительность может увеличиться при физических нагрузках, сексуальном возбуждении и в положении стоя.
- Дискомфорт при ходьбе, связанный с припухлостью в промежности.
- Принятие теплой ванны увеличивает пораженную половину мошонки.
- В запущенных случаях – постоянная боль, контурированные, извитые вены, уменьшение яичка.

Чаще всего причиной обращения больного к медикам становится бесплодие.
Диагностика
Диагностика варикоцеле производится поэтапно:
- Пальпаторное обследование. На первой стадии врач оценивает:
- наличие и степень расширения вен в мошонке с применением пробы Вальсальвы;
- объем яичек при помощи орхидометра (шнур с 12 эллипсоидами различного размера);
- характер варикоцеле – ортостатическое (при изменении положения тела) или постоянное;
- кремастерный рефлекс – непроизвольное подтягивание яичка при раздражении кожи вверху на внутренней поверхности бедра;
- двустороннее варикоцеле при помощи приема Иваниссевича – в положении лежа прижимают семенной канатик к лобной кости, переводят пациента в вертикальное положение и исследуют заполнение вен в левой и правой частях мошонки.
Пальпаторный метод является субъективной оценкой и не позволяет оценить варикоцеле при отсутствии клинических симптомов.
- Анализ мочи; забор материала производится до и после физической нагрузки. Повышенное содержание белка или наличие эритроцитов в моче свидетельствует о наличии гипертензии в почечной вене.
- УЗИ и УЗДГ (допплерография) органов мошонки. Точность этих методов в диагностике варикоцеле достигает 100%, они считаются основными при выявлении этого заболевания. Нормальное значение диаметра яичковой вены не превышает 2 мм, а скорость кровотока – 10 см/с. При второй степени заболевания диаметр составляет 3-5 мм, определяется непродолжительный венозный рефлюкс крови (до 3 секунд) с использованием пробы Вальсальвы; скорость потока в яичковой вене снижается на 40%. Дальнейшие увеличения патологических отклонений характерны для III степени заболевания. Сосудистые исследования яичковых вен делают всем больным для адекватного выбора тактики терапии, а при рецидиве – для определения его причины.
- Исследование спермограммы. Проводится MAR-тест для определения относительного количества активных сперматозоидов, антиспермальных антител и гормонального профиля. У 60% больных фиксируется олигоспермия – снижение общего количества спермы при эякуляции. Патоспермия может быть различной выраженности, в зависимости от того, сколько длится болезнь. Однако в некоторых случаях прямой взаимосвязи между нарушениями в спермограмме и степенью варикоцеле не отмечается.

Прогнозируемые последствия заболевания
Главным осложнением варикоцеле является мужское бесплодие.
Факторы нарушения репродуктивных функций следующие:
- Увеличение температуры тела в мошонке на 1,43 градус, что ухудшает сперматогенез.
- Гидростатическое давление в венозной системе яичка начинает постепенно увеличиваться, происходит нарушение микроциркуляции крови, гипоксия (ишемия) яичек и сперматогенного эпителия.
- Длительная гипоксия яичка приводит к полной «стерильности» эякулята с отсутствием сперматозоидов в результате варикоцеле – последствия азооспермии могут стать необратимыми, если вовремя не провести лечение.
- Необратимые изменения эпителия.
- Нарушаются обменные процессы в организме. Повышенное кровяное давление и расширение сосудов провоцируют сброс гормонов почки и надпочечника в вены яичка, минуя печень, что вызывает дисбаланс между активными формами кислорода и антиоксидантами. Это приводит к повреждению ДНК и нарушению формы сперматозоидов.
- Повреждение естественного барьера между венами и семенным канатиком, развитие аутоимунных процессов.
- Сексуальная дисфункция. Пораженное яичко (обычно левое) становится мягким и уменьшается. Двустороннее варикоцеле приводит к значительной гипотрофии обоих яичек. Гормонопродуцирующие клетки, которые находятся между семенными канальцами, снижают выработку тестостерона, влияющего на эректильную функцию.
- В запущенных случаях варикоцеле прогрессивно ухудшается сперматогенез. Через 5 лет после начала варикоза падение качества спермы происходит у 87% больных. Особенно это характерно для варикоцеле I и III степени. Вторая степень сопровождается высоким риском снижения подвижности сперматозоидов.

Своевременное удаление варикоцеле помогает предотвратить дисфункцию яичек, значительно улучшает сперматогенез и выработку тестостерона у мужчин любого возраста. Если азооспермия была не очень длительной, то после хирургической операции продукция спермы возобновляется. Эффективность медицинского вмешательства зависит от степени поражения эпителия.
Лечение варикоцеле
Консервативная терапия варикоцеле венотониками эффективна лишь в случаях, когда локальное расширение кровеносных сосудов имеет простой характер, и совершенно бесперспективно при обширной варикозной трансформации. Эти лекарства укрепляют стенки вен и улучшают кровообращение (в таблеточной форме: Флебодиа, Детралекс, Эскузан, Трентал, Анавенол, Венарус, наружные средства: Лиотон 1000, Троксевазин, Вариус-гель, Венолайф).
Неплохой результат при консервативном способе лечения дают препараты хорионического гонадотропина и цитрат кломифена, стимулирующие сперматогенез на ранних стадиях варикоцеле при пониженном уровне тестостерона и нормальном объеме яичек.

Важно! Единственным эффективным способом терапии является операция. Поскольку варикоцеле – заболевание неопасное и может протекать бессимптомно, то его наличие еще не говорит о том, что хирургическое вмешательство необходимо.
Обоснованными показаниями для этого являются следующие факторы:
- Болезненные ощущения в мошонке.
- Бесплодие.
- Необходимость устранения эстетического дефекта яичка.
В настоящее время существуют различные виды операций по лечению варикоцеле, всего их насчитывается порядка 120. Наиболее часто применяют следующие способы:
- Операция по Иваниссевичу. В паховой складке подвздошной области делают рассечение размером 5-6 см, раздвигают косые и поперечные мышцы брюшины, на задней поверхности брюшинного мешка находят яичковую вену, производят ее перевязку и пересечение, что препятствует обратному кровотоку. Методика Иваниссевича имеет хорошие показатели по спермограмме (80% больных), но также и высокий риск повторного возникновения варикоцеле (до 40% случаев).
- Операция Паломо. Заключается в том, что перевязывается не только яичковая вена, но и артерия, сопровождающая ее в виде тонкого извитого ствола. Продолжительность всей процедуры – около 30 минут. Главная концепция этого метода состоит в том, что причина варикоцеле кроется не только в венозном рефлюксе крови, но и в избыточном притоке ее по яичковой артерии. Операция по удалению варикоцеле не вызывает ухудшения кровоснабжения яичка и его атрофию, если не нарушен приток крови по наружной семенной артерии. Патоспермия при этом устраняется за более длительный период времени, чем после лечения по Иваниссевичу, а количество рецидивов меньше.
- Лапароскопия варикоцеле – операция с применением троакаров, проводится под общим наркозом. В трех точках брюшной полости вводятся троакары в виде полых трубок диаметром 5 мм, врач находит вены. Для более четкого выявления кровеносных сосудов проводят пробу Вальсальвы – сдавливают и оттягивают яичко вниз. В забрюшинное пространство вводят анестетик – раствор прокаина и делают разрез 1,5-3 см над сосудами, отделяют вены от артерии, прижимают их специальными клипсами и пресекают. Затем повторяют пробу Вальсальвы для того, чтобы проверить отсутствие кровотечения. Троакары удаляют и ушивают кожу. Лапароскопия варикоцеле позволяет уменьшить болезненные ощущения после операции по сравнению с традиционными хирургическими методиками.
- Операция Мармара при варикоцеле (микрохирургическая операция варикоцеле, или по-другому – субингвинальная варикоцелэктомия) считается «золотым стандартом» для лечения болезни в любой стадии, в том числе протекающей бессимптомно.

Операция Мармара
Эта методика позволяет сохранить артерии и лимфатические сосуды яичка, имеет минимальное число повторных рецидивов и применима для любых возрастных групп пациентов. Данная операция является методом выбора при ярко выраженном болевом синдроме. После процедуры у 79% пациентов болезненные ощущения проходили полностью, а у 20% – значительно уменьшались; сперматогенез улучшался у наибольшего числа пациентов. Лечение по методу Мармара приводит к значительному увеличению концентрации сперматозоидов в эякуляте и выработке тестостерона у мужчин, особенно молодых.
Как проходит операция Мармара: в паховой области на расстоянии 1 см от полового члена, хирург делает небольшой разрез размером 2 см, находит семенной канатик и далее перевязывает вены. При этом используется увеличительная оптика и ультразвуковой датчик. Отток крови после этого происходит через поверхностные вены. Семенной канатик и артерии остаются нетронутыми. На рану накладывают косметический шов.

Микрохирургическая операция может проводиться под эпидуральным наркозом и позволяет сократить срок, необходимый для восстановления больного.
Послеоперационный период
Повторное появление варикоцеле отмечается в среднем в 10% случаев. Показатели спермограммы улучшаются у 90% мужчин, но достигают полных значений нормы только у 45% прооперированных. Чем дольше сохранялось дооперационное расширение вен у пациента и чем старше его возраст, тем ниже эти показатели и больше времени займет восстановительный период.

Лимфостазы – наиболее частые осложнения после операции варикоцеле при открытом хирургическом вмешательстве.
Это заболевание возникает примерно в 7% случаев после лечения по методу Иваниссевича и Паломо. Микрохирургия позволяет снизить количество осложнений до 1%. Если после операции варикоцеле увеличилось яичко, необходимо пройти повторное обследование для исключения его водянки. Лимфостаз может протекать безболезненно, но при большом скоплении серозной жидкости в тканях затрудняется мочеиспускание, появляется дискомфорт при половом акте. Считается нормальным небольшая припухлость мошонки и боль после варикоцеле – послеоперационный период у большинства пациентов сопровождается именно этими явлениями, связанными с временным нарушением кровотока.
Длительность пребывания в стационаре зависит от применяемой методики терапии варикоцеле – лапароскопическая операция и лечение по способу Мармара позволяют выписать пациента уже на 1-3 день после проведения процедуры; по Паломо – в среднем 3 дня, по Иваниссевичу – неделя.
Восстановление после варикоцеле для первых двух методов лечения может сопровождаться следующими симптомами:
- Появление в мошонке гематомы – небольшой опухоли багрово-синего оттенка, проходящей в течение двух недель.
- Выделение сукровицы из раны.
- Небольшая отечность тканей.
- Боль в мышцах, прилегающих к ране.
Полное восстановление после операции варикоцеле занимает, в зависимости от состояния больного, от нескольких недель до 6 месяцев. Основные жалобы пациентов связаны с наличием болезненных ощущений, которые обычно проходят через 2,5-3 месяца, в редких случаях длятся до полугода.
Рекомендации после операции
Перед выпиской лечащий врач дает информацию о том, что нельзя делать после операции варикоцеле. Обычно рекомендуется следующее:
- Первые 2 суток по возможности соблюдать режим покоя.
- Не поднимать тяжести 2-3 месяца.
- Ограничивать физические нагрузки и занятия спортом в течение месяца, а лучше до полного устранения болевого синдрома (3-6 месяцев). Не сидеть долго на корточках.
- Не мочить и не снимать операционные повязки первые двое суток.
- Не носить плотное и обтягивающее нижнее белье.
- Не принимать ванну первые 5 дней после процедуры.
- Не применять мази для более быстрого заживления раны.
- Воздерживаться от половой жизни первые 2-3 недели.
- Соблюдать диету в течение первого месяца для исключения натуживания при запорах.
- Обезболивание в стационаре проводят в течение 1-3 суток после операции. В амбулаторных условиях, при сильном болевом синдроме врач назначает нестероидные противовоспалительные средства.
Данное заболевание не угрожает жизни пациента и многие живут с ним всю жизнь. Но большой проблемой болезни может стать ее главное осложнение – бесплодие мужчины. Качество жизни ухудшается также из-за болевого синдрома. Причиной около 40% бездетных браков является именно мужское бесплодие, обусловленное ухудшением сперматогенеза, в результате варикоцеле — до 80% всех случаев. Поэтому в последние годы медики уделяют внимание этой проблеме, появляются новые, малоинвазивные способы лечения и диагностики заболевания на ранних стадиях.
Варикоцеле представляет собой серьезные нарушения в функционировании мужской репродуктивной системы, сопровождающиеся варикозным расширением вен яичка. Статистика отмечает значительный процент обнаружения у мужчин этой патологии – около 30 %.
Жалобы пациентов на дискомфортные ощущения в области мошонки, а также заметное уменьшение одного яичка и снижение его функции требуют незамедлительного устранения патологического нарушения.
Операция Мармара при варикоцеле признана наиболее щадящим вариантом коррекции патологии. Среди ее положительных характеристик отмечается отсутствие негативных проявлений, что является основанием для признания ее самым эффективным и надежным методом лечения заболевания.
Когда необходима операция
Мнения специалистов сводятся к тому, что хирургическое вмешательство с применением метода Мармара следует проводить всем пациентам, достигшим восемнадцатилетнего возраста, если диагностирована патология яичек.
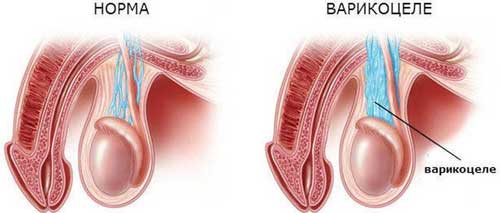
Такое состояние сопровождается варикозом вен, располагающихся в зоне гроздевидного сплетения яичка.
Среди основных признаков отмечаются:

- Присутствие боли в области мошонки. Незначительные тянущие ощущения постепенно становятся интенсивнее, что характерно для позднего этапа патологического процесса. На этой стадии вены не только легко пальпируются, но даже хорошо заметны при визуальном осмотре.
- Дискомфортные проявления в яичке, такие как тяжесть, исчезают, если мошонка приподнимается или ей придается горизонтальное расположение. Усиливается такое состояние во время ходьбы.
- Плохие показатели спермограммы, указывающие на вероятность нарушения детородной функции.
- Эта микрохирургическая операция проводится только при условии отсутствия хронических заболеваний в стадии обострения. Поэтому перед хирургическим лечением проводится тщательное обследование пациента, исключающее вероятность проявления осложнений.
Подготовка пациента
Перед проведением операции врач назначает пациенту следующие стандартные лабораторные и инструментальные исследования:

- биохимическое исследование крови;
- электрокардиограмму;
- спермограмму;
- общий анализ крови и мочи;
- тестирование на сифилис, гепатит, ВИЧ-инфекцию;
- консультацию анестезиолога.
Методы диагностического обследования зависят от состояния больного, возрастных особенностей и предполагаемого объема хирургической процедуры.
Другие подготовительные этапы
Учитывая все факторы риска, специалисты при подготовке пациента прибегают к использованию таких средств, как:
- Антибактериальные или противовоспалительные препараты, исключающие вероятность развития воспалительного процесса в области проблемного органа. В этом случае прием лекарств назначают за 7-10 дней и прекращают за 4-5 суток до оперативного вмешательства.
- С целью предотвращения возможного кровотечения вместо этих препаратов назначаются гепариновые низкомолекулярные средства.
- Последний прием пищи разрешается не позднее чем за 10-12 часов до операции.
- Также вечером следует тщательно побрить зону, подвергающуюся оперативному вмешательству.
Обязательным компонентом подготовительного этапа является заключение узких специалистов о разрешении на проведение операции, если имеют место хронические заболевания.
Противопоказания
Операция Мармара, как и другие виды хирургического вмешательства, откладывается на время и переносится до момента исключения факторов, способных негативно повлиять на исход процедуры и стать причиной осложнений. Это:
.jpg)
- воспаление мочеполовых путей;
- инфекционные процессы;
- период на протяжении 6 месяцев после перенесенного инфаркта, инсульта;
- прохождение терапевтического курса по поводу болезней внутренних органов;
- острые респираторные вирусные инфекции, грипп.
Среди противопоказаний особо отмечается прием препаратов, понижающих свертываемость крови.
Виды анестезии
При выборе метода анестезии учитываются пожелания пациента. Однако предпочтение отдается способу, который является наиболее целесообразным согласно его состоянию:
- Общий наркоз позволяет провести операцию в состоянии сна пациента. Последний приходит в сознание после завершения манипуляций хирурга.
- Спинальная анестезия действует только на нижнюю часть тела. Обезболивающая инъекция вводится в позвоночник.
- Анестезия местного воздействия предусматривает обезболивание только инвазивной зоны.
Врачи отдают предпочтение последнему методу. Он легче переносится организмом.
Пациенту внутривенно вводится Мидазолама гидрохлорид (противоэпилептическое средство) и Фентанила цитрат (сильнодействующий обезболивающий препарат).
Ход хирургической манипуляции
Разрез выполняется в субингвинальная зоне (область пахового кольца). Она выявляется методом пальпации. Сюда подкожно вводится Маркаин и Лидокаин, используемые с целью усиления обезболивающего эффекта.
Метод Мармара предусматривает использование таких этапов техники выполнения операции, как:
.jpg)
- Рассечение ткани на участке субпахового кольца. Разрез составляет не более 3 см. Впоследствии такой маленький послеоперационный шов, покрытый волосяным покровом, абсолютно не виден.
- Следующий шаг – выведение наружу семенного канатика. Он фиксируется у края открытой ранки во избежание повреждения.
- Затем выделяются вены яичка, перевязываются крупные сосуды. Техника проведения операции предусматривает использование специальных линз, что в значительной мере повышает точность манипуляций хирурга и исключает вероятность травмы артерий и нервов.
- Обработка инвазивного участка производится раствором Папаверина гидрохлорида, способствующего устранению спазмов в гладкой мускулатуре.
- Заключительный этап процедуры – установление дренажного выпускника.
Операция проходит не более 35 минут, после чего больного отвозят в палату. Учитывая состояние и желание пациента, его выписывают домой уже через 4-5 часов после операции. Иногда госпитализация продолжается 2-3 суток.
Восстановление
Длительность реабилитации в послеоперационный период во многом зависит от выполнения пациентом указаний и рекомендаций врача.
Прооперированному по возвращении домой Специалисты советуют:

- ограничить двигательную активность даже в случае прекрасного самочувствия;
- первые 2-3 дня рекомендуется постельный режим;
- затем желательно совершать небольшие прогулки на свежем воздухе;
- до полного заживления раны (около 7-9 дней) ее нельзя мочить.
- по истечении этого периода показаться врачу.
- секс после операции не допускаются в течение 3-4 недель;
- исключаются любые физические нагрузки.
Для снятия болевых ощущений, которые могут наблюдаться некоторое время, можно принимать обезболивающие препараты. Их обязательно назначает врач.
Рекомендуется использование специального бандажного устройства – суспензория, обеспечивающего спокойное состояние мошонки и защищающего ее от неосторожного воздействия. Это также предотвращает натяжение тканей и способствует быстрому заживлению раны.
Как долго длится реабилитация?
Полное восстановление мошонки происходит в течение 6-7 месяцев. В это время необходимо придерживаться некоторых ограничительных правил:

- Не перегружать организм физической и сексуальной активностью. Следует отметить, что первые интимные контакты могут сопровождаться болевыми ощущениями, которые со временем проходят.
- Избегать перегрева.
- Исключить такие нагрузки, как бег, велосипедная езда. Активные занятия спортом возможны не ранее чем через 6-9 месяцев после операции.
- Отказаться от посещения сауны, солярия и длительного отдыха в ванной. Душ и плавание в бассейне не окажут вреда.
Соблюдение этих правил в значительной мере ускорит восстановительный процесс. При отсутствии осложнений через 6 месяцев перестают прощупываться вены мошонки яичка, что говорит о полном выздоровлении.
Существует вероятность более длительной реабилитации – до 9-10 месяцев.
О детородной функции
Через 3-5 месяцев рекомендуется сделать спермограмму. В ходе исследования будет выявлена состоятельность оплодотворительной функции сперматозоидов.
Возможные осложнения
Следует отметить, что возникновение негативных проявлений наблюдается очень редко. Среди них отмечается вероятность:
- жалоб пациента на то, что болит яичко, наблюдается его отек, но эти явления со временем проходят без лечения;
- незначительного подъема температуры после операции;
- воспаление ранки, являющееся следствием инфицирования, легко поддается устранению с помощью приема антибиотиков;
- водянка яичка, которая лечится постоянным ношением бандажа.
Достаточно редким исключением считается рецидив после операции — припухлость вен. Это является следствием особенностей строения сосудистой системы пациента.
Преимущества и недостатки метода
Среди бесспорных преимуществ отмечается:
.jpg)
- отсутствие серьезных осложнений;
- мизерный шов;
- короткое пребывание в больнице;
- быстрая реабилитация.
Еще один несомненный плюс — отсутствие необходимости в общем наркозе. Это исключает вероятность возникновения осложнений после него.
К недостаткам относятся такие факторы, как:
- вероятность возникновения болевых ощущений после операции;
- зависимость исхода от точности действий хирурга и применяемой техники;
- высокая цена.
Средняя стоимость операции составляет в рублях 30 000 — 50 000. В ней учитывается возможность пребывания пациента в больнице в течение 24 часов. Сюда же входит оплата за местную анестезию и наблюдение хирурга в послеоперационный период на протяжении двух недель.
Метод Мармара при варикоцеле признан наиболее щадящим и безопасным. С его помощью проблемы, связанные с дисфункцией яичка, устраняются легко, сравнительно быстро и с минимальным проявлением побочных проявлений.
 26-07-2019
26-07-2019 0 Просмотров
0 Просмотров 0 комментариев
0 комментариев 0 Рейтинг
0 Рейтинг