
Склеродермия у детей — аутоиммунная патология, при которой поражается соединительная ткань — биологическая материя, являющаяся частью кожных структур, костно-хрящевой системы и многих других органов и систем.
Аутоиммунный процесс влияет на функционирование фибробластов — элементов соединительной ткани, которые продуцируют коллагеновые волокна.
Как лечить витилиго у детей? Узнайте об этом из нашей статьи.
Общая информация о заболевании
Склеродермия у ребенка — что это такое, и как лечить? Склеродермия на лице — фото:

Аутоиммунные нарушения — комплекс патологий, при которых антитела, вырабатывающиеся организмом, начинают атаковать здоровые клетки, входящие в комплекс различных органов и структур, что приводит к множественным нарушениям в их работе.
Фибробласты, вовлеченные в аутоиммунный процесс, начинают ускоренно продуцировать коллаген, которого со временем становится слишком много.
Волокна затрудняют процессы кровообращения, кожа в зоне поражения становится грубой, ее работа нарушается.
Если патология охватит соединительную ткань, входящую в структуры органов и систем, это быстро приведет к инвалидизации ребенка.
Причины возникновения
Точно не известно, что становится причиной возникновения склеродермии, но существует ряд факторов, которые повышают вероятность возникновения этой патологии:
 Генетическая предрасположенность. Если у близких родственников есть это заболевание в анамнезе, это повышает риск его развития у ребенка.
Генетическая предрасположенность. Если у близких родственников есть это заболевание в анамнезе, это повышает риск его развития у ребенка.- Вирусы. Возбудители некоторых инфекционных заболеваний (корь, герпес, скарлатина и другие) способны спровоцировать развитие патологии.
- Переохлаждения. Систематически переохлаждающиеся дети чаще заболевают склеродермией. Также сильное переохлаждение, которое привело к возникновению обморожения, может усугубить заболевание, протекавшее без внешних признаков.
- Хронический стресс. Выброс кортизола и адреналина во время стрессовых ситуаций позволяют ребенку выдерживать нагрузки, но регулярные стрессы неблагоприятно влияют на работу организма и способны запустить либо ускорить аутоиммунный процесс.
- Нарушения гормонального фона, связанные с заболеваниями органов, продуцирующих гормоны (щитовидная железа, надпочечники, гипофиз).
- Половая принадлежность. Девочки подвержены развитию этого заболевания в несколько раз чаще, чем мальчики. Связано это с тем, что у женщин антитела более активны, чем у мужчин.
Также провоцируют развитие склеродермии обширные травматические повреждения и ожоги, гемотрансфузии, дефицит магния, злокачественные либо доброкачественные новообразования.
Классификация
Склеродермия делится на два подтипа:
- Системная. При этой разновидности патологии в аутоиммунный процесс вовлечена не только ткань, расположенная в кожных структурах, но и ткань, являющаяся частью внутренних органов.
 Очаговая. В патологический процесс вовлечен кожный покров, в отдельных случаях болезнь охватывает ближайшие структуры: хрящи, мышцы, кости. Встречается чаще и лучше поддается лечению.
Очаговая. В патологический процесс вовлечен кожный покров, в отдельных случаях болезнь охватывает ближайшие структуры: хрящи, мышцы, кости. Встречается чаще и лучше поддается лечению.
Существует отдельный подвид системной склеродермии, который встречается у детей младше шестнадцатилетнего возраста: ювенильная склеродермия. Эта разновидность патологии часто выявляется еще в дошкольном возрасте.
Подвиды очаговой склеродермии, в зависимости от особенностей кожных проявлений:
О том, как лечить импетиго у детей на коже, читайте здесь.
Симптоматика патологии
Классическая системная склеродермия сопровождается следующими симптомами и признаками:
- Синдром Рейно. Один из первых симптомов патологии. Во время стрессовых ситуаций и при воздействии холода начинается покалывание в пальцах, они бледнеют, а после их кончики становятся цианотичными. Могут присутствовать болевые ощущения. Когда ребенок успокоился или согрелся, кожный покров на пальцах приобретает привычный цвет.
- Изменения кожи. В кожных структурах начинают накапливаться коллагеновые волокна, и это приводит к тому, что кожа становится очень плотной, жесткой. Особенно остро это выражено в зоне лица: мимика ребенка нарушается, а по мере прогрессирования заболевания исчезает, также сложно открыть рот. Движения пальцев затруднены, а кожа практически прекращает выработку сала и пота.

Также присутствуют:
- субфебрильная температура;
- общее чувство усталости;
- потеря веса.
Очаговая симптоматика проявляется не так активно. Кожа изменяется: в зоне поражения возникает плотный отек.
В процессе развития заболевания количество очагов увеличивается, развивается тканевая атрофия, и очаговая склеродермия даже способна трансформироваться в системную.
Внешний вид очагов зависит от формы заболевания:
- Линейная. Часто выявляется у детей. Очаги выглядят как полосы, размещены на коже конечностей и лба.
- Бляшечная. На коже возникает пятно розовато-сиреневого окраса, на котором позднее формируется бляшка. На ее поверхности прекращают функционировать кожные железы, исчезает волосяной покров. Таких очагов на теле может быть несколько.

Рекомендации по лечению пузырчатки у новорожденных вы найдете на нашем сайте.
Осложнения
Если не начать лечение системной склеродермии при появлении первых симптомов (обычно выраженных в виде поражения кожи), в патологический процесс будут вовлечены более глубокие структуры и органы: костная, мышечная системы, сердце, почки, печень.
Если заболевание запущено, вероятность наступления скорого летального исхода повышается.
Очаговая склеродермия на начальных этапах практически безвредна и успешно лечится, но при отсутствии лечения очагов будет больше, возникнут нарушения в работе кожных покровов, разовьется кальциноз, при котором под кожей формируются уплотнения, сформированные из солей кальция.
Также повышается вероятность, что заболевание охватит мышечную систему. При определенных условиях очаговая склеродермия способна трансформироваться в системную.
Диагностика и анализы

У детей отмечается выраженное снижение веса (свыше 10 кг), что в сочетании с кожными проявлениями позволяет предположить наличие склеродермии.
Чтобы выявить заболевание, определить его характеристики и степень запущенности, проводится диагностика, включающая:
- анализ информации, выданной родителями и самим ребенком (жалобы, информация, касающаяся наличия либо отсутствия предрасполагающих факторов);
- консультацию у дерматолога, который осматривает внешние очаги поражения и дает направление на диагностические исследования;
- взятие кусочка кожи для анализа (биопсия), которая позволяет подтвердить диагноз и дает дополнительную информацию о характеристиках патологии;
- проведение исследований, дающих возможность определить состояние внутренних органов (рентгенография, компьютерная и магнитно-резонансная томография, электрокардиография, УЗИ);
- проведение анализов крови (выявляется высокая СОЭ, избыток антител, присутствие антинуклеарных антител и антител к ДНК);
- консультации у других специалистов (невропатолог, кардиолог, гастроэнтеролог, ревматолог).
На основе результатов обследования выставляется диагноз и определяются методы лечения.
В чем причины сепсиса у новорожденных? Ответ узнайте прямо сейчас.
Лечение

Полная остановка продукции коллагеновых волокон при помощи медикаментозных средств на настоящий момент невозможна, но лекарственные препараты способны приостановить прогрессирование заболевания.
Умеренно распространившаяся склеродермия способна проходить самостоятельно со временем.
Медикаментозное лечение подбирается индивидуально с учетом характеристик заболевания. Применяются:
- Лекарства, способствующие расширению сосудов (Трентал, Компламин). Улучшают кровообращение.
- Пенициллиновые антибиотики (Ампициллин, Пенициллин). При непереносимости этого вида антибиотиков применяется фузидовая кислота.
- Антигистаминные медикаменты (Мебгидролин, Перитол).
- Антагонисты кальция (магний, Коринфар). Их действие позволяет частично блокировать деятельность фибробластов, продуцирующих коллагеновые волокна.
- Препараты для предотвращения атрофии (Актовегин, Радевит).
- Ферментная терапия (Лидаза, Химотрипсин). Улучшает состояние ткани.
- Глюкокортикостероиды (Алклометазон). Подавляют аутоиммунный процесс.
- Антифиброзные медикаменты (Солюсульфон).
Клинические рекомендации по лечению больных склеродермией.
Также показано физиотерапевтическое лечение:
- электрофорез;
- лазерная терапия;
- иглоукалывание;
- углекислые ванны;
- сонофорез;
- магнитная терапия;
- сероводородные ванны.

Системная склеродермия требует длительного лечения, и полностью вылечиться затруднительно, поэтому лечение необходимо проходить регулярно для замедления патологического процесса.
Очаговую склеродермию лечат не менее шести месяцев, и полное излечение также возможно не во всех случаях.
Также может быть показано проведение комплексов лечебной физкультуры, чтобы костно-мышечная система ребенка сохраняла подвижность.
Если патологический процесс привел к серьезному нарушению работы внутренних органов, показаны оперативные вмешательства. Возможно проведение пересадки некоторых органов.
Рекомендации:
- детей со склеродермией необходимо беречь от воздействия прямых солнечных лучей;
- следует избегать переохлаждений;
- подросткам, которые курят, важно избавиться от этой привычки;
- из питания следует исключить продукты, которые повышают газообразование и провоцируют изжогу.
Также важно снизить уровень стресса.
Советы по лечению подросткового акне вы найдете у нас.
Прогноз и профилактика
Очаговая склеродермия, лечение которой было начато вовремя и проведено качественно, в большинстве случаев успешно излечивается. Прогноз неблагоприятен, если очагов на теле очень много.
При системной склеродермии пятилетняя выживаемость пациентов младше 14 лет составляет 95%, что намного выше, чем у взрослых пациентов.

Вероятность смертельного исхода повышается, если у ребенка в первые три года после постановки диагноза развились выраженные нарушения в работе легких, сердца, почек.
Десять лет после постановки диагноза живут не более половины пациентов.
Профилактических методов, которые способны значительно снизить риски развития, не существует. Но соблюдение некоторых рекомендаций способно умеренно уменьшить вероятность возникновения заболевания.
Важно:
- следить, чтобы ребенок всегда был одет по погоде и не перемерзал;
- уменьшить уровень стресса в его жизни;
- беречь от травматических повреждений (насколько это возможно);
- регулярно проходить профилактические обследования.
Чтобы увеличить вероятность положительного исхода, важно отвести ребенка в больницу при первых признаках заболевания и следить за соблюдением всех врачебных рекомендаций.
О том, как проявляется склеродермия у детей, вы можете узнать из видео:
Убедительно просим не заниматься самолечением. Запишитесь ко врачу!
*Импакт фактор за 2017 г. по данным РИНЦ
Журнал входит в Перечень рецензируемых научных изданий ВАК.


Читайте в новом номере
Ключевые слова: Склеродермия – этиология – патогенез – аутоиммунные нарушения – классификация – клинические формы – склероатрофический лишай – пенициллин – лидаза – биостимуляторы – пирогенные препараты – вазопротекторы.
В статье описана ограниченная склеродермия у детей: этиология, патогенез, классификация заболевания, клинические формы и проявления. Даны практические рекомендации по диагностическим и медикаментозным подходам.
Key words: Scleroderma – etiology – pathogenesis – autoimmune disorders – classification – clinical forms – lichen sclerosus et atrophicus – penicillin – lidase – biostimulants – pyrogenic agents – vasoprotectors.
The paper outlines localized scleroderma in children, its etiology, pathogenesis, classification, clinical forms, and manifestations. Practical guidelines for diagnostic and medical approaches are given.
В. Н. Гребенюк, проф., доктор мед. наук, зав.отделом детской дерматологии ЦНИКВИ Минздрава РФ
Prof. V.N.Grebenyuk, MD, Head, Department of Pediatric Dermatology, Central Research Dermatovenereologic Institute, Ministry of Health of the Russian Federation
Ограниченная склеродермия (ОС) у детей – серьезная современная медицинская и социальная проблема. В отличие от системной склеродермии (ССД), при которой в патологический процесс вовлекаются различные органы, ОС "ограничивается" поражением только кожи. В то же время нередко заболевание приобретает системный характер, т.е. становится ССД. Однако мнение, что эти два заболевания по сути представляют единый патологический процесс, разделяют не все исследователи. Некоторые авторы полагают, что ОС и ССД не тождественны, и разграничивают их по патогенезу, клинике и течению. И в таком случае ССД относят к диффузным заболеваниям соединительной ткани (ДЗСТ), а ОС таковым не является.
Как известно, ДЗСТ включают ССД, системную красную волчанку (СКВ), дерматомиозит, узелковый периартериит и ревматоидный артрит – грозные болезни, требующие определенной стратегии и тактики ведения больных, проведения интенсивного лечебно-профилактического комплекса. ССД – второе по частоте встречаемости после СКВ заболевание из группы ДЗСТ (от 32 до 45 случаев на 100 тыс. населения) [1]. Следует еще раз подчеркнуть, что нельзя игнорировать возможность перехода ОС в ССД.
В детском возрасте доминирует ОС. Она встречается у детей более чем в 10 раз чаще СКВ. Девочки болеют чаще мальчиков более чем в 3 раза.
Заболевание может возникать в любом возрасте, даже у новорожденных, начинаясь обычно исподволь, без каких-либо субъективных ощущений и нарушения общего состояния. В связи с тенденцией растущего организма к распространенной патологии, к выраженным экссудативным и сосудистым реакциям у детей это заболевание часто обнаруживает склонность к прогрессирующему течению, обширному поражению, хотя в ранние сроки может проявляться единичными очагами. В последнее десятилетие встречаемость этой патологии у детей возросла. ОС характеризуется преимущественно локализованными очагами хронического воспаления и фиброзно-атрофического поражения кожи и слизистых оболочек.
Первое описание похожего на склеродермию заболевания, известного еще древнегреческим и древнеримским врачам, принадлежит Zacucutus Zusitanus (1634). Alibert (1817) значительно дополнил характеристику этой болезни, для обозначения которой Е. Gintrac [2] предложил термин "склеродермия".
Этиология и патогенез
Этиология склеродермии окончательно еще не установлена. Гипотеза инфекционного генеза интересна в историческом аспекте, однако роль палочки Коха, бледной спирохеты, пиококков как возможной первопричины склеродермии не подтвердилась. Не убедительно также значение и Borrelia burgdorferi в развитии этого заболевания [3]. Хотя в клетках различных тканей у больных склеродермией обнаруживали структуры, являющиеся результатом опосредованного влияния вирусной инфекции, вирус не был выделен.
Не исключается роль генетических факторов.
Предполагается мультифакториальное наследование [4].
Патогенез склеродермии связывают главным образом с гипотезами обменных, сосудистых и иммунных нарушений.
На возникновение склеродермии влияют также нарушения вегетативной нервной системы и нейроэндокринные расстройства [5, 6].
Нарушения метаболизма соединительной ткани проявляются гиперпродукцией коллагена фибробластами, повышенным содержанием оксипролина в плазме крови и моче, нарушением соотношения растворимой и нерастворимой фракций коллагена и накоплением в коже меди [3,4].
Особое патогенетическое значение при склеродермии придают изменениям микроциркуляции. В их основе лежат поражения преимущественно стенки мелких артерий, артериол и капилляров, пролиферация и деструкция эндотелия, гиперплазия интимы, склероз [4]. 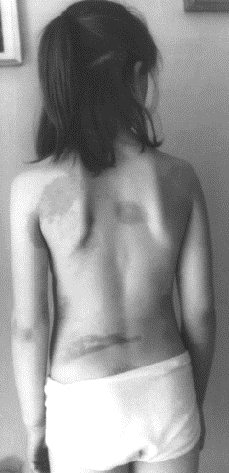
Атрофодермия Пазини – Пьерини сочетается с полосовидной формой (в области поясницы).
Данные клинико-лабораторных исследований иммунных нарушений (с изменениями как в гуморальном, так и в клеточном звене иммунитета) указывают на их важность в патогенезе склеродермии [7, 8].
Более чем у 70% больных склеродермией обнаруживают циркулирующие в крови аутоантитела [9]. В крови и тканях выявляют повышенное содержание СД4 + -лимфоцитов и высокие уровни интерлейкина-2 (IL – 2) и IL-2-рецепторов. Установлена корреляция между активностью Т-хелперов и активностью склеродермического процесса [10].
Р.В. Петров [11] рассматривает склеродермию как аутоиммуное заболевание, при котором в основе нарушений лежит взаимодействие аутоантигенов с лимфоидными клетками. При этом Т-хелперы, активированные экзо- или эндогенными факторами, вырабатывают лимфокины, стимулирующие фибробласты. В.А. Владимирцев и соавт. [12] считают, что повышенный уровень коллагеновых белков, являясь источником активной антигенной стимуляции, создает фон, на котором при генетической предрасположенности реализуются аутоиммунные реакции. Возникающий порочный круг взаимовлияния лимфоидных и коллагенсинтезирующих клеток ведет к прогрессированию фиброзного процесса.
При склеродермии наблюдаются разнообразные другие аутоиммунные нарушения: различные аутоантитела, снижение уровня Т-лимфоцитов при неизмененном или повышенном содержании В-лимфоцитов, снижение функции Т-супрессоров при неизмененной или повышенной функции Т-хелперов, снижение функциональной активности естественных киллеров [13 – 15].
В 20 – 40% случаев при бляшечной склеродермии обнаруживают антинуклеарные антитела [16], у 30 – 74% больных склеродермией выявляют циркулирующие иммунные комплексы [18 – 19].
Многообразие клинических форм и вариантов ОС, а также наличие стертых (абортивных) проявлений болезни, разная степень вовлечения в патологический процесс кожи и подлежащих тканей затрудняют ее диагностику.
Практически приемлема классификация ОС, основанная на клиническом принципе [17, 19, 20].
I. Бляшечная форма с ее вариантами (разновидностями):
1) индуративно-атрофическая (Вильсона);
2) поверхностная "сиреневая" (Гужеро);
3) келоидоподобная;
4) узловатая, глубокая;
5) буллезная;
6) генерализованная.
II. Линейная форма (полосовидная):
1) саблевидная;
2) лентовидная;
3) зостериформная.
III. Склероатрофический лихен (болезнь белых пятен).
IV. Идиопатическая атрофодермия Пазини – Пьерини.
В динамике развития очаги склеродермии обычно проходят три стадии: эритема, уплотнение кожи и атрофия. При отдельных клинических формах индурация не всегда выражена или даже отсутствует.
Особенностью ОС является ее клиническая многоликость. Бляшечная форма характеризуется возникновением на различных участках кожного покрова (в отдельных случаях и на слизистых оболочках). Бляшки округло-овальной формы, реже – с неправильными очертаниями. Их размер – от одного до нескольких сантиметров в диаметре. Окраска кожи в очагах поражения розовато-сиреневая, ливидная. В центре бляшки обычно формируется дерматосклероз в виде диска уплотненной или плотной кожи, восковидно-сероватой окраски или цвета слоновой кости, с гладкой блестящей поверхностью. По периферии очага часто имеется кайма ливидного, розовато-синюшного цвета с фиолетовым оттенком, что является показателем активности процесса. 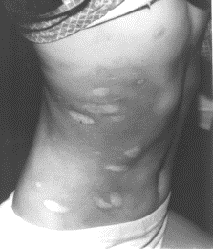
Многоочаговая бляшечная склеродермия (на фоне застойной гиперемии и пигментации очаги дерматосклероза).
Периферический рост бляшки и появление новых очагов обычно происходят медленно и не сопровождаются субъективными ощущениями. В очагах и прилежащих участках кожи могут возникать пигментация и телеангиэктазии.
На пораженной коже потоотделение понижено или отсутствует, нарушаются функция сальных желез и рост волос.
Крайне редкой разновидностью ОС является буллезная, эрозивно-язвенная форма, обычно возникающая на фоне склерозирования кожи в периартикулярных участках. Она может проявиться на любом очаге склеродермии. Последовательное формирование везикулезно-буллезных и эрозивно-язвенных поражений связывают с дистрофическими изменениями в склерозированной коже. Могут играть причинную роль травма и вторичное инфицирование. 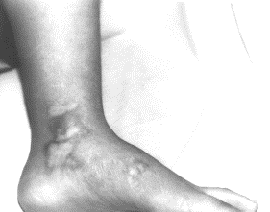
Несколько очагов бляшечной склеродермии с выраженным дерматосклерозом; по краю некоторых из них кайма розово-коричневатой окраски.
При поверхностной сиреневой бляшечной ОС (Гужеро) наблюдают едва заметное поверхностное уплотнение, кожа в очаге розовато-сиреневая с более интенсивной окраской на границе очага.
При полосовидной форме ОС очаги линейные, в виде полос, чаще локализующиеся вдоль одной конечности, нередко – по ходу нервно-сосудистого пучка. Они могут располагаться также циркулярно на туловище или конечностях. На лице, волосистой части головы отмечают нередкую при этой форме локализацию поражений, часто рубцевидно-саблевидных (напоминающих рубец после удара саблей). Плотный тяж склерозированной кожи может иметь различную длину и ширину, буроватую окраску, блестящую поверхность.
В месте его локализации на коже головы отсутствует рост волос. Вертикально очаг может проходить от волосистой части головы, пересекая лоб, спинку носа, губы, подбородок. Нередко в процесс вовлекается слизистая оболочка ротовой полости.
При разрешении процесса поверхность очага сглаживается, образуется западение, обусловленное атрофией кожи, мышц и костной ткани.
Склероатрофический лихен (САЛ) Цумбуша (синонимы: болезнь белых пятен, каплевидная склеродермия) рассматривают как заболевание, близкое по клинике к ограниченной поверхностной склеродермии, но не полностью ей тождественное.
Клинические проявления: беловатые, почти молочного цвета папулы диаметром 1 – 3 мм, обычно округлых очертаний, расположенные на неизмененной коже. В начале своего появления они имеют красноватую окраску, иногда окружены едва заметной лиловатой каемкой. В центре элементов может быть западение. При слиянии сгруппированных папул образуются очаги с фестончатыми очертаниями. Локализуются эти поражения чаще на шее, туловище, половых органах, а также на других участках кожного покрова и слизистых оболочках. Высыпания имеют склонность к спонтанному разрешению, оставляя атрофические гипопигментные или амеланотические пятна. Поверхность их блестящая, морщинистая. Обычно сыпь не сопровождается субъективными ощущениями.
Клинической разновидностью САЛ является бляшечная форма с очагами, достигающими по размеру несколько сантиметров, с округлыми или неправильными очертаниями. Кожа в таких очагах истончена, легко собирается в складки по типу смятой папиросной бумаги. При пемфигодной форме образуются пузыри величиной с горошину, через их тонкую покрышку просвечивает прозрачное содержимое. При разрыве пузырей образуются эрозии.
Диагностика ОС представляет определенные трудности в ранние сроки заболевания. Об этом свидетельствуют нередкие случаи диагностических ошибок. Запоздалое на месяцы, а иногда и на годы распознавание заболевания таит в себе риск развития тяжелых форм, которые могут приводить к инвалидности. Следствием длительного прогрессирующего течения также может быть функциональная недостаточность кожи и опорно-двигательного аппарата.
Под влиянием лечения, редко спонтанно, очаги поражения разрешаются (исчезают уплотнение, краснота, блеск) с исходом в атрофию кожи, нередко оставляя витилигинозные или пигментные пятна.
Внешне при этом кожа напоминает пергамент. Пушковые волосы в резидуальных очагах отсутствуют. Отмечается истончение не только кожи, но и подлежащих тканей. После разрешения склеродермического процесса в поверхностных бляшечных очагах изменения кожи значительно менее выражены.
Все дети, болеющие ОС, независимо от клинической формы заболевания и интенсивности поражения подлежат инструментальному обследованию в целях ранней диагностики висцеральной патологии, выявления признаков системности заболевания. А учитывая возможность латентного течения ССД, особенно в ранние сроки ее возникновения, оценку состояния внутренних органов с помощью инструментальных методов у детей с ОС следует проводить не реже 1 раза в 3 года.
Зная о нередком субклиническом течении ССД у детей или даже об отсутствии ее клинических признаков, которые обычно имеют неспецифический характер, врач должен проявлять настороженность в отношении возможного развития системного процесса не только при многоочаговых и распространенных проявлениях, но и при единичных ограниченных бляшках.
За многолетнее наблюдение Н.Н. Уваровой [21] 173 детей с ССД, клинико-инструментально обследованных, в 63% случаев заболевание начиналось с поражения кожи (кожный синдром). При этом кожные изменения в разгаре системного процесса были отмечены у всех больных. Т.М. Власова [22] при клинико-инструментальном обследовании у 51 (25,1%) из 203 детей, больных ОС, выявила висцеральные изменения, т.е. признаки системного процесса. Среди них – поражения сердца (склеродермическое сердце – нарушение атриовентрикулярной и внутрижелудочковой проводимости, синусовая тахикардия, аритмия, смещение интервала S – T), легких (усиление бронхолегочного рисунка, диффузный или очаговый пневмосклероз, кисты в легких – "ячеистое" легкое, утолщение междолевой плевры), желудочно-кишечного тракта (гастрит, колит, атония пищевода и желудка, нарушения ритма, эвакуации), почек (снижение эффективного почечного плазмотока, протеинурия).
М.Н. Никитиной [23] при обследовании 259 детей, больных ОС, были обнаружены сходные висцеральные нарушения. Клинически провести грань между ОС и кожным синдромом при ССД невозможно.
Дети, болеющие ОС, в процессе многокурсового лечения и наблюдения должны находиться под постоянным контролем педиатра, дерматолога и консультироваться по показаниям другими специалистами.
Лечение больных ОС детей остается трудной задачей. Оно должно быть комплексным и этапно-курсовым. При этом важен дифференцированный подход, при котором учитываются анамнез и результаты клинико-лабораторного обследования, что позволяет назначить адекватные лечебные мероприятия. Они, в частности, включают санацию организма, коррекцию функциональных нарушений нервной, эндокринной, иммунной систем, а также препараты патогенетической направленности.
В прогрессирующей стадии предпочтительно стационарное лечение с использованием пенициллина, лидазы при дерматосклерозе, димексида (ДМСО), витаминов. При стабилизации патологического процесса с тенденцией к разрешению индурации и склероза показаны ферментные препараты, иммуномодуляторы, спазмолитики, биостимуляторы, пирогенные препараты. Закрепляют и усиливают лечебный эффект, а также оказывают реабилитационное воздействие физиотерапия и санаторно-курортное лечение.
Пенициллин рекомендуется вводить в прогрессирующей стадии заболевания по 1 млн ЕД/сут в 2 – 3 инъекциях, на курс до 15 млн ЕД 2 – 3 курсами с интервалом между ними 1,5 – 2 мес. Реже применяют полусинтетические пенициллины (ампициллин, оксациллин).
Предполагается, что лечебный эффект пенициллина обусловлен его структурным компонентом – пеницилламином, который ингибирует образование нерастворимого коллагена. Допускается также санирующий эффект пенициллина при наличии фокальной инфекции.
Из ферментных препаратов широко применяют лидазу и ронидазу, содержащие гиалуронидазу. Лечебный эффект связан со свойствами препаратов улучшать микроциркуляцию в тканях и способствовать разрешению склероза в очагах. На курс 15 – 20 инъекций. Лидазу вводят внутримышечно по 1 мл с 32 – 64 УЕ в 1 мл 0,5% раствора новокаина. Лечебный эффект повышается при сочетании парентерального введения препарата с электрофоретическим. Курсы повторяют через 1,5 – 2 мес при наличии дерматосклероза.
Ронидазу применяют наружно, нанося ее порошок (0,5 – 1,0 г) на смоченную физиологическим раствором салфетку. Накладывают салфетку на очаг поражения, фиксируя бинтом в течение полусуток. Курс аппликаций продолжают 2 – 3 нед.
Благоприятное влияние на разрешение склеродермических очагов оказывает электрофорез с 0,5% раствором сульфата цинка. Процедуры проводят через день по 7 – 20 мин, на курс 10 – 12 сеансов.
Биостимуляторы (спленин, стекловидное тело, алоэ), активируя процессы метаболизма в соединительной ткани, способствуют регенерации тканей и повышению реактивности организма. Спленин вводят по 1 – 2 мл внутримышечно, стекловидное тело – по 1 – 2 мл подкожно, алоэ – по 1 – 2 мл подкожно, на курс 15 – 20 инъекций.
Пирогенные препараты повышают резистентность организма, стимулируют Т-клеточное звено иммунитета. Из этих препаратов чаще используют пирогенал. Применяют его обычно через 2 дня на третий внутримышечно, начиная с 10 – 15 МПД. Дозу в зависимости от температурной реакции повышают на 5 – 10 МПД. Курс состоит из 10 – 15 инъекций.
Иммунокорригирующий эффект оказывают иммуномодуляторы, в частности тактивин и тимоптин. Под их влиянием наступает нормализация ряда иммунных показателей и коллагенообразования. Тактивин вводят ежедневно под кожу по 1 мл 0,01% раствора в течение 1 – 2 нед, 2 – 3 раза в год. Тимоптин назначается подкожно каждый 4-й день в течение 3 нед (из расчета 2 мкг на 1 кг массы тела).
Ангиопротекторы, улучшая периферическое кровообращение и трофические процессы в очагах поражения, способствуют разрешению склеротических изменений кожи. Из этой группы используют: пентоксифиллин (по 0,05 – 0,1 г 2 – 3 раза в день), ксантинола никотинат (по 1/2 – 1 таблетке 2 раза в день), никошпан (по 1/2 – 1 таблетке 2 – 3 раза в день), апрессин (по 0,005 – 0,015 г 2 – 3 раза в день). Один из этих препаратов принимают курсом продолжительностью 3 – 4 нед.
ДМСО назначают наружно в виде 33 – 50% раствора 1 – 2 раза в день повторными месячными курсами с интервалами между ними 1 – 1,5 мес. Компрессные повязки или аппликации применяют на дерматосклеротические бляшки до их заметного разрешения. Препарат, проникая глубоко в ткани, оказывает выраженное противовоспалительное действие, сдерживает гиперпродукцию коллагена.
Солкосерил (экстракт крови крупного рогатого скота, освобожденный от белка), введенный внутримышечно по 2 мл в день (20 – 25 инъекций на курс), улучшает микроциркуляцию и активирует трофические процессы в очаге.
Наружно, кроме ДМСО и ронидазы, применяют препараты, улучшающие обменные процессы в коже и стимулирующие регенерацию: солкосерил (желе и мазь), 2% гель троксевазина, мазь вулнузан, актовегин (5% мазь, желе), 5% пармидиновую мазь. Применяют одно из этих средств 2 раза в день, втирая в очаги поражения. Можно через каждую неделю чередовать эти препараты, продолжительность локальных аппликаций составляет 1 – 1,5 мес. Эффективен при лечении детей, больных склеродермией, также мадекассол. Этот препарат растительного происхождения регулирует количественное и качественное образование соединительной ткани, тормозит чрезмерное образование коллагена.
Адекватное наружное лечение в комбинации с сосудорасширяющими препаратами имеет большое значение при лечении САЛ вульвы и позволяет отказаться от многокурсового лечения пенициллином и лидазой.
У большинства девочек заболевание имеет благоприятный исход. Процесс разрешается или снижается до субклинических признаков обычно к периоду наступления менархе. Течение других форм ОС менее предсказуемо. Снижение активности заболевания, стабилизация склеродермического процесса и его регрессирование обычно отмечают при условии ранней диагностики склеродермии и своевременного проведения необходимого комплексного курсового лечения.
Заболевание, при котором имеются характерные изменения кожи в виде уплотнения и атрофии, а также поражения опорно-двигательного аппарата и внутренних органов с фиброзно-склеротическими процессами в основе – это склеродермия (scleroderma systemic) или прогрессирующий системный склероз у детей. Этот процесс часто сопровождается вазоспастическими явлениями, типичными для синдрома Рейно.
Причины появления склеродермии
Распространённость заболевания у взрослых составляет 2,7 – 12 : 1 000 000. У детей частота ССД неизвестна. Пик заболеваемости приходится на возраст 4-7 лет, девочки заболевают чаще мальчиков (соотношение 1:3 – 4).
Причины возникновения склеродермии
Этиология и патогенез изучены недостаточно. Как и при других диффузных болезнях соединительной ткани, большое значение имеет генетическая предрасположенность, о чём свидетельствуют наличие семейных случаев, значительная частота хромосомных аномалий у больных, ассоциация определённых Аг и аллелей системы гистосовместимости с ССД (HLAA9, В8, В35, DR1, DR3, DR5, DR11, DR52 и С4А). Имеются косвенные данные о возможном участии вирусов (ретровирусов, герпесвирусов и др.), способных повреждать эндотелий сосудов, инициируя иммунные реакции.
В качестве пусковых факторов обсуждают воздействие вибрации, переохлаждения, травм, стресса, эндокринных нарушений, химических агентов, некоторых лекарственных средств и др. Патологический процесс, вероятно, развивается при участии иммунных механизмов, обусловленных нарушениями как гуморального, так и клеточного иммунитета. Характерны нарушение соотношения Т и Влимфоцитов за счёт уменьшения количества первых, дисбаланс CD4 + и CD8 + Тлимфоцитов, дефекты антителозависимой цитотоксичности, ответа лимфоцитов на митогены и др. У больных склеродермией выявляют широкий спектр специфических антинуклеарных и антинуклеолярных аутоантител – антицентромерных, антитопоизомеразных и РНКАТ, антинейтрофильных, цитоплазматических, антиэндотелиальных AT к различным компонентам соединительной ткани и др.
Особое значение в патогенезе, определяющее специфику заболевания, имеют процессы усиленного образования коллагена и фиброз. Выявлены устойчивая гиперактивность фибробластов, структурные и функциональные аномалии клеточных мембран, вследствие чего фибробласты становятся относительно автономными и приобретают способность к избыточной пролиферации и синтезу коллагена на фоне отсутствия дополнительных стимулов, избегая гомеостатического контроля.
Существенное звено патогенеза – нарушение микроциркуляции с пролиферацией и деструкцией эндотелия, утолщением стенки и сужением просвета микрососудов, вазоспазмом, агрегацией форменных элементов, стазом, деформацией и редукцией капиллярной сети.
При заболевании наблюдают атрофию эпидермиса с вакуолизацией клеток базального слоя и накоплением меланина, сужением сосочкового слоя. Наряду с утолщением дермы выявляют мукоидное набухание и фибриноидные изменения, участки склероза и гиалиноза, отмечают кариопикноз и кариорексис. В начальном периоде отмечают продуктивные васкулиты, обнаруживают тучные клетки в периваскулярных пространствах, спастическое сокращение субэпидермальных артериол, мукоидное набухание внутренней оболочки сосудов дермы с сужением и даже полной обтурацией просвета. В поздних стадиях отмечают редукцию и склероз сосудистого русла. При ССД обнаружено усиление неофибриллогенеза с аномалией коллагеновых структур.
Симптомы склеродермии у детей
Клиническая картина отличается полисиндромностью и полиморфностью.
Поражения кожи – симптом склеродермии
Болезнь отличается характерным проявлением поражения кожи, последовательно проходящее стадии плотного отёка, индурации (уплотнения) и атрофии. Кожа на поражённых участках становится плотной, плохо собирается в складку, нарушаются её эластичность и пигментация. При развитии атрофии кожа истончается.
Выделяют несколько форм заболевания:
При диффузной форме склеродермии отмечают генерализованное поражение кожи. При поражении кожи груди и спины у больного возникает ощущение надетого "корсета" или "панциря". При распространённом поражении кожи конечностей с вовлечением периартикулярных областей значительно ограничивается объём движений в суставах.
При проксимальной форме отмечают поражение кожи туловища и проксимальных отделов конечностей выше метакарпальных и метатарзальных суставов.
Очень характерен внешний вид больного при акросклеротическом варианте ССД: лицо маскообразное, амимичное, уши, губы и нос истончены ("птичий нос"), открывание рта затруднено и сопровождается формированием вокруг него морщин ("кисетный рот"), нарушено смыкание век. Кроме того, при акросклеротическом варианте поражаются дистальные отделы конечностей, вначале кисти рук и стопы, а затем – предплечья и голени. Вследствие отёка и индурации кожи пальцы трудно сжать в кулак, формируются контрактуры, кисти приобретают своеобразный вид "когтистой лапы".
При гемисклеродермии отмечают поражение кожи и подлежащих тканей конечностей и туловища с односторонней локализацией, что нередко приводит к аномалии развития: постепенно происходит уменьшение объёма поражённых конечностей, нарушается их рост, появляется выраженная асимметрия.
Склеродермия у детей часто возникает в атипичной форме с очаговым поражением кожи, скудной висцеральной патологией и преобладанием функциональных нарушений.
Практически не развивается висцеральная форма с преобладанием в клинической картине поражений внутренних органов и сосудов и минимальными изменениями кожи.
Исходом дистрофических изменений в тканях может быть подкожный кальциноз, локализующийся в местах повышенной травматизации (на пальцах, в области локтевых и коленных суставов). Подкожный кальциноз наблюдают при особой форме ССД – CREST-синдроме, объединяющем пять признаков: "С" – подкожный кальциноз, "R" – синдром Рейно, "Е" – нарушение моторики пищевода, "S" – склеродактилию, "Т" – телеангиэктазии.
Синдром Рейно – симптом склеродермии
Типичный и ранний (нередко первый) признак ССД, особенно часто развивающийся при диффузной и акросклеротической формах, – синдром Рейно. При его периферической форме возникает внезапное побеление или посинение кистей, реже стоп, онемение языка. Из-за нарушения микроциркуляции дистальные отделы конечностей обычно холодные на ощупь. При нарастании микроциркуляторных расстройств у больных появляются поверхностные некрозы и язвочки, в тяжёлых случаях может развиться гангрена. Вследствие трофических нарушений происходит истончение концевых фаланг пальцев, развивается остеолиз концевых фаланг. При генерализованных вазоспастических реакциях отмечают повышение АД, кардиалгии, головные боли, нарушения зрения.
Поражения суставов и мышц – симптом склеродермии
При ССД отмечают полиартралгии, артриты без эрозивных изменений суставного хряща и периартриты с фиброзносклеротическими изменениями периартикулярных тканей, формированием контрактур и деформаций. Склеротические изменения также развиваются в мышцах. При фиброзирующем миозите происходит постепенное замещение мышечных волокон соединительной тканью, что сопровождается их атрофией и снижением мышечной силы.
Поражения внутренних органов – симптом склеродермии
В начальный период ССД у детей возникают отёк, уплотнение и нечёткость структур миокарда, в более поздние сроки развивается кардиосклероз, формируется малое ригидное сердце. Поражение эндокарда у детей чаще всего поверхностное, в связи с чем пороки формируются относительно редко. При рентгенологическом исследовании и УЗИ часто выявляют утолщение перикарда и плевроперикардиальные спайки.
В лёгких развивается пневмосклероз, в первую очередь в базальных отделах. При инструментальном исследовании выявляют утолщение плевры.
Поражение почек у детей обычно выявляют в поздние сроки. Симптоматика, как правило, скудная, в виде минимальной протеинурии или минимального мочевого синдрома. Иногда отмечают нефритоподобные проявления, сопровождающиеся нарушением функций почек и повышением АД. У детей редко развивается истинная склеродермическая почка, обусловленная поражением сосудов с множественными кортикальными некрозами, клинически проявляющаяся быстрым нарастанием протеинурии, повышением АД, азотемией и олигурией.
Поражения ЖКТ – симптом склеродермии
Для нее очень характерно поражение ЖКТ. Классический признак – гипотония пищевода с расширением его в верхних отделах и сужением в нижней трети. При поражении пищевода нарушается глотание, больной запивает относительно сухую пищу водой, появляется отрыжка. Нарушение моторики подтверждает задержка пассажа бариевой взвеси, выявляемая при рентгенологическом исследовании. В отдельных случаях формируются стриктуры и укорочение пищевода, фиброзирование кардиального сфинктера с нарушением прохождения пищевого комка Из-за поражения слизистых оболочек нарушаются переваривание пищи в желудке и всасывание её в кишечнике. При поражении кишечника у больных склеродермией обычно отмечают ослабление перистальтики, характерны упорные запоры.
Диагностика системной склеродермии
Лабораторные изменения неспецифичны. В периферической крови отмечаются нормальное количество лейкоцитов или умеренный нейтрофильный лейкоцитоз, нередко эозинофилия до 8 – 15%, умеренная гипохромная анемия, некоторое повышение СОЭ (18 – 30 мм/ч). Имеется тенденция к гиперпротеинемии и гипергаммаглобулинемии с появлением гру-бодисперсных белков типа ревматоидного фактора. На высоте активности процесса у некоторых больных можно отметить незначительное увеличение уровня иммуноглобулинов М и G, появление антинуклеарного фактора в низких титрах и антител к ДНК, иногда LE-клеток.
Течение характеризуется полиморфизмом клинических проявлений и неуклонным прогрессированием с развитием тяжелых поражений опорно-двигательного аппарата на 1-2-м году болезни. Чаще процесс протекает хронически, но возможно и острое течение. Последнее отличается быстрой генерализацией патологического процесса, увеличением СОЭ, иммунологическими сдвигами и возможным летальным исходом в первые 1,5-3 года от начала болезни. Характер клинических проявлений склеродермии и выраженность сдвигов лабораторных показателей определяют степень активности болезни, которая может быть высокой (чаще при остром и подостром течении), умеренной или низкой. Последняя обычно отмечается при хроническом течении ССД или как результат терапии.
Среди лабораторных показателей отмечают увеличение СОЭ, серомукоида, повышение концентрации Ig (особенно IgG), титров антинуклеарных AT и ревматоидного фактора, реже – AT к ДНК. Диагностическое значение имеет обнаружение у больных специфических аутоантител.
- AT Scl70 (AT к топоизомеразе I) обнаруживают у 2040% больных различными формами ССД.
- AT к центромере обнаруживают преимущественно у больных ССД с CRESTсиндромом, но эти же AT можно выявить у больных с первичным бил парным циррозом, хроническим гепатитом, первичной лёгочной гипертензией.
Как ставится диагноз склеродермии?
Основные диагностические критерии включают синдром Рейно, склеродермическое поражение кожи, остеолиз ногтевых фаланг пальцев, остеопороз и кальционоз (синдром Тибьержа – Вейссенбаха), суставно-мышечный синдром с контрактурами, а также базальный пневмосклероз, крупноочаговый кардиосклероз, склеродермическое поражение органов пищеварения, в первую очередь пищевода, истинную склеродермическую почку.
В ряде случаев рекомендуется прибегать к морфологическому исследованию биоптатов кожи, мышц, почек. Наряду с особенностями течения диагноз должен отражать стадию развития болезни: начальную (I), наиболее перспективную в плане терапии, развернутых проявлений (II) и терминальную (III), при которой имеются далеко зашедшие фиброзно-склеротические изменения в органах и тканях.
Склеродермию следует дифференцировать от склеремы Бушке и фенилкетонурии. В первом случае характерна этапность появления индуративных изменений, захватывающих сначала лицо, затем плечевой пояс и туловище, при этом кисти и стопы остаются нетронутыми (в противоположность ССД), отсутствуют фиброз и атрофия мягких тканей, трофические расстройства и нарушения пигментообразующих функций кожи, суставные и вазоспастические явления.
Поражение висцеральных органов протекает благоприятно и по мере уменьшения кожной индурации исчезает. Для фенилкетонурии, сопровождающейся уплотнением кожи и мышц, характерно отставание больных в психическом и физическом развитии, а также повышение содержания фенилаланила в крови и обнаружение его в моче.
Очень важна для терапии и прогноза дифференциальная диагностика между очаговой (ограниченной только изменениями кожи) и системной формами склеродермии. В настоящее время показана их патогенетическая близость с возможной однотипностью иммунологических сдвигов.
Тщательный поиск ранних проявлений генерализации процесса должен проводиться с использованием лабораторно-инструментальных радиоизотопных, рентгенологических, эхографических и других методов исследования у каждого больного с очаговой формой заболевания.
Ддифференциальная диагностика склеродермии
Для установления диагноза ССД применяют следующие критерии (табл.).
Таблица. Диагностические критерии склеродермии
 26-07-2019
26-07-2019 0 Просмотров
0 Просмотров 0 комментариев
0 комментариев 0 Рейтинг
0 Рейтинг