Сыпь. Инфекционные заболевания у детей.
Сыпь! С температурой или без, мелкая и крупная, зудящая и не очень, "пузырьками"; или "бляшками" — она всегда одинаково пугает родителей, ведь найти причину "высыпаний" порой бывает непросто. Неожиданно покрывшийся красными пятнами ребенок и сам напоминает ожившего монстра, и жизнь родителей превращает в фильм ужасов. Бояться не надо, надо лечиться!

Ветрянка, или ветряная оспа
Возбудитель: вирусварицелла-зостер (Varicella-Zoster virus, VZV).
Способ передачи: воздушно-капельный. Передается от больного человека здоровому при разговоре, кашле, чихании.
Иммунитет к ветрянке: пожизненный. Вырабатывается либо в результате болезни, либо после вакцинации. У детей, чьи матери болели ветрянкой или были привиты от нее, иммунитет к ветряной оспе передается от матери внутриутробно и сохраняется первые месяцев жизни.
Инкубационный период: от 10 до 23 дней.
Заразный период: весь период сыпи +5 дней после последнего высыпания.
Проявления: красные точки появляются одновременно с подъемом температуры. Впрочем, иногда температура может оставаться нормальной или повышаться незначительно. Пятнышки очень быстро превращаются в одиночные пузырьки-везикулы, наполненные прозрачной желтоватой жидкостью. Вскоре они подсыхают и покрываются корочками. Отличительная особенность ветрянки — сыпь на голове под волосами и на слизистых (во рту на веке и т.д.). Очень часто эта сыпь чешется.
Лечение: ветряная оспа проходит самостоятельно, поэтому лечение может быть только симптоматическим: сбить температуру, обработать зудящую сыпь зеленкой (для того чтобы, расчесывая пузырьки, ребенок не занес туда дополнительную инфекцию), дать антигистаминный препарат, чтобы чесалось меньше. Купаться при ветрянке можно! Но при этом нельзя растирать пораженные места — вместо этого нужно аккуратно промакивать их полотенцем.
Важно: использовать зеленку или другие красители (фукорцин и т.д.) нужно и для того, чтобы не пропустить очередные высыпания, — ведь намазанными будут только старые пятнышки. Так же проще отследить и появление последнего очага сыпи.
Простой герпес
Возбудитель: вирус простого герпеса. Бывает двух типов: вирус простого герпеса I типа вызывает высыпания в области рта, II типа — в области половых органов и заднего прохода.
Способ передачи: воздушно-капельный и контактный (поцелуи, общие предметы обихода и т.д.).
Иммунитет: не вырабатывается, болезнь протекает с периодическими обострениями на фоне стресса или других инфекций (ОРВИ и т.д.).
Заразный период: все время высыпаний.
Проявления: за несколько дней до появления сыпи могут отмечаться зуд и болезненность кожи. Потом в этом месте появится группа тесно расположенных пузырьков. Температура поднимается крайне редко.
Лечение: специальные противовирусные мази, например с ацикловиром и т.д.
Важно: мазь использовать сразу после возникновения зуда и болезненности еще до появления пузырьков. В этом случае высыпания могут и вовсе не возникнуть.
Синдром "рука-нога-рот"
(от английского названия Hand-Foot-and-Mouth Disease, HFMD), или энтеровирусный везикулярный стоматит с экзантемой.
Способ передачи: фекально-оральный и воздушно-капельный. Вирус передается от человека к человеку при общении, разговоре, использовании общих предметов обихода (посуда, игрушки, постель и т.д.).
Иммунитет: после перенесенного заболевания — пожизненный.
Инкубационный период: от 2 дней до 3 недель, в среднем — около 7 дней. Заразный период: с начала заболевания.
Проявления: вначале повышается температура и начинается стоматит: высыпания на слизистой рта, боль при приеме пищи, обильное слюноотделение. Температура держится нередко на ее фоне отмечается понос, в некоторых случаях появляются насморк и кашель. На второй-третий день болезни появляется сыпь в виде одиночных пузырьков или небольших пятнышек. Название болезни идет от мест дислокации сыпи: она располагается на кистях, стопах и вокруг рта. Сыпь держится после чего бесследно исчезает.
Лечение: специфического лечения нет, используются симптоматические средства для снижения температуры и облегчения боли при стоматите. Заболевание проходит самостоятельно, осложнения возможны только в случае присоединения бактериальной или грибковой инфекции в полости рта.
Поставить диагноз энтеровирусного везикулярного стоматита нелегко, т.к. сыпь проявляется не сразу и очень часто ее расценивают как проявление аллергии.
Важно: несмотря на активное использование в лечении стоматита различных обезболивающих средств, первые несколько дней ребенку может быть очень больно есть. В таких случаях хорошо использовать максимально жидкую пищу (молоко, кисломолочные продукты, молочные коктейли, детское питание для малышей, супы и т.д.) и давать ее через соломинку. Обязательно следите за температурой пищи: она не должна быть ни холодной, ни слишком горячей — только теплой.
Розеола
(внезапная экзантема, шестая болезнь)
Возбудитель: еще один представитель славного семейства герпесвирусов — вирус герпеса типа.
Способ передачи: воздушно-капельный. Инфекция распространяется при разговорах, общении, чихании и т.д.
Иммунитет: после перенесенного заболевания — пожизненный. У детей до 4 месяцев есть иммунитет, полученный внутриутробно, от матери. Инкубационный период:
Заразный период: все время заболевания.
Проявления: внезапный подъем температуры и через дней ее самопроизвольное снижение. Одновременно с нормализацией температуры появляется розовая мелко- и среднепятнистая сыпь. Располагается она преимущественно на туловище и, как правило, не вызывает зуда. Проходит самостоятельно через 5 дней.
Лечение: только симптоматическая терапия — обильное питье, снижение температуры и т.д.
Заболевание проходит самостоятельно, осложнений практически нет.
Розеолу нередко называют псевдокраснухой, т.к. кожные проявления этих болезней очень похожи. Отличительной чертой розеолы является появление высыпаний после падения температуры.
Важно: как и в случае с энтеровирусным стоматитом, сыпь, появившуюся не в первый день болезни, часто расценивают как аллергическую, Иногда их действительно сложно отличить, но аллергическая сыпь, как правило, довольно сильно чешется, при розеоле же зуда быть не должно.
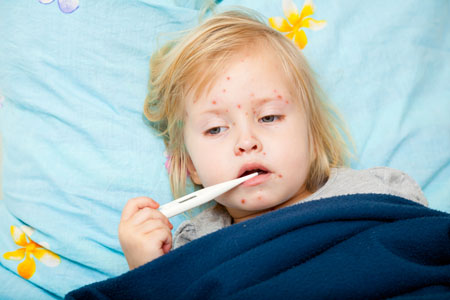
Краснуха
Возбудитель: вирус краснухи (Rubella virus)
Способ передачи: воздушно-капельный. Вирус передается при общении, кашле, разговоре.
Иммунитет: пожизненный. Вырабатывается либо после болезни, либо после вакцинации. Детям, чьи матери болели краснухой или были привиты от нее, иммунитет к краснухе передается внутриутробно и сохраняется первые месяцев жизни.
Инкубационный период: от 11 до 24 дней.
Заразный период: с дня от заражения и до полного исчезновения сыпи + еще 4 дня.
Проявления: повышается температура. На лице, конечностях, туловище появляется мелкая, бледно-розовая, не зудящая сыпь, и одновременно с этим увеличиваются заднешейные лимфоузлы. Температура держится не больше а сыпь проходит на 2-7-й день от возникновения.
Лечение: только симптоматическая терапия: обильное питье, при необходимости снижение температуры и т.д. Дети переносят болезнь легко, а вот у взрослых часто бывают осложнения. Краснуха особенно опасна в первом триместре беременности: вирус проникает через плаценту и вызывает у ребенка врожденную краснуху, в результате которой у новорожденного могут быть глухота, катаракта или порок сердца. Поэтому всем, особенно девочкам, настоятельно рекомендуется проводить курс вакцинации от этого заболевания.
Возбудитель: вирус кори (Polinosa morbillarum)
Способ передачи: воздушно-капельный. Необычайно заразный и очень летучий вирус кори может не только передаваться при непосредственном общении с больным человеком, но и, например, распространяться по вентиляционным трубам, заражая людей в соседних квартирах.
Иммунитет: пожизненный. Вырабатывается либо после болезни, либо после вакцинации. Детям, чьи матери болели корью или были привиты от нее, иммунитет к кори передается внутриутробно и сохраняется первые месяцев жизни.
Заразный период: С двух последних дней инкубационного периода до дня высыпаний/
Проявления: повышение температуры, кашель, осиплость голоса, конъюнктивит. На 3-5-й день болезни появляются яркие, крупные иногда сливающиеся пятна на лице, при этом температура сохраняется. На день сыпь появляется на туловище, на на конечностях. Примерно на четвертые сутки от момента возникновения высыпания начинают угасать в таком же порядке, как и появились.
Лечение: симптоматическая терапия: обильное питье, затемненная комната (т.к. конъюнктивит сопровождается светобоязнью), жаропонижающие. Детям до 6 лет назначают антибиотики для предотвращения присоединения бактериальной инфекции. Благодаря вакцинации корь стала сейчас довольно редким заболеванием.
Инфекционная эритерма, или пятая болезнь
Возбудитель: парвовирус В19
Способ передачи: воздушно-капельный. Чаще всего инфекция встречается у детей в организованных детских коллективах — яслях, детских садах и школах.
Иммунитет: после перенесенного заболевания — пожизненный.
Заразный период: инкубационный период + весь период болезни.
Проявления: все начинается как обычное ОРВИ. В течение дней ребенок ощущает некоторое недомогание (болит горло, небольшой насморк, головная боль), но стоит ему "поправиться", как на фоне полного здоровья, без всякого повышения температуры, появляется красная, сливающаяся сыпь на щеках, больше всего напоминающая след от пощечины. Одновременно с этим или через несколько дней возникают высыпания на туловище и конечностях, которые образуют "гирлянды" на коже, но при этом не чешутся. Красный цвет сыпи быстро сменяется синевато-красным. На протяжении последующих двух-трех недель держится невысокая температура, а сыпь то появляется, то исчезает, в зависимости от физических нагрузок, температуры воздуха, контакта с водой и т.д.
Лечение: специфического лечения нет, только симптоматическая терапия. Заболевание проходит самостоятельно, осложнения бывают крайне редко.
Скарлатина
Возбудитель: бета-гемолитический стрептококк группы А.
Способ передачи: воздушно-капельный. Возбудитель передается при разговоре, кашле, использовании общих предметов обихода (посуда, игрушки и т.д.).
Иммунитет: после перенесенного заболевания — пожизненный.
Заразный период: первые несколько дней заболевания.
Проявления: болезнь начинается так же, как и обычная ангина (боль в горле, температура). Характерные для скарлатины высыпания появляются на 1-3-й день от начала заболевания. Сыпь мелкая, ярко-розовая, располагается в основном на щеках, в паху и по бокам туловища и через дней проходит. Носогубный треугольник остается бледным и свободным от сыпи — это отличительный признак скарлатины. После исчезновения сыпи на ладонях и стопах начинает активно шелушиться кожа.
Лечение: только антибиотиками широкого спектра действия. Очень важно начать лечение как можно раньше, т.к. скарлатина может спровоцировать развитие таких аутоиммунных заболеваний, как ревматизм, гломерулонефрит, аутоиммунное поражение головного мозга.
Иногда болезнь протекает в стертой форме, без выраженного повышения температуры, воспалений в горле и сыпи. В таких случаях родители замечают только внезапно начавшееся шелушение на ладонях. Если это произошло — надо обязательно консультироваться с врачом.
Важно: так как скарлатина может провоцировать развитие серьезных аутоиммунных заболеваний, то для ранней диагностики возможных осложнений врачи рекомендуют делать анализы крови и мочи. В первый раз их сдают во время болезни, а потом повторяют через две недели после выздоровления, Тогда же рекомендуется сделать и электрокардиограмму.
Суламифь Вольфсон, врач-педиатр,
сотрудник Клиники питания НИИ питания РАМН
Давайте вместе «вооружаться» знаниями, чтобы вовремя распознать шесть опасных детских инфекций и обратиться к врачу.
Наступила осень… Начинается сезон простуд и острых вирусных инфекций, для которых «визитной карточкой» является повышенная температура тела, боль в горле, кашель и насморк. Подробнее о симптомах ОРВИ, гриппа и простуды читайте в нашей статье.
Однако существуют куда более серьезные инфекции, маскирующее свое начало под такие «пустяковые» симптомы. Причем некоторые довольно опасны, поэтому против них проводится вакцинация согласно календарю прививок.
Итак, давайте вместе «вооружаться» определенными знаниями, чтобы вовремя их распознать и обратиться к врачу.
Острый тонзиллит
Инфекционное заболевание, которое в повседневной жизни мы называем «ангиной». При этом недуге наиболее часто поражаются небные миндалины — скопление лимфоидной ткани в области глотки.
Острый тонзиллит у детей встречается часто, отдавая «пальму первенства» лишь ОРВИ. «Любимые» периоды года ангины — осень-зима.

Кто «виновник»?
Заболевание в основном вызывается стрептококками группы А и стафилококками, реже — другими бактериями.
Наиболее часто источник инфекции — больной взрослый человек либо ребенок, выделяющий в окружающую среду бактерии во время разговора, чихания и дыхания. Здоровый малыш заболевает при вдыхании зараженного воздуха либо совместном использовании загрязненных предметов (например, игрушек или столовых приборов).
Несколько реже ангина развивается при переохлаждении, которое понижает активность иммунной системы — «стража» нашего организма. То есть фактически в этом случае ангина развивается из-за простуды. В результате «просыпаются» бактерии, коих всегда много в верхних дыхательных путях, полости носа или рта — самых «грязных» местах нашего организма.
Как проявляется?
Заболевание начинается остро: у ребенка повышается температура тела, он жалуется на боли в горле и при глотании, ломоту в суставах. Кроха помладше не умеет говорить, поэтому капризничает и плохо кушает. Такие признаки напоминают начало ОРВИ, поэтому могут легко ввести вас в заблуждение.
Между тем как чувствует себя малыш при ангине, зависит от тяжести течения болезни.
При катаральной ангине миндалины покрасневшие и увеличены в размерах, а самочувствие ребенка нарушается умеренно.
Однако если малыш вовремя не получает лечение, то спустя день-два от начала болезни развивается гнойная ангина: на миндалинах появляется белый налет либо они покрываются белыми точками.
При этом состояние ребенка резко ухудшается: боль в горле усиливается, малыш нередко вообще отказывается от еды и становится вялым. Однако основной признак, который настораживает — повышение температуры тела до высоких цифр (39-40°С), которая трудно поддается воздействию жаропонижающих свечей, таблеток или сиропов.
В чем опасность?
Наиболее часто к развитию осложнений при ангине приводит гемолитический стрептококк группы А.
Что происходит? Вроде бы болезнь миновала, но на самом деле затаилась на некоторое время. Спустя одну-три недели после выздоровления ребенок вновь заболевает. При этом в «бой» вступает иммунная система, которая разрушает собственные клетки организма — аутоагрессия. Наиболее «любимые» органы — сердце, почки и суставы.
При поражении сердца и суставов у малыша вновь повышается температура тела, он жалуется на боли в суставах и области сердца — признаки ревматизма или ревматической атаки. Причем ревматизм со временем приводит к формированию пороков сердца и изменению (деформации) суставов.
При поражении почек наиболее часто развивается гломерулонефрит: в процесс вовлекаются нефроны почек, в которых фильтруется и образуется моча. При этом у ребенка повышается температура тела, возникают отеки и боли в области поясницы, нередко появляется кровь в моче (приобретает цвет «мясных помоев»). Заболевание может приводить к развитию острой или хронической почечной недостаточности.
Ротавирусная инфекция или болезнь «грязных рук»
Наиболее часто болеют дети до пяти-шести лет с ноября по апрель месяц, но болезнь встречается и в другие периоды года.

Кто «виновник»?
Заболевание вызывают ротавирусы, передающиеся здоровому малышу от больного (взрослого или ребенка) либо носителя без признаков болезни.
В организм ребенка вирусы попадают через немытые детские ладошки (например, после игры с загрязненными игрушками), при употреблении зараженной пищи или воды.
Как проявляется?
В начале возникают типичные симптомы ОРВИ или простуды: у ребенка повышается температура тела до высоких цифр, он покашливает и сопит носом, жалуется на боль в горле.
Вскоре появляются признаки поражения желудка и кишечника: рвота и понос, пониженный аппетит и боли в животе. При этом жидкий стул имеет особенности: он желтого цвета, обильный пенистый и водянистый, в нем отсутствуют примеси в виде крови и слизи.
В чем опасность?
Обильный жидкий стул и рвота приводят к быстрому обезвоживанию ребенка. Больше всех рискуют маленькие пациенты (особенно груднички), у которых в силу незрелости компенсаторных механизмов организма стремительно происходит потеря жидкости.
При легком обезвоживании ребенок постоянно просит пить, кожа у него становится бледной и сухой на ощупь.
При выраженном обезвоживании к имеющимся симптомам добавляются новые проявления: у малыша хрипнет голос и уменьшается количество выделенной мочи.
Подробнее о признаках ротавирусной инфекции и способах помощи ребенку дома читайте в нашей статье.
Скарлатина
Острое инфекционное заболевание, которым чаще болеют дети до 2-10 лет.
Кто «виновник»?
Заболевание вызывается микробом: гемолитическим стрептококком группы А.
Источник инфекции — клинически здоровый либо больной человек (взрослый или ребенок), который особенно заразен в первые дни болезни.
В окружающую среду стрептококк выделяется при разговоре, чихании либо кашле.
Малыш подхватывает микроб несколькими способами:
* Вдыхая зараженный воздух
* Употребляя продукты питания или воду, в которых находится стрептококк
* Используя зараженную посуду, предметы либо игрушки
* Редко — через ссадины или порезы на коже
Как проявляется?
Первыми возникают признаки, которые с одной стороны напоминают начало гриппа, с другой — ангины:
* Резко повышается температура тела 39-39,5°С
* Ребенок жалуется головную боль, плохое самочувствие и сильную боль в голе при глотании.
Однако к концу первого или началу второго дня болезни на покрасневшей коже ребенка появляется сыпь в виде мелких красных точек. Она немного зудит и возвышается над уровнем кожи.
В начале сыпь располагается на коже лица, шеи и верхней части туловища, а затем обычно за несколько часов покрывает все тело ребенка. Имеются и «любимые» места сыпи: она сгущается на боковых поверхностях туловища, низу живота и кожных складках (в паху, подмышками, локтевых и коленных сгибах).
Характерен внешний вид ребенка: на фоне ярко-красных щечек имеется бледность кожи вокруг рта (носогубный треугольник).
В полости рта ребенка видна ярко-красная слизистая оболочка миндалин, язычка и дужек («пылающий зев») — отличительный и постоянный признак скарлатины. Однако на миндалинах иногда появляются и белые налеты — развивается гнойная ангина, которая протекает тяжело.
При стертом течении скарлатины температура тела повышается до невысоких цифр (37,5-38°С), а состояние ребенка нарушается незначительно. При этом сыпь на коже необильная и невыраженная.
В чем опасность?
Развиваются многочисленные осложнения, но мы поговорим о тех, которые наиболее часто встречаются.
В раннем периоде — на 3-4 день болезни
Возможно распространение микробов по организму с током крови или лимфы. В результате образуются гнойные очаги в других органах — например, пневмонии, синуситов (воспаление пазух носа), отита (воспаление уха).
Токсины стрептококков вызывают обратимое токсическое поражение сердца.
В позднем периоде — спустя 2-3 недели после выздоровления
Возникают наиболее опасные осложнения, связанные с аллергической реакцией организма на стрептококк. В результате клетки иммунной системы атакуют и повреждают собственные ткани.
Наиболее часто встречается ревматизм, поражающий суставы и сердце. Проявляется повышением температуры тела, болями в суставах и области сердца.
Повреждаются клапаны сердца, приводя к тому, что их ткань становится хрупкой и разрывается.
Воспаление мелких суставов проявляется припухлостью и болезненностью.
При поражении почек развивается гломерулонефрит. Вновь у ребенка повышается температура тела до высоких цифр, появляются боли в области поясницы и отеки, в моче может присутствовать кровь.
Коклюш
Инфекционное заболевание, которым наиболее часто болеют дошкольники и дети младшего возраста.
.jpg)
Кто «виновник»?
Заболевание вызывается микробом: коклюшной палочкой.
Заражение происходит при близком контакте здорового ребенка с больным. Тогда как на расстоянии двух-трех метров от источника инфекции риск заражения небольшой, поскольку микроб быстро погибает во внешней среде.
Больной наиболее заразен с 1-го по 25-ый день болезни.
Как проявляется?
В первые три-четыре дня заболевания симптомы напоминают начало ОРВИ или легкой простуды:
* Температура тела повышается до 37-37,5°С, а то и вовсе остается нормальной.
* Появляется сухой и частый кашель, небольшая заложенность носа и насморк.
При этом самочувствие ребенка практически не нарушается, поэтому он нередко продолжает посещать садик или школу. Между тем это весьма печально, ибо именно в этот период ребенок очень заразен.
Однако кашель постепенно усиливается, а к третьей неделе болезни он становится приступообразным. Причем кашель при коклюше настолько специфичен, что один раз услышав его, уже не перепутаешь с другим.
Приступ начинается с глубокого свистящего вдоха. Затем идут несколько судорожных кашлевых толчков, следующих друг за другом без остановки на протяжении одного выдоха. Во время приступа кожа на лице ребенка краснеет или синеет, а сам приступ может закончиться рвотой или отхождением слизи.
Особенность у грудничков: нередко отсутствуют типичные приступы, а вместо них могут возникать кратковременные остановки дыхания.
Количество и тяжесть приступов кашля зависит от течения заболевания, иногда достигая до 30-40 раз в сутки, нередко учащаясь в ночные часы. Между приступами состояние ребенка обычно не нарушается.
В чем опасность?
Во время приступа возникает спазм голосовой щели. В результате ребенок не делает полноценный вдох, что может привести к кратковременной остановке дыхания.
Сильные кашлевые толчки могут вызвать кровоизлияние в головной мозг, разрыв барабанных перепонок или пневмоторакс (наличие воздуха между грудной стенкой и легким).
Кроме того, часто развиваются осложнения из-за присоединения другой бактериальной инфекции — например, пневмония, бронхит, отит.
Полиомиелит
Грозное и заразное инфекционное заболевание, которому наиболее подвержены дети до пяти-семи лет.
Кто «виновник»?
Заболевание вызывается вирусом полиомиелита.
Источник инфекции — больной с явными или стертыми симптомами болезни, выделяющий с калом вирусы во внешнюю среду. Причем выделение вируса сохраняется даже после выздоровления в течение нескольких месяцев.
Ребенок подхватывает вирус при употреблении зараженной пищи, воды либо через грязные немытые ладошки.
Как проявляется?
В начале у ребенка повышается температура тела, он жалуется на усталость и головную боль, сонливость, боль в горле. Нередко нарушается стул и появляется рвота. Кто же подумает о полиомиелите? Разумеется, начинается лечение ОРВИ или простуды.
Однако наряду с этими симптомами у малыша появляются боли в конечностях, дрожание и подергивание мышц. К сожалению, даже такие жалобы ребенка не всегда настораживают доктора. Поскольку на настоящий момент полиомиелит считается практически исчезнувшей в мире болезнью, а врачей, которые видели ее проявления, немного.
Спустя 3-5 дней у ребенка температура тела нормализуется, боли в мышцах утихают, но появляются параличи (снижение силы мышц) и парезы (отсутствие произвольных движений) конечностей.
Однако согласно статистике из 200 заболевших детей лишь у одного ребенка развивается паралитическая форма полиомиелита. Получается, что остальные 199 не выявленных детей, к сожалению, нередко продолжают посещать детский садик или школу, заражая других.
В чем опасность?
Вирус приводит к необратимым изменениям в центральной нервной системе. В результате развиваются параличи мышц конечностей, лица, дыхательных мышц и других. Однако восстановить полностью утраченные функции не удается.
Более того, по статистике 5-10% больных, у которых развилась паралитическая форма болезни, умирают от паралича дыхательных мышц.
Историческая справка
Франклин Делано Рузвельт перенес полиомиелит в возрасте 39 лет (1921 году) и остался прикованным к инвалидной коляске. Однако он не сломился под натиском болезни: в 1932 году (11 лет спустя) стал 32 президентом США.
Вернемся к действительности: в мае 2015 года зарегистрирован случай полиомиелита в Иркутской области у 9 месячной девочки и выявлено 4 носителя. Болезнь пришла из Таджикистана.
Итак, стоит ли испытывать судьбу? Разумеется, — нет. Прививаете свое дитятко вовремя согласно календарю прививок.
Менингококковая инфекция
Дети болеют в 25 раз чаще взрослых. Имеется сезонность болезни: конец зимы или начало весны.
Кто «виновник»?
К болезни приводит микроорганизм — менингококк, который передается от больного или здорового носителя во время разговора, чихания или кашля.
Для того чтобы заразиться необходимо находится на расстоянии 50 см от источника инфекции. За пределами этих границ вероятность подхватить микроб минимальна, поскольку он быстро погибает в окружающей среде.
Менингококк поражает оболочки спинного или головного мозга (менингит), либо микроб распространяется с током крови по всему организму (менингококковый сепсис). В 2/3 случаев обе формы сочетаются.
Как проявляется?
На фоне полного здоровья либо насморка (менингококкового назофарингита) у ребенка резко повышается температура тела до высоких цифр (39-40°С) и появляется выраженный озноб. Возникает и нарастает настолько сильная головная боль, что малыш может даже кричать. Кроме того, имеется рвота «фонтаном» без тошноты, не приносящая облегчения и не связанная с приемом пищи.
У детей до года с первых часов болезни рвота нередко сочетается с поносом, возможны судороги и потеря сознания.
Такие симптомы напоминают начало тяжелой формы гриппа. Однако спустя несколько часов на коже малыша появляется мелкая сыпь — кровоизлияния, которые не исчезают при надавливании. «Любимые» места сыпи — ноги, ягодицы и нижняя половина туловища.
Далее сыпь стремительно распространяется (в течение нескольких часов) и сливается между собой, приобретая звездчатую и неправильную форму.
К сожалению, многие мамы полагают, что в начале болезни мелкая сыпь — следствие лихорадки. Поэтому вовремя не обращаются к врачу, упуская драгоценное время. Между тем при менингококковой инфекции счет идет не на часы, а на минуты.
В чем опасность?
Микроб вырабатывает токсин, который повреждает мелкие сосуды и понижает свертываемость крови. В результате нарушается снабжение тканей кровью, а также развиваются кровоизлияния в кожу и внутренние органы.
Кроме того, возникает отек головного мозга, а из-за тяжелого течения болезни возможен смертельный исход (в 10-14% всех случаев).
Отдаленные последствия: снижение памяти и концентрации внимания, глухота, постоянные головные боли, параличи (отсутствие движения в определенном участке тела).
Как видите, нередко эти шесть инфекций становится причиной серьезных проблем со здоровьем ребенка, а иногда приводят к инвалидности. Поэтому лучше обратитесь к врачу, чтобы ребенок получил лечение своевременно. Даже если тревога окажется ложной, то внеочередной осмотр врача малышу не навредит. Уж лучше перестраховаться, чем потом бороться с осложнениями.
Автор: Корецкая Валентина Петровна, педиатр,
Крапивница у детей самый частый распространённый недуг, поражающий кожный покров. По медицинским статистическим данным встречается почти у каждого ребенка, чаще всего до трёхлетнего возраста. Детская крапивница имеет взаимосвязь с иммунитетом, который до шестилетнего возраста постепенно устанавливается и укрепляется. Крапивница может сопровождать инфекционные заболевания, ОРВИ.
В комплексе терапевтических мер крапивница у детей легко лечится, однако родители должны знать заранее патогенез и особенности этой болезни.
Лечение крапивницы у детей должно проходить под наблюдением и рекомендацией медицинского специалиста, так, как исключает к приёму многие лекарственные препараты неприемлемые детскому организму. Например, гормональные средства. Самолечение ребёнка категорически не допустимо, особенно у детей до года!
Признаки заболевания
 Как выглядит крапивница на руках? Симптомы крапивницы у детей легко могут определить даже родители. Рассмотрим, как выглядит крапивница у детей: на коже выступает розоватая мелкая сыпь, либо проявляется ярко красными волдырями на теле, разнообразными по форме. Самые частые места поражения у ребёнка на лице, около глаз, шее, руках, бёдрах, попе, в паху, складках кожи, местах трения с одеждой. Мелкая, зудящая сыпь вызывает сильный зуд, приводящий к неконтролируемым расчесам, отёку и слиянию пузырей. При надавливании выступают белесые выпуклые вкрапления. Сыпь на коже – ответ организма на некий аллерген. В результате действия которого образовываются отёки и волдыри, заполненные жидким содержимым. Крапивница у ребёнка имеет особенность – высыпания на коже быстро появляются и быстро исчезают. Сыпь спадает через несколько часов, изредка держится сутки, затем пропадает без следа и выступает на коже в абсолютно других частях тела. При крапивнице иногда может повышаться температура тела.
Как выглядит крапивница на руках? Симптомы крапивницы у детей легко могут определить даже родители. Рассмотрим, как выглядит крапивница у детей: на коже выступает розоватая мелкая сыпь, либо проявляется ярко красными волдырями на теле, разнообразными по форме. Самые частые места поражения у ребёнка на лице, около глаз, шее, руках, бёдрах, попе, в паху, складках кожи, местах трения с одеждой. Мелкая, зудящая сыпь вызывает сильный зуд, приводящий к неконтролируемым расчесам, отёку и слиянию пузырей. При надавливании выступают белесые выпуклые вкрапления. Сыпь на коже – ответ организма на некий аллерген. В результате действия которого образовываются отёки и волдыри, заполненные жидким содержимым. Крапивница у ребёнка имеет особенность – высыпания на коже быстро появляются и быстро исчезают. Сыпь спадает через несколько часов, изредка держится сутки, затем пропадает без следа и выступает на коже в абсолютно других частях тела. При крапивнице иногда может повышаться температура тела.
Причины
Если диагностирована крапивница у ребёнка очень важно выявить, что вызвало реакцию организма, определить причины и возбудитель болезни. Если причину не устранить — от продолжения контакта с аллергеном состояние ребёнка может ухудшаться, вплоть до образования отёка Квинке. Эта болезнь не так безобидна, как кажется, она очень опасна.
Крапивница у детей на теле чаще всего возникает под воздействием следующих причин:
- Употребление неподходящих организму пищевых продуктов-раздражителей: молока, яиц, различных копчёностей, морепродуктов, орехов, меда, моркови, клубники, дыни, цитрусовых, яблок, шоколада, так же различных пищевых добавок.
- Инфекционные болезни, вызванные болезнетворными вирусными и бактериальными агентами, ОРВИ, также паразитарные заболевания.
- Лечение лекарственными средствами: антибиотиками, анальгетиками, нестероидными противовоспалительными препаратами, ингибиторами АПФ, витаминами и т.д.
- Влияние воздушных примесей: пыли, цветочной пыльцы, пуха, шерсти животных и многих других.
- Высыпания на попе, паху, бёдрах вследствие длительного контакта с памперсом у детей до года.
- Тепловая крапивница на теле — реакция от температурного режима. Мелкая зудящая сыпь после принятия горячей ванны, душа или физических нагрузок — образовывается тепловая крапивница. Тепловая крапивница встречается у 5-10 % молодого населения.
- Под воздействием физических раздражителей: тепла, холода, солнца, воды, при потливости, трения кожи с одеждой и т.д.
- Реакция от укусов насекомых, морских медуз
- Влияние парфюмерных и косметических средств, красителей, стиральных порошков, бытовой химии.
- На нервной почве: стресс, испуг, переутомление.
Разновидности
Патогенез заболевания, в зависимости от возбудителя, длительности делит болезнь на виды. Диагностируется острая или хроническая форма, а также болезнь может быть иммунной, не иммунной и идиопатической.
Основные виды крапивницы:
- Патогенез острой формы заболевания: острая крапивница у детей возникает резко, в течение двух часов после контакта с раздражителем. Может подниматься температура тела. В этом случае определить причину и устранить её не сложно. При этом признаки заболевания будут повторяться при дальнейшем контакте с аллергеном.
Продолжительность течения при острой форме не более двух суток. Болезнь этой стадии легко вылечить. Часто сопровождает при ОРВИ, как реакция медикаментозного лечения. Острого течения может быть и тепловая реакция.
- Патогенез развития хронической крапивницы: если процесс высыпаний длится несколько недель — форма болезни уже хроническая. Крапивница у детей хронической формы также излечивается с успехом, а в половине случаев исчезает сама через полгода. Однако встречаются случаи, при которых крапивница у ребёнка имеет форму устойчивости к терапевтическому воздействию и поэтому может иметь многолетние проявления. Температура тела при этом не поднимается. Такой вид болезни встречается редко, и рекомендуется обязательное наблюдение и консультация медицинских специалистов.
- Детская крапивница по характеру течения заболевания делится на формы: лёгкая, среднетяжёлая, тяжёлая.
Лёгкая форма – общее состояние малыша удовлетворительное. Типичные признаки, но выражены не ярко: слабое проявление зуда, не выраженная интоксикация, отсутствие отёков на лице, шее. Например, высыпания у малыша на попе, паху, бёдрах после долгого хождения в памперсе. Крапивница у ребёнка лёгкой формы сохраняет сыпь в одном месте не дольше суток, после чего пропадают.
- Форма средней тяжести – заметное ухудшение общего состояния больного. Интоксикация ярко выражена, отёки на лице, иногда присутствие лихорадки, резкого проявления отека Квинке в некоторых частях тела, за короткое время охватывающий всё тело. Сначала отёк появляется на лице: веках, губах, около глаз, затем расползается дальше по телу – на шее, руках, меняя внешность до неузнаваемости. Отёк гортани вызывает дыхательные нарушения. Крапивница у детей среднетяжёлой формы может вызывать поражения желудочно-кишечного тракта.
Отёк гортани и детская крапивница очень опасное сочетание.
- Детская крапивница тяжелой стадии имеет все указанные признаки выше, симптоматика более сильная — также возникает отёк на лице, веках, около глаз растекающийся по всему телу. Эта форма очень опасна.
- Холинергическая крапивница у детей – редкая разновидность. Это аллергическая реакция на ацетилхолин, находящийся у каждого человека в организме. Повышенное его содержание, реакция организма – мелкая зудящая сыпь, в виде маленьких красноватых папул, расчёсы, дискомфортные ощущения. Холинергическая крапивница отличается других форм основными причинами возникновения – повышение температуры, расстройства на нервной почве, острая пища, возбудитель-аллерген – ацетилхолин (обычно выделяющийся на нервной почве). Этот вид крапивницы единственным является аутоиммунным заболеванием. Холинергическая крапивница часто проявляется на груди, шее, иногда на лице, руках.
Диагностика
Крапивница у детей легко диагностируется, и как правило её причину выявить не составляет труда. Медицинскому специалисту необходимо сообщить, когда и где появилась зудящая мелкая сыпь. Чтобы подтвердить диагноз проводится кожная проба, проводится тщательный осмотр. При ОРВИ и других сопутствующих инфекционных заболеваниях, паразитарных проводят лабораторное исследование крови и других биологических выделений.
Лечение
 Как вылечить крапивницу в домашних условиях? Лечение крапивницы у детей проводят под наблюдением врача несколькими этапами:
Как вылечить крапивницу в домашних условиях? Лечение крапивницы у детей проводят под наблюдением врача несколькими этапами:
- Находят, устраняют аллерген-раздражитель.
- При ОРВИ и других инфекционных болезнях полезно обильное питьё.
- Проводят интоксикационную очистку организма.
- Медикаментозная терапия.
- Подбор, соблюдение сбалансированной диеты.
Изначально необходимо найти провокатор болезни, по какой причине возникла крапивница у ребёнка и устранить все причины.
Если виновник проявления крапивницы пищевая реакция – нужно быстро эвакуировать из организма ребёнка аллерген-раздражитель: давать для питья много жидкости, использовать слабительные средства.
Проведение очистительной клизмы максимально. Крапивница, сопровождающая ОРВИ у ребёнка, требует тщательного пересмотра медикаментозных препаратов.
Лекарственные средства
Самые эффективные в лечении антигистаминные средства, облегчающие острую форму болезни — снимают проявления зуда, высыпаний. Применяются различными лекарственными формами – инъекционно или орально (таблетки, капсулы). Принимать лучше вечером, особенно если ребёнок на нервной почве не может заснуть, так как антигистаминным средствам характерно вызывать сонливость. Также устранить причины зуда могут примочки и компрессы: столовая ложка уксуса и 250 гр. воды — прикладывать к высыпаниям.
Диета
Сохранить лечебный эффект и не дать аллергену вновь воздействовать поможет сбалансированное, индивидуально подобранное питание. Если виновник пищевой аллерген, необходимо исключить его из ежедневного рациона и стараться строго придерживаться диеты. У детей до года аллергеном может быть молоко.
В меню рекомендуется включение кефира, творога, тушеных, отварных овощей, гипоаллергенных фруктов. Исключить употребление: кондитерских изделий, яиц, молока, моркови, свеклы, красного перца, помидор, грибов, цитрусов, яблок, меда, орехов, копченых, жареных блюд, приправ, уменьшить количество соли, сахара. При соблюдении этой диеты необходимо постепенно, добавлять к рациону ребёнка новые продукты.
Если за неделю после приёма новых продуктов болезнь у ребёнка не появляется, можно попробовать добавить в меню отварные рыбу и мясо.
Не рекомендуется
- смазывать высыпания обычными косметическими средствами — можно усугубить раздражение кожи, спровоцировать причины осложнений;
- купать ребёнка в горячей ванной;
- позволять находиться на открытом солнце, если крапивница появилась летом – необходимо наносить солнцезащитный крем.
При любых проявлениях этой болезни необходимо уделить особое внимание, так как крапивница наряду с бронхиальной астмой очень опасна.
 26-07-2019
26-07-2019 0 Просмотров
0 Просмотров 0 комментариев
0 комментариев 0 Рейтинг
0 Рейтинг