Инфаркт миокарда (ИМ) представляет собой острую форму ишемической болезни сердца. Возникает вследствие внезапного нарушения кровоснабжения сердечной мышцы, из-за закупорки (тромбоза) атеросклеротической бляшкой одной из венечных артерий. Это приводит к некрозу (гибели) определенного количества клеток сердца. Изменения при таком заболевании можно увидеть на кардиограмме. Виды инфаркта: мелкоочаговый – охватывает менее половины толщины стенки; крупноочаговый – больше ½; трансмуральный – поражение проходит сквозь все слои миокарда.
Признаки патологии на пленке
Электрокардиография на сегодня − наиболее важный и доступный метод диагностики инфаркта миокарда. Делают исследование с помощью электрокардиографа − аппарата, который трансформирует сигналы, полученные от работающего сердца, и превращает их в кривую линию на пленке. Запись расшифровывает врач, сформировав предварительное заключение.
К общим диагностическим критериям ЭКГ при инфаркте миокарда относят:
- Отсутствие зубца R в тех отведениях, где расположилась область инфаркта.

- Появление патологического зубца Q. Таковым он считается, когда его высота больше одной четвертой амплитуды R, а ширина свыше 0,03 секунды.

- Подъем сегмента ST над зоной повреждения сердечной мышцы.
- Смещение ST ниже изолинии в отведениях, противоположных патологическому участку (дискордантные изменения). Рисунок к пунктам 3 и 4:

- Отрицательный зубец T над областью инфаркта.

Может ли ЭКГ не показать инфаркт
Есть ситуации, когда признаки ИМ на ЭКГ не очень убедительны или вовсе отсутствуют. Причем случается это не только в первые часы, а даже на протяжении суток с момента заболевания. Причина подобного явления − зоны миокарда (левый желудочек сзади и его высокие отделы спереди), которые не отображаются на рутинной ЭКГ в 12 отведениях. Поэтому картину, характерную для ИМ, получают только при снятии электрокардиограммы в дополнительных вариантах: по Небу, по Слапаку, по Клетену. Также для диагностики используют кардиовизор – прибор, определяющий скрытые патологические изменения в миокарде.
Определение стадии
Раньше выделяли четыре стадии ИМ:
В последних классификациях первая стадия носит название острого коронарного синдрома (ОКС).
| Стадия и ее длительность | ЭКГ-признаки |
|---|---|
| ОКС (2-4 часа) |
|
| Острая (1-2 недели, максимум 3) |
|
| Подострая (от 2 недель до 1,5-2 месяцев) |
|
| Рубцевания |
|
К свойствам первых трех стадий относятся реципрокные изменения – при сравнении, в отведениях, противоположных патологическому процессу, наблюдают обратные ему отклонения (элевация вместо депрессии, положительный Т взамен отрицательного).
Фото с расшифровкой

Рис. 1. Острый коронарный синдром.

Рис. 2. Острый коронарный синдром-2.

Рис 3. Острый инфаркт миокарда.

Рис. 4. Подострый инфаркт миокарда.

Рис. 5. Стадия рубцевания.
Как определить очаг инфаркта по ЭКГ
Каждое отведение отображает изменения от определенного участка сердечной мышцы. Для лучшего понимания, какая же локализация инфаркта миокарда по ЭКГ, рассмотрим соответствие области сердца и отведения:
- І – левый желудочек (ЛЖ) спереди и сбоку;
- ІІ – подтверждает І или ІІІ-отведение;
- ІІІ – диафрагмальная поверхность, сзади;
- aVL – боковая стенка ЛЖ;
- aVF – та же, что и ІІІ;
- V1, V2 – межжелудочковая перегородка;
- V3 – передняя стенка;
- V4 – верхушка;
- V5, V6 – ЛЖ сбоку;
- V7, V8, V9 – ЛЖ сзади.
Отведение по Небу:
- A – передняя стенка ЛЖ;
- I – нижнебоковая стенка;
- D – сбоку и сзади;
- V3R, V4R – правый желудочек (ПЖ).
| Локализация | Инфаркт на ЭКГ |
|---|---|
| Межжелудочковая перегородка (МЖП) спереди (перегородочный) | У V1 – V3:
|
| Верхушка сердца | У V4 и А по Небу:
|
| ЛЖ, передняя стенка |
|
| Переднебоковой |
|
| Высокие отделы переднебоковой стенки |
|
| Боковая стенка ЛЖ |
|
| Высоко расположенный ИМ боковой стенки слева |
|
| Нижняя стенка ЛЖ – заднедиафрагмальный (абдоминальный тип ИМ) |
|
| Заднебоковой (нижнебоковой) |
|
| ПЖ |
|
| Предсердия |
|
Часто встречается обширный инфаркт, при котором повреждение охватывает большие площади сердца. В таком случае проявления на ЭКГ несут в себе совокупность отклонений из определенных областей одновременно.
Стоит быть внимательным при обнаружении полной блокады левой ножки пучка Гиса, поскольку она скрывает патологические формы инфаркта.

Рис. 6. Переднеперегородочный ИМ.

Рис. 7. ИМ с переходом на верхушку сердца.

Рис. 8. ИМ передней стенки ЛЖ.

Рис. 9. Переднебоковой ИМ.

Рис. 10. Заднедиафрагмальный ИМ.

Рис. 11. Инфаркт ПЖ.
Выводы
Описанная болезнь − крайне серьезная и жизнеугрожающая патология. От ее своевременной диагностики и лечения зависит жизнь человека. Поэтому людям следует быть очень внимательными к своему здоровью и при появлении симптомов инфаркта миокарда обращаться за неотложной помощью. Обследование такого больного обязательно начинается с ЭКГ. При подозрении на скрытые формы снимают кардиограмму в дополнительных отведениях. Если у пациента, который ранее уже перенес инфаркт, клинические признаки такой патологии, то предполагают повторный эпизод болезни. Но часто на ЭКГ из-за рубца от ранее перенесенных атеротромбозов новых изменений можно и не увидеть. В подобных ситуациях применяют дополнительные методы исследования с определением маркеров ИМ в крови.
Для подготовки материала использовались следующие источники информации.
Приступ инфаркта – результат многолетней болезни сердца, сосудов, усугубленной постоянными стрессами, плохим питанием и образом жизни, а также чересчур сложной физической нагрузкой. Такой инфаркт миокарда сердца – это смерть клеток в мышцах сердца, из-за нарушения кровообращения, прекратив свою работу, эти клетки заменяется рубцовой тканью. Если раньше инфаркт миокарда встречался только у пожилых людей, то сейчас инфаркт в 30-35 лет уже никого практически не удивляет.
Инфаркт – это результат ишемической болезни сердца, которым страдают каждый 2 мужчина и 3 женщина. Эта болезнь очень опасна, до больницы доживает лишь половина тех, у кого случился инфаркт. А попав в больницу, умирает еще около одной трети. У выживших, остается своеобразная пометка на всю жизнь в виде шрама в области сердца.
Группа риска
Одной из основных причин инфаркта является атеросклероз сосудов, который возникает из-за большого количества в организме трансжиров, химических наполнителей, солей.
Также некоторые обстоятельства в жизни играют важную роль, чтобы оказаться в группе риска:
- Чаще всего болеют мужчины.
- Наиболее рисковый возраст у женщин после 50 лет.
- Важна наследственность. Высок риск заболеть, если у близких родственников был хоть один случай инфаркта и инсульта головного мозга.
- Присутствие большого количества холестерина (200 мг/дл)
- Сахарный диабет. Количество глюкозы делает процесс образования отложений на сосудах сердца более быстрым.
- Рискуют заболеть люди с ожирением и сидячим образом В жизни.
- Гипертония или артериальная гипертензия. В результате постоянной напряженной работы миокард быстро изнашивается.
- Риску подвержены те, кто употребляет много жирной еды.
- Курение, которое является одним из первейших факторов риска.
- Сложные операции и получение травм, например при стенировании сердца, при операциях на сосуды ног может возникнуть смерть на операционном столе.
- Те, кто имеет такие черты характера как агрессия и нетерпеливость, а также те, кто легко подвержен стрессу. Очень много случаев инфаркта у тех, кто имел ответственную работу.
При наличии каждого из этих признаков возрастает риск сердечного инфаркта, чем их больше, тем, соответственно, выше риск, причем возрастает он в геометрической прогрессии.
Причины
Многие считают, что лысина у мужчин является своеобразным предшественником инфаркта, так как облысение начинается из-за высокого уровня андрогенов. Также показателем вероятности скорого инфаркта является повышенное давление и уровень холестерина вследствие изменения гормонов.
Могут оказаться причиной и такие заболевания, как атеросклероз коронарных артерий, который характеризуется потерей эластичности артерий, появлением бляшек, которые образовываются за счет смеси жиров холестерина. На фоне атеросклероза происходит спазм сосудов, он меняет активность артерий, отвечающих за питание сердечной мышцы, происходит это из-за изменения чувствительности к внешним факторам (к примеру, стресс). При отрыве бляшки, которая впоследствии переносится с потоком крови в артерию, может начаться тромбоз вен.
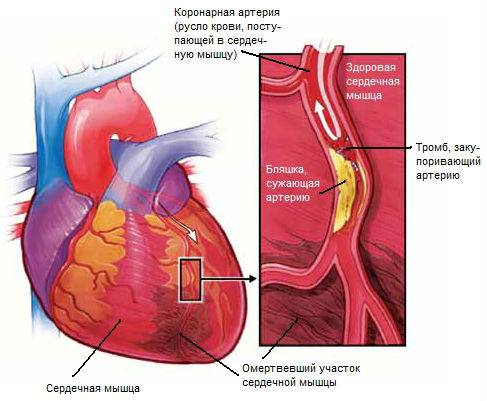 Атеросклероз коронарных артерий — одна из причин развития инфаркта
Атеросклероз коронарных артерий — одна из причин развития инфаркта
Что происходит во время инфаркта
С латинского, инфаркт переводится «начиненный». То есть, это бляшка (место особенно большого скопления липидов), которая, неожиданно треснув, надрывается и, в итоге, на этом месте образуется тромб в сосудах, который очень быстро растет и вскоре закупоривает все расстояние в артерии. Бляшка или тромб могут в любой момент оторваться и достичь сердца.
Чем крупнее размер артерии, тем больше погибает клеток миокарда в результате гипоксии (нарушенного кровообращения). Гипоксия, в свой черед, является причиной появления мертвых участков тканей сердца. Чем их больше, тем сложнее проходит инфаркт миокарда.
Возникновение
Очень часто инфаркт возникает во время физических нагрузок, но иногда может случиться и во время покоя, казалось бы, на пустом месте. Одно из самых распространенных времен — утро.
Этот синдром может проходить с разной степенью интенсивности, симптомами и локализацией.
Различаются инфаркты миокарда по размеру пораженного участка:
Мелкоочаговый инфаркт, как следует из названия, имеют малую площадь пораженного участка сердца и небольшое количество очагов некроза. Проходят в довольно легкой форме и имеют более благоприятные прогнозы. Отсутствуют какие-либо разрывы в мышцах и появления аневризмы сердца. Очень редко после сердечного инфаркта может возникнуть сердечная недостаточность и фабрилляция желудочков.
Крупноочаговые инфаркты характеризуются, соответственно, большими пораженными площадями. Отмирает огромное количество клеток миокарда. Лечение и реабилитация после такого очень долгая, а впоследствии могут появиться осложнения вплоть до повторного инфаркта или смерти. Наиболее опасен инфаркт передней стенки миокарда.
Во время крупноочаговых инфарктов всегда есть риск летального исхода в первые 6-12 недель.
Периоды
Выделяют несколько периодов протекания инфаркта миокарда:
- Предынфарктный период. Выделяется далеко не у всех, но если присутствует, то возникает в виде стенокардии.
- Острейший период — от 30 минут до 3-4 часов с момента появления первых симптомов некроза. Изменения миокарда еще обратимы, но обычно этот период врачи уже не застают, так как бывает и бессимптомный инфаркт.
- Острый период — от 2 до 10 дней, через сутки после начала. Самый опасный период, в это время начинается миомаляция (расплавление) некротизированных участков миокарда. До конца формируются очаги некроза. Появляются симптомы резорбционно-некротического синдрома, т.е. потливость и лихорадка, возможны тяжелые аритмии сердца.
- Подострый период – до конца месяца. В этот период начинается заживление, формирование рубцов на поврежденных площадях в местах некроза. Некротический синдром исчезает, приходит в нормальное состояние сократительная функция миокарда.
- Послеинфарктный период — от 3 до 6 месяцев. Происходит адаптирование пораженного миокарда к условиям работы и окончательно формирование рубца. Протяженность зависит от состояния рубца на данный момент.
Различают обычное протекание инфаркта – без изменений в сроках, и затяжное – первые 6-7 дней происходит задержка нормализации показаний ЭКГ, больше 2 недель не спадает температура, лейкоцитоз не исчезает. При благоприятном варианте инфаркт переходит в стадию рубцевания, которая в общей сложности длится полгода, но бывают осложнения, например острый психоз, тяжелая аритмия, разрывы межжелудочковой перегородки и самого миокарда. Все это способно привести к тяжелейшим последствиям и смертельному исходу.
Классификация
Классификация инфарктов по их развитию:
- Повторный (каждый новый инфаркт происходит раз в 2-3 месяца).
- Рецидивирующий (появление новых очагов в промежуток от 3 до 60 суток).
- Моноциклический (неповторяющийся).
- Затяжной инфаркт.
- Первичный инфаркт.
Виды инфарктов сердца по классификации их локализации:
- Поражение левого желудочка, обнаруживается при проведении электрокардиограммы.
- Нижний (базальный) инфаркт. Начинается при поражении нижней стенки, процесс некроза может затронуть как один, так и несколько слоев.
- Боковой инфаркт — поражение, соответственно, боковой стенки желудочка.
- Задний инфаркт — место локализации задняя стенка артерии.
- Передний инфаркт — поражение передней стенки.
Труднее всего выявить поражения задней и боковой локализации. При нижней локализации в половине случаев происходит и инфаркт правого желудочка.
- Комбинированные поражения, например нижне-боковой.
- Поражение правого желудочка. Присутствует обычно нарушение пульса, трепетание предсердий. Крайне редок.
- Изменение межжелудочковой перегородки. Разрушается передняя стенка левого желудочка и какая-то часть перегородки.
- Инфаркт верхушки мышцы сердца.
Классификация по глубине:
- Интрамуральный (очаг поражения находится в толще миокарда).
- Субэпикардиальный (очаг некроза прилежит к внешней сердечной оболочке).
- Трансмуральный (сквозной некроз мышцы сердца).
- Субэндокардинальный (очаг некроза прилежит к внутренней сердечной оболочке).
Симптомы
- Самым первым и верным признаком сердечного инфаркта является сильная боль, которая длится около получаса, а может и несколько часов, находится она посередине грудной клетке. Чаще всего начинается в состоянии покоя, она давит, жжет, отдает в левую руку, ногу, плечо, шею, в месте нахождения лопаток и левую подлопаточную область. Боль не проходит после принятия 3 таблеток нитроглицерина.
- Кожа бледнеет и покрывается липким холодным потом.
- Состояние близкое к потере сознания.
- Головокружение.
- Сильная одышка.
- Падение артериального давления.
- Сильная слабость.
- В некоторых случаях может появиться температура.
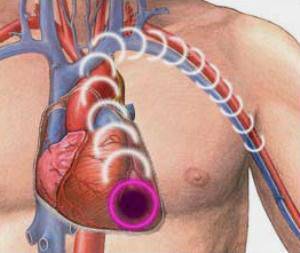 Схема распространения боли при инфаркте
Схема распространения боли при инфаркте
Большинство симптомов могут быть показателями и других заболеваний, например, плеврит, прибодная язва желудка, перикардит, аневризма аорты и другие. Часть заболеваний неопасны, но часть, также как и инфаркт, очень опасны и могут повлечь за собой смерть.
Особенная форма протекания инфаркта – без болей, очень часто становится причиной внезапного летального исхода, потому что обнаружить ее можно только на ЭКГ, при обследовании совсем по другой причине. Распространен у диабетиков, так как у них снижена чувствительность боли, все что они чувствуют – слабость, мигрени и головокружение.
Формы
Формы приступа инфаркта в зависимости от боли:
- Типичная форма. Боль длится дольше 10 минут, находится она в левой части груди и отдает в левую руку.
- Абдоминальная форма. Симптомы схожи с болезнью брюшной полости: боль в верхней части живота, тошнота, обильное выделение слюны, икота, рвота.
- Нетипичный болевой синдром. Боль находится не в груди, а в нижней челюсти, руке и плече.
- Астматическая форма. Своим признаком возрастающей одышки похожа на начавшуюся бронхиальную астму. Также присутствует акроцианоз, затрудненные выдохи.
- Церебральная форма. Признаки таковы – обмороки, головокружение, головная боль, нарушение речи.
- Отечная форма. Начинаются отеки мягких тканей.
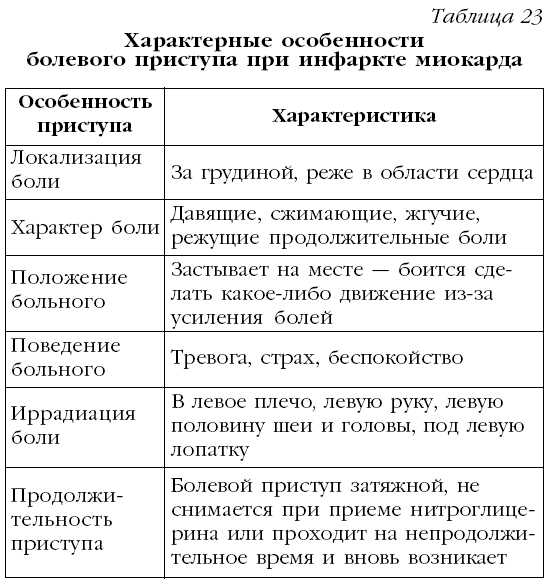 Особенности болевого приступа при инфаркте
Особенности болевого приступа при инфаркте
Осложнения
- Сердечная недостаточность. При этой болезни пораженный участок сердца очень плохо сокращается, периферические органы не получают достаточного количества крови из-за застоя в малом кругу кровообращения. Обычно развивается после левожелудочкового инфаркта.
- Отек легких. Характеризуется прогрессирующим сухим кашлем и нарастающей одышкой. Спустя какое-то время кашель из сухого превращается во влажный с белой мокротой, затем она становится розовой.
- Тромбоз сосудов большого круга. Может вызвать инсульт мозга, инфаркт почек и ишемическую болезнь мышц.
- Аритмия, фабрилляция желудочков, блокады.
Все эти последствия очень часто приводят к летальному исходу. Также бывают не такие опасные последствия, например:
- Кардиосклероз. Встречается у всех больных, которые перенесли инфаркт, себя он никак не проявляет.
- Левожелудочковая недостаточность. При крупноочаговом инфаркте это заболевание начинается в острый период, проявляется в виде сердечной астмы и впоследствии может привести к инвалидности.
- Синоатриальные блокады и аритмии.
- Аневризма сердца. Может стать виной сердечной недостаточности.
- Перикардит (воспаление оболочки сердца).
- Тромбоэндокардит.
Осложнения после инфаркта миокарда делятся на три группы:
- Реактивные – ранняя стенокардия, перикардит.
- Электрические – самые разные аритмии (тахиаритмия, брадиаритмия и другие) и блокады. Обычно наступают после обширного крупноочагового инфаркта. Вполне могут стать причиной смерти.
- Гемодинамические – возникают при механическом повреждении работы сердца – аневризм левого желудочка, разрыв межжелудочковой перегородки и другие нарушения.
Самые основные осложнения после сердечного инфаркта кроме аритмии:
- Кардиогенный шок, обычно проходит очень тяжело и влечет смерть.
- Тромбозы артерий внутренних органов, вследствие которых появляется пневмония, инсульт, вымирание участка легкого.
- Постинфарктные осложнения – боли в суставах, воспаление плевры.
Диагностика
На ЭКГ выявляются изменения в сердце, характерные при инфаркте, выясняются все факторы риска, образ жизни. Проясняется наличие заболевания сердца, инфарктов, инсультов у близких родственников.
На осмотре уделяется внимание состоянию кожи, наличия хрипов в легких, шумов в области сердца. Измеряется артериальное давление, отмечаются все неровности, нестабильности. Ищется наличие ферментов в крови, которые попадают туда при гибели клеток, которые содержат миокард.
Берется общий и биохимический анализ крови, который поможет определить уровень холестерина, наличие повышенного лейкоцитоза, признаки анемии, повышенного уровня сахара в крови. Анализ крови поможет определить уровень триглицердов (жиров).
Делается ЭхоЭКГ, которое поможет исследовать работу сердца, его размер и строение, оценить состояние клапанов и степень поражения сосудов. Найти изменения в работе сокращающейся мышцы.
Коронароангиография. Помогает более точно определить место сужения артерий.
Рентгенография грудой клетки делается для выявления дилатации, атеросклеротические изменения в грудной клетке. Нарушения работы легких и какие-то осложнения заболевания.
Первая помощь при инфаркте
Что делать при всех признаках инфаркта и оказать больному неотложную первую медицинскую помощь?
- Положить пострадавшего, расстегнуть ворот, ослабить ремень.
- Если человек в сознании, дать таблетку нитроглицерина.
- Вызвать скорую помощь.
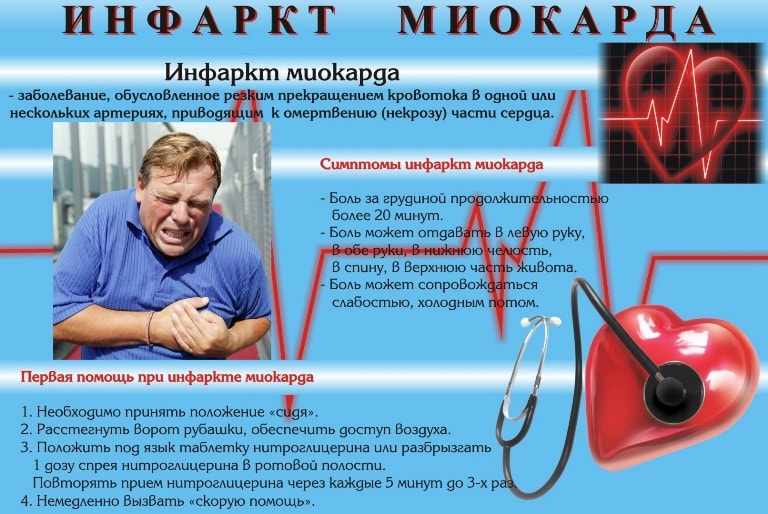 От правильной первой помощи в первые минуты будет зависеть исход больного человека
От правильной первой помощи в первые минуты будет зависеть исход больного человека
Лечение
Чем раньше начнется лечение инфаркта миокарда, тем лучше. При вовремя введенных препаратах, тромб быстро рассосется, и кровообращение возобновится. Далее необходимо убрать возможность новообразования тромбов, для этого вводят медикаменты, которые замедляют свертывание крови. Обычно это аспирин. Также необходим строгий постельный режим, введение бета-адреноблокаторов, которые снимут боль в сердце.
В дальнейшем лечение сердца будет следующее:
- Постельный режим в первые дни.
- По необходимости – кислородные ингаляции.
- Прием дезагрегантов, которые препятствуют образованию тромбов.
При тяжелых случаях инфаркта необходимо хирургическое вмешательство – аорто-коронарное шунтирование и аорто-коронарная ангиопластика.
Реабилитация
Реабилитация после инфаркта сердца будет продолжаться всю жизнь. Заключается она в таких этапах как:
Поддержка терапии, при этом отказываться от назначенных средств нельзя, даже если не ощущается боли. Профилактика сердечных болезней.
Отказ от вредных привычек и неправильного образа жизни, т.е. от курения, приема алкоголя и наркотиков, введение правильного питания и небольших физических нагрузок.
Возвращение к трудовой деятельности. Однако, нужно быть готовым к тому, что не всегда можно вернуться к рабочему состоянию в полной мере.
Инфаркт миокарда – острая форма ишемической болезни сердца. Инфаркт миокарда возникает, когда к тому или иному отделу сердечной мышцы прекращает поступать кровь.
Уже через 15-20 минут после прекращения кровотока в сердечной мышце начинают развиваться необратимые изменения. Это и принято называть инфарктом миокарда.

Почему кровь перестаёт поступать к тому или иному участку миокарда? Это происходит, когда тромб (кровяной сгусток, образовавшийся в результате завихрений крови из-за атеросклеротической бляшки) перекрывает просвет коронарного сосуда.
Именно поэтому очень важно своевременно лечить атеросклероз коронарных артерий, так как именно бляшки и образующиеся из-за них тромбы – фундаментальная причина инфаркта миокарда.
Это жизненно важно! Если вас беспокоит хоть какой-нибудь дискомфорт в области сердца, не говоря про боль, немедленно запишитесь на приём к нашему кардиологу. Своевременный визит и профессиональная диагностика в буквальном смысле слова могут спасти вашу жизнь.
Записаться на приём
Инфаркт миокарда у женщин
Инфаркт миокарда у женщин встречается чаще всего после 50 лет, после менопаузы. Почему? Всё дело в том, что в этот период в организме женщины значительно снижается выработка специфических женских половых гормонов – эстрогенов, которые защищают сосуды от различных пагубных факторов и препятствуют образованию атеросклеротических бляшек.
Инфаркт миокарда: симптомы
Симптомы инфаркта миокарда зависят от скорости закупорки, диаметра пораженного сосуда, степени поражения миокарда и ряда других факторов.

Главный симптом инфаркта миокарда – острая боль в грудной клетке, которая обычно проявляется во время сильных физических нагрузок или эмоциональных расстройств. Опасность в том, что очень многие люди не связывают эту боль именно с сердцем, поскольку она ощущается несколько ниже, и, как следствие, думают, что это временное безобидное явление, которое пройдёт само.
У боли при инфаркте миокарда есть характерные особенности, о которых важно знать:
- Боль острая, сжимающая, сдавливающая, жгучая, неожиданно возникает в области груди в левой части тела
- Длится более 5 минут
- Не проходит после приёма нитроглицерина
- Нарастая, отдаёт в область шеи, левой руку и челюсть
Помимо характерной боли, инфаркт миокарда проявляется и другими симптомами:
- Повышенное потоотделение, пот липкий и холодный
- Общая слабость – вы практически не можете двигаться
- Кожа бледнеет
- Головокружение
- Тошнота и даже рвота (из-за снижения давления)
- Редко на острой стадии инфаркта проявляются симптомы кардиогенного шока: губы синеют, конечности белеют, пульс не прощупывается
Инфаркт миокарда: глубина поражения
По глубине поражения сердечной мышцы выделяют:
- Крупноочаговый, или обширный инфаркт миокарда
Острое нарушение кровотока в крупных ветвях коронарных артерий, которое наступает в результате тромбоза. - Мелкоочаговый инфаркт миокарда
Развивается в результате тромбоза мелких ветвей коронарных артерий с ограниченным участком ишемического повреждения сердечной мышцы.
Как протекает инфаркт миокарда?
Течение инфаркта миокарда включает 5 периодов:
- Продромальный период. Его длительность варьируется от нескольких часов до 30 суток. Главная особенность заключается в том, что наблюдается повторяющийся болевой синдром и электрическая нестабильность миокарда, которая проявляется тахикардией.
- Острейший период составляет от 30 минут до 2 часов, то есть от появления резкой ишемии миокарда до образования признаков отмирания участка сердечной мышцы. Чаще всего – в 70-80% случаев – проявляется в виде ангинозного приступа – характерной боли в груди. Болевой синдром часто провоцирует чувство страха, возбуждение, беспокойство, а так же различные вегетативные нарушения, среди которых обычно встречается повышенное потоотделение.
- Острый период. Формируется очаг некроза (отмирающий участок сердечной мышцы). Возникает так называемый резорбционно-некротический синдром, который обусловлен общей реакцией организма на всасывание некротических клеток в кровь. Этот синдром сопровождается нарушениями в работе сердечно-сосудистой системы. Если инфаркт миокарда протекает без осложненй, острый период обычно длится около 7-10 дней.
- Подострый период. В подостром периоде инфаркта миокарда постепенно образуется рубец на месте некроза. Длительность подострого периода варьируется в широких пределах и в основном зависит от объёма очага некроза, состояния окружающего миокарда, нетронутого некротическим процессом, наличия или отсутствия сопутствующих заболеваний и осложнений инфаркта миокарда. Обычно длительность подострого периода колеблется от 4 до 6 недель.
- Постинфарктный период. В постинфарктный период рубец, уплотняясь, окончательно формируется. Параллельно запускается ряд компенсаторных механизмов, которые помогают организму адаптироваться к новому состоянию.
Инфаркт миокарда: нетипичные формы
Острейший период инфаркта миокарда может приобретать нетипичные формы, о которых важно знать, чтобы не спутать с другими заболеваниями и вовремя принять нужные меры:
- Астматическая форма
Возникает нехватка воздуха и одышка, часто провоцирующая панику, которая в свою очередь усугубляет ситуацию в целом. Невозможно вдохнуть полной грудью. Во время вдоха случается клокотание, поскольку в альвеолах скапливается избыточная жидкость. - Гастралгическая форма
Встречается редко. Проявляется болями в животе, иногда икотой, отрыжкой, рвотой, и в этом – главная опасность: диагностировать инфаркт быстро при такой боли сложно даже в клинике, так как симптомы похожи на признаки острого аппендицита или отравления. - Цереброваскулярная форма
Проявляются как инсульт или в виде глубокого обморока, на фоне чего случаются парезы, параличи, развивается мозговая недостаточность и другие патологические изменения. - Аритмическая форма
Аритмическая форма проявляется нарушениями сердечного ритма, но главная опасность в том, что формируются атриовентрикулярные блокады, в результате которых снижается частота сердечных сокращений.
Обратите внимание! Боль в груди – основной симптом инфаркта миокарда. Но есть множество таких, которые вы можете принять за признаки других заболеваний или просто недомогания.
Будьте особенно бдительны, если у вас уже диагностирована ИБС: при первых серьёзных симптомах немедленно вызывайте скорую.
Если у вас есть даже незначительный дискомфорт в области сердца, не занимайтесь бесполезным самолечением и не закрывайте на это глаза в надежде, что это пройдет. Если проблемы в самом деле есть, сами собой они уже не пройдут и будут только усугубляться.
Пытаясь решить проблему самостоятельно, вы теряете драгоценное время впустую и рискуете спровоцировать ряд жизненно опасных осложнений. Только специалисты могут точно диагностировать причину дискомфорта или боли и провести профессиональное лечение, которое действительно поможет вам.
Запишитесь на приём к нашему кардиологу прямо сейчас.
Записаться на приём
Причины инфаркта миокарда
Инфаркт миокарда по-прежнему чаще всего встречается среди пожилых людей, а также у тех, кто ведёт малоактивный образ жизни и страдает ожирением. Хотя это опасное заболевание в последние годы в нашей стране стремительно «молодеет»: инфаркт миокарда случается даже у молодых мужчин и женщин, которым ещё нет и 30.

Важно отметить: здоровый образ жизни и занятия спортом – не гарантия 100% защиты от инфаркта миокарда.
Вот основные факторы риска, которые могут привести к развитию инфаркта миокарда:
- Высокий уровень холестерина
Холестерин – главная причина образования бляшек на стенках артерий, из-за которых образуются тромбы, перекрывающие просвет сосудов. - Гипертоническая болезнь
Инфаркт миокарда – одно из основных последствий этой патологии. - Сахарный диабет
Повышенный уровень сахара в крови приводит к ухудшению циркуляции крови в мелких сосудах с последующим развитием нарушением обмена веществ в тканях, в том числе и в миокарде. - Вредные привычки
Обратите внимание – это не только алкоголь и курение, но и наркотические вещества, а также токсические препараты. - Низкая физическая активность
Ваши мышцы должны сокращаться. Это очень важно. Если вы не любите спорт, старайтесь проходить в день не менее 2 километров. - Частые переедания
Лучше есть 3-4 раза в сутки, но понемногу, нежели 1-2 раза, но плотно. - Серьёзный эмоциональный стресс
Стрессы и переживания пагубно сказываются на тканях сердечной мышцы.
Обратите внимание: если вы хотите снизить риск развития инфаркта миокарда к минимуму, исключите все вредные факторы, займитесь спортом и не нервничайте по пустякам.
Инфаркт миокарда: последствия
Последствия инфаркта миокарда бывают ранними и поздними.
Ранние осложнения (в течение 10 дней после инфаркта):
- Аритмии – самое распространённое осложнение. Больше всего опасны желудочковая тахикардия (когда за ритм начинают отвечать желудочки сердца) и фибрилляция желудочков (когда стенки желудочков беспорядочно сокращаются)
- Артериальная гипертония, которая возникает из-за большей потребности сердца в кислороде и напряжения в стенке левого желудочка, в результате чего зона инфаркта увеличивается и растягивается
- Механические патологии (например, разрыв межжелудочковой перегородки или аневризма сердца) – как правило, формируются за первую неделю после инфаркта миокарда и очень часто приводят к смерти, если вовремя не сделать операцию
- Сердечная тампонада – когда, попадая в полость перикарда, кровь сдавливает сердце
- Кардиогенный шок
- Нарушение сердечной проводимости
- Тромбоз артерий мозга и конечностей
- Асептический перикардит
Поздние осложнения (спустя 10 суток со дня инфаркта миокарда):
- Ослабление сократительной способности сердца, пропорциональное размерам инфаркта (хроническая сердечная недостаточность) – встречается у трети пациентов.
- Постоянно повторяющиеся боли – даже после того, как тромб растворен или удалён
- Синдром Дресслера – из-за образования антител возникает комплекс симптомов, среди которых воспаление сердечной сумки, плевры, а также воспалительные процессы в самих легких
- Постинфарктная стенокардия
- Хроническое выпячивание (аневризма) миокарда левого желудочка
- Различные нарушения ритма сердца, которые обычно прогрессируют
Как правило, к осложнениям приводят обширный и трансмуральный инфаркты. И любое из них может оказаться смертельным.
Диагностика инфаркта миокарда

В диагностику инфаркта миокарда входит:
- Клиническая картина
- Лабораторные исследования
- Инструментальная диагностика
Клиническая картина
Часто опытному доктору достаточно общей клинической картины, чтобы диагностировать инфаркт миокарда. Острая боль в груди, при которой человек инстинктивно хватается за сердце, невозможность вдохнуть, тошнота, рвота, синюшность губ и кончиков пальцев, выступающий пот, невозможность говорить – этих признаков достаточно, чтобы заподозрить инфаркт миокарда и немедленно приступить к оказанию необходимой помощи.
Лабораторные исследования
Анализ крови помогает выявить повреждения клеток сердечной мышцы и тем самым подтвердить диагноз.
Особенно характерным показателем некроза сердечной мышцы является повышенный уровень тропонина. Если инфаркт случился, тест на тропонины покажет это даже раньше, чем ЭКГ.
Инструментальные методы
- Электрокардиография
В различные периоды заболевания ЭКГ показывает специфические патологические изменения, характерные для инфаркта миокарда, а также различные нарушения ритма и проводимости. - Эхокардиография
УЗИ сердца показывает пораженные участки миокарда, позволяет выявить расширение желудочков, увидеть аневризму, оценить степень нарушения сократимости и другие показатели работы сердца. - Рентгенография грудной полости
Помогает диагностировать отек легких, пневмонию и другие осложнения инфаркта миокарда. - Коронароангиография
Помогает обнаружить пораженные артерии. Назначается, когда необходимо понять, нужна ли операция.
Лечение инфаркта миокарда
Главная цель лечения инфаркта миокарда – максимально быстро возобновить кровообращение в пораженном участке сердечной мышцы.

Обратите внимание! Смертность от инфаркта миокарда велика. Исследования показали: смертность от инфаркта миокарда напрямую зависит от его тяжести, времени госпитализации и начала лечения. Однако если принять нужные меры вовремя, 70-80% людей удаётся спасти.
Недаром в кардиологии есть понятие «золотой час», которое означает период начала лечения, в который у больного есть максимально высокий шанс остаться в живых.
Почему важен фактор времени?
Процесс отмирания тканей развивается катастрофически быстро. Необратимые изменения в сердечной мышце появляются уже через 30–40 минут, а спустя 3-6 часов погибают все клетки миокарда в зоне ишемии.
Таким образом, срочная диагностика инфаркта и правильно своевременное лечение – главное условие для сохранения жизнеспособности миокарда и спасения жизни больного.
Медикаментозное лечение
Важно не только восстановить кровообращение по пораженной коронарной артерии. Есть ряд других задач, которые жизненно необходимо решить при медикаментозном лечении инфаркта миокарда: ограничить размер инфаркта, снизить потребность миокарда в кислороде, снять боль, восстановить нормальный сердечный ритм, а также в целом на протяжении всего лечения поддерживать в норме параметры жизнедеятельности: артериальное давление, дыхания, пульса, работы почек.
Препараты для лечения и реабилитации человека, перенёсшего инфаркт миокарда, подбираются строго индивидуально и применяются в различных комбинациях в зависимости от сложности каждого конкретного случая.
Хирургическое лечение
Самым эффективным способом восстановить проходимость коронарной артерии и кровоток к пораженному участку миокарда являются хирургические вмешательства – ангиопластика коронарной артерии и аортокоронарное шунтирование.
Ангиопластика коронарной артерии
Врач вводит катетер с небольшим баллоном на конце через кожу в артерию, контролируя его движение и положение рентгеновским аппаратом. Когда достигнут суженный участок коронарной артерии, врач надувает баллон, расширяя сосуд.
Во время операции врач может провести стентирование сосудов сердца — установить каркас внутри, который предотвратит повторное сужение.
После операции катетер извлекается, а на место введения накладывается давящая повязка.
Аортокоронарное шунтирование
Врач берет участок вены (как правило, подкожной вены ноги) и подшивает к аорте. Второй конец подшивает к ветви коронарной артерии ниже места сужения. Таким образом, создается кровоток в обход закупоренного участка коронарной артерии, в результате чего увеличивается количество крови, поступающее к сердцу.
Важно знать: первые 24 часа после инфаркта – самые критические. Успех дальнейшего лечения инфаркта миокарда зависит от степени поражения сердечной мышцы, примененных мер, наличия или отсутствия сопутствующих заболеваний, возраста и ряда других факторов.
Примечательно, что при благоприятном исходе нет никакой нужды в строгом постельном режиме больше суток. Напротив, чрезмерно долгий постельный режим может усугубить постинфарктное состояние.
Подробно о реабилитации после инфаркта миокарда читайте ниже.
Реабилитация после инфаркта миокарда
Период реабилитации после инфаркта миокарда зависит от степени тяжести, возможных осложнений, возраста и ряда других различных факторов.
Чем раньше начать восстановление, тем лучше. Главные цели реабилитации после инфаркта миокарда – предупредить развитие осложнений, мобилизовать организм в целом, восстановить эмоциональное состояние, ведь это заболевание – серьёзнейший стресс для психики.
В то же время все реабилитационные мероприятия при этом заболевании необходимо выполнять только по назначению и под контролем врача.

Помимо лекарственных препаратов в реабилитацию после инфаркта миокарда обычно входит:
- Массаж
- Психотерапия
- Специальные физические упражнения
- Физиотерапия
Обратите внимание: полноценная реабилитация после инфаркта миокарда значительно повышает шансы на успешное восстановление здоровья и скорый возврат к полноценной жизни.
Как предупредить инфаркт миокарда?
Инфаркт миокарда – заболевание, от которого никто не застрахован. Но если не курить, не злоупотреблять алкоголем, следить за весом, заниматься спортом и правильно питаться, риск развития инфаркта снизится.
Следите за своим здоровьем. А самое главное – если чувствуете хоть какой-то дискомфорт в области сердца, немедленно обратитесь к нашему кардиологу. Только опытный специалист может досконально разобраться в проблеме и точно сказать, всё ли с вашем сердцем в порядке.
 26-07-2019
26-07-2019 0 Просмотров
0 Просмотров 0 комментариев
0 комментариев 0 Рейтинг
0 Рейтинг