–Метки
–Рубрики
- Рамки друзей (395)
- (253)
- Юмор (253)
- разное (252)
- о жизни (181)
- схемы (38)
- видео (1291)
- красота,здоровье (87)
- мудрые мысли (256)
- музыка (867)
- пожелания (306)
- поздравления (79)
- полезности (873)
- Полезности (136)
- природа (57)
- Притчи (22)
- Рецепты (606)
- Стихи (1598)
- мудрые мысли (61)
- Фильмы (20)
- цитаты (139)
- Это интересно (215)
–Музыка
–Поиск по дневнику
–Подписка по e-mail
–Статистика
Суббота, 12 Марта 2016 г. 10:25 + в цитатник
Симптомы и лечение венозного застоя крови
Гиподинамия – бич нашей цивилизации. Мы мало двигаемся, закупорившись в своей зоне комфорта, и пожинаем соответствующие плоды – пищеварительные и дыхательные расстройства, сердечно-сосудистые проблемы, ожирение. Низкая физическая активность – главная причина венозного застоя, о котором пойдёт речь в представленной статье.
Венозный застой – что это?
Венозный застой – это патологический процесс, проявляющийся в затруднённом оттоке венозной крови при нормальном артериальном притоке. Застой провоцируется низкой эластичностью сосудистых стенок и повышенной кровяной вязкостью. Поначалу теряется тонус, после чего затрудняется кровоток. Обширное скопление венозных сосудов определяет локализацию патологии.
Медицине известны следующие области поражения:
- ноги (малый таз);
- лёгкие;
- головной мозг;
- почки;
- шея (при остеохондрозе).
Причины возникновения
Функционирование артериальных сосудов зависит от сердечных сокращений – они придают крови импульс. Стимуляцию и нормальное давление обеспечивают сокращения икроножных и брюшных мышц, воздействия на свод стопы и подошву.
Есть и второй немаловажный фактор – дыхание. Венозные сосуды устроены таким образом, что клапаны внутренних стенок проталкивают кровь исключительно в направлении сердца.
Если скелетная мускулатура не задействована в полной мере, "мышечный насос" работает плохо, не справляясь с возложенной на него задачей.
Где патология наблюдается чаще?
Патология наблюдается прежде всего в местах наивысшей концентрации венозных сосудов. Рассмотрим в качестве примера застой, затронувший систему малого круга кровообращения.
Причин его появления может быть несколько:
- левожелудочковая недостаточность (это происходит после артериального коронарного склероза, пулевого ранения, инфаркта);
- аортальный порок (склерозирование полулунных клапанов);
- митральный порок (возникает при склерозе, ревматизме сердца).
При поражении большого круга кровообращения лёгкие могут быть затронуты диффузными склеротическими изменениями. Болезнь может проявляться и в форме отёков брюшной и плевральной полости, печени, перикарда и гиперперикарда.
Головной мозг
Венозный застой в голове носит вторичный характер, это следствие внечерепной либо внутричерепной патологии.
Способы диагностики заболевания таковы:
- рентгенография черепа;
- флебография;
- измерение давления (производится в области локтевой вены).
.jpg)
Если гиперемия перешла в хроническую стадию, в обмене веществ могут произойти катастрофические изменения – начнётся кислородное голодание мозга, затем его отёк. После этого стремительно нарастает внутричерепное давление.
Симптомы венозного мозгового застоя выглядят так:
- расширенные вены глазного дна;
- усиление мигреней при поворотах и наклонах;
- резкие приступы головокружения;
- шум в голове;
- утренние головные боли;
- отёчность нижних век;
- синюшность лица;
- обмороки;
- усиление болевого синдрома при употреблении алкоголя и эмоциональных переживаниях;
- психические расстройства;
- снижение чувствительности конечностей.
Лечение венозного застоя головного мозга подразумевает целый комплекс мер.
Перечислим виды терапевтического воздействия:
- снижение венозного давления посредством эуфиллина (в таблетках либо внутривенно);
- снижение выраженности отёков (диакарб, маннитол, фуросемид);
- нейтрализация застойных процессов (эскузан, гливенол, детралекс, троксевазин);
- самомассаж воротниковой зоны;
- электростимуляция;
- лазеросветодиодная терапия;
- фитотерапия;
- разновидности рефлексотерапии.
Малый таз

Застой крови в малом тазу относится к пассивной гиперемии и считается весьма распространённым. Для женщин этот недуг представляет особую опасность в период беременности, поскольку может привести к выкидышу, бесплодию, рождению недоношенных детей.
Ранняя диагностика и своевременное лечение позволяют выстроить хороший прогноз.
Провоцирующими факторами недуга обычно выступают:
- употребление гормональных противозачаточных средств;
- атоничность сосудов (генетическая предрасположенность);
- состояние беременности;
- чрезмерные психологические и физические нагрузки, носящие систематический характер;
- послеродовые осложнения.
При венозном застое нижних конечностей может проявиться деформация сосудов – это свидетельствует об острой форме заболевания. Снижение скорости кровотока влечёт за собой диагноз "венозная недостаточность".
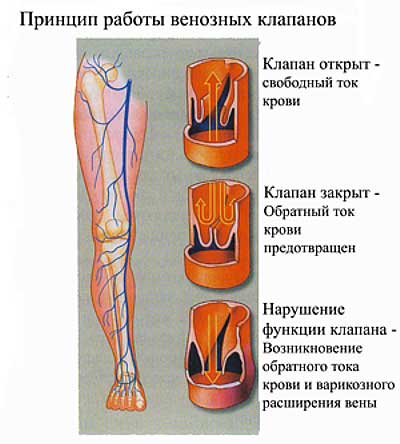
Симптомы патологии таковы:
- тяжесть и напряжение икроножных мышц (усиливается вечером);
- синюшность кожных покровов;
- отёчность ног;
- пониженная температура тела;
- плазморрагия (пропитка плазмой окружающих тканей);
- мелкоточечные кровоизлияния (наблюдаются в области концентрации мелких сосудов).
Лечение венозного застоя предусматривает нормализацию кровообращения и устранение избыточного тонуса сосудов. Применяются народные и медикаментозные средства, хирургическое вмешательство практикуется лишь в наиболее запущенных случаях.
Чтобы облегчить течение болезни рекомендуется следующее:
- лечебная ходьба;
- контрастный душ для ног;
- приподнятое положение нижних конечностей;
- гели и мази с содержанием гепарина (Гепароид, Гепатромбин, Гепарин-Натрий Браун, Лечива);
- мочегонные препараты (хорошо помогают при отёчности);
- настойка горного каштана (втирается в поражённое место);
- компрессионный трикотаж (можно заменить эластичными бинтами);
- медикаментозные средства – ангиопротекторы и венотоники (Венорутон, Венитан, Детралекс).
Чувство тяжести может проявляться не только при венозном застое ног – этот симптом присущ пациентам, страдающим от ожирения и обычным людям, проводящим много времени на ногах. Поэтому не пытайтесь диагностировать патологию самостоятельно – обратитесь к врачу.
Лёгкие
Затруднённый кровоток в сосудах, питающих лёгкие, может привести к отёку последних. Уплотняется лёгочная ткань, постепенно приобретая бурый оттенок. такой цвет обусловлен накоплением гемосидерина, а весь процесс получил название "бурое уплотнение лёгких".
Последствия – застой в малом круге кровообращения и возникновение склероза.
Симптомы лёгочной патологии таковы:
- низкая подвижность диафрагмы;
- жёсткое дыхание;
- систематическая одышка;
- трудноотделяемая вязкая мокрота с кровяными прожилками;
- свистящие хрипы (наблюдаются в задней нижней области лёгких);
- митральный/аортальный сердечные пороки;
- пастозность голеней;
- округлость печени, увеличение её размера, болезненность при пальпации;
Как же вылечить лёгочный венозный застой?
Практикуются следующие методы:
- Хирургическое вмешательство (протезирование клапанов, вальвулотомия).
- Терапия, направленная на нормализацию сердечной недостаточности.
- Присвоение группы инвалидности – при стойком лёгочном полнокровии.
Почки
Хронический венозный застой в почках приводит к увеличению размеров этого органа, его цианотичности и уплотнению. Кровообращение нарушается (изменения затрагивают большой круг), происходит спазм почечных артериол, клубочковая фильтрация становится ограниченной. Почки хуже экскретируют воду с натрием, а в прилегающей тканевой жидкости увеличивается содержание плазмы, что ухудшает тканевый обмен и кровообращение в целом.
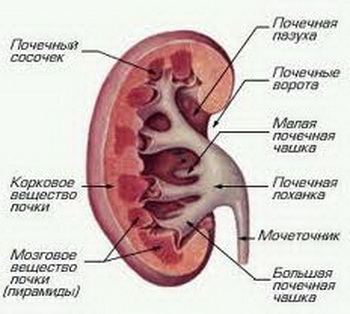
Расширение почечных вен и застойное малокровие приводят к отёку стромы и развитию лимфостаз. Клубочки полнокровны и слегка увеличены, межклеточные пространства расширены.
Патология может повлечь ряд осложнений:
- образование камней;
- пиелонефрит;
- общее воспаление;
- рост артериального давления.
Инфекционные осложнения необходимо предупредить, а болевой синдром уменьшить. Поэтому врачи назначают обезболивающие и антибактериальные средства. Чтобы восстановить нормальный кровоток, потребуется хирургическое вмешательство.
Методы бывают следующими:
- чрескожная нефростомия;
- катетеризация мочевого пузыря;
- открытая операция;
- эндоскопия.
Шейный остеохондроз и венозный застой
Венозный застой может развиваться на фоне шейного остеохондроза.
Вообще, причины патологии бывают следующими:
- перелом костей;
- черепно-мозговые травмы;
- перенесённые инсульты;
- внутренние гематомы;
- формирование опухолей (шейный отдел);
- закупорка вен;
- травмы грудной клетки и живота;
- странгуляционные поражения.
- выпадение позвоночных дисков;
- шейный остеохондроз.
Проблемы с позвоночником всегда вызывают масштабные системные нарушения – функционирование многих органов оказывается под вопросом. Протрузия неизменно ведёт к нарушению кровотока, а затем и к венозному застою.
Шейный остеохондроз провоцирует сжатие нервных образований и сосудов – чаще всего это затрагивает позвоночную артерию, пролегающую в спинномозговом канале. Грыжа шейного сегмента приводит к повреждению мембраны и последующему отёку. После этого начинается венозный застой, апофеоз всего – воспаление позвоночника.
Сжатие позвоночной артерии имеет крайне неприятное последствие – замедление кровотока к стволу мозга и мозжечку. Если не заняться своевременным лечением остеохондроза, дело может закончиться хронической ишемией и спинномозговым инсультом.
Рекомендация напоследок: при любых формах венозного застоя стоит незамедлительно обратиться к врачу и приступить к лечению в зависимости от локализации патологии. Также стоит продумать свой рацион и избавиться от вредных привычек.
Мы так же рекомендуем вам прочитать о том, как возникает венозная недостаточность нижних конечностей.
 Хроническая сердечная недостаточность развивается при ряде патологических состояний, вызывающих истощение сердечной мышцы: длительной и напряженной работе миокарда, гипертонической болезни, коронарной недостаточности, пороках сердца, расстройствах обменных и эндокринных процессов в организме, токсических воздействиях на миокард, приводящих к нарушению нормального кровоснабжения сердечной мышцы и ее кислородному голоданию.
Хроническая сердечная недостаточность развивается при ряде патологических состояний, вызывающих истощение сердечной мышцы: длительной и напряженной работе миокарда, гипертонической болезни, коронарной недостаточности, пороках сердца, расстройствах обменных и эндокринных процессов в организме, токсических воздействиях на миокард, приводящих к нарушению нормального кровоснабжения сердечной мышцы и ее кислородному голоданию.
Хроническая сердечная недостаточность может вызываться ослаблением сократительной способности миокарда в результате некротических, дегенеративных процессов в нем с развитием склероза и рубцовой ткани, которая лишена сократительных свойств. Особенно часто это наблюдается при обширных некрозах миокарда, когда значительная часть мышечной ткани замещается рубцовой.
Этиология болезни
В сокращении миокарда особую роль играют электролиты. Сокращение сопровождается выходом из волокон сердечной мышцы ионов калия и замещением ионами натрия, которые вызывают ослабление сократительной способности миокарда. При сердечной недостаточности нарастает задержка натрия, воды в органах, также в миокарде, с заметным уменьшением содержания ионов калия, что в итоге резко снижает сократительную способность мышцы сердца. Самой частой причиной развития хронической сердечной недостаточности является прогрессирующая гипертрофия миокарда. Казалось бы, гипертрофия сердечной мышцы является благоприятным фактором для обеспечения нормального кровоснабжения. Однако ее компенсаторная роль со временем нарушается, так как гипертрофированная сердечная мышца для своей повышенной деятельности нуждается в усиленном кровоснабжении, которое не происходит из-за явного отставания развития сети коронарных сосудов, не способной обеспечить кровоснабжение гипертрофированной мышцы сердца.
Развитию хронической недостаточности сердца способствуют рецидивы ревматизма, повторные инфаркты миокарда, прогрессирование склероза коронарных артерий, гипертонической болезни, острые инфекции, заболевания легких и плевры, анемические состояния, нервные потрясения и физическое перенапряжение, злоупотребление никотином и алкогольными напитками.
Механизм развития сердечной недостаточности сложен и включает ряд факторов, среди которых главную роль играет недостаточность сократительной функции миокарда. Она ведет к уменьшению количества крови, выбрасываемой в артериальную систему с ухудшением кровоснабжения органов, тканей, также к ослаблению притока крови из венозного русла к сердцу с развитием венозного застоя. При венозном застое наблюдается накопление избыточного количества альдостерона, которое влечет за собой задержку в тканях поваренной соли и межклеточной жидкости.
Признаки хронической сердечной недостаточности
Сердцебиение
Сердцебиение может являться одним из ранних признаков сердечной недостаточности, которое появляется при физических и эмоциональных напряжениях, после еды. При интоксикациях, неврозах, анемических состояниях в его основе лежит повышенная сердечная возбудимость. Иногда сердцебиение наблюдается у людей со здоровым сердцем, например, при различных эмоциях. Больные жалуются на сердцебиение при нормальной частоте сердечных сокращениях, при частом пульсе такие ощущения сердцебиения могут отсутствовать. Тахикардия возникает рефлекторно при раздражении симпатического нерва в растянутых вследствие венозного застоя устьях полых вен и компенсирует недостаточность ударного объема путем увеличения частоты сокращений сердца. Далее при истощении сердца сила его сокращений уменьшается, а диастола укорачивается.
Одышка
Одышка, или ощущение нехватки воздуха, затрудненное дыхание, являются самыми ранними жалобами больных при сердечной недостаточности. В самых легких случаях одышка может беспокоить больного при физическом напряжении, также при болезни средней тяжести она беспокоит больного при выполнении какой-либо работы, а в тяжелых случаях болезни (изменения сердечной мышцы) она появляется в покое, чаще всего после еды; при этом характерны периодические резкие усилия одышки, особенно по ночам, носящие характер удушья.
В механизме появления одышки немалую роль играет застой в МКК с раздражением в легких нервных окончаний блуждающего нерва, также нарушение кровообращения при котором происходит образование венозного застоя с раздражением центров продолговатого мозга, происходящее в результате недостаточного насыщения крови кислородом. Раздражение продолговатого мозга вызывает одышку. Учащение дыхания, играющее компенсаторную роль вследствие его поверхностного характера, нередко не улучшает артериализацию крови. Сама по себе одышка является неблагоприятным симптомом, т.к. учащение дыхательных движений увеличивает сердечную нагрузку.
Ортопноэ
Это одышка, характеризующаяся усилением в горизонтальном и уменьшением в вертикальном положении. Больные с ортопноэ занимают сидячее положение и часто проводят дни и ночи в кресле. При хронической сердечной недостаточности в горизонтальном положении масса циркулирующей крови увеличивается благодаря поступлению в общий ток крови части депонированной крови, что усиливает застойные явления в МКК, так образуется ортопноэ. В вертикальном положении происходит задержка небольшого количества крови в нижних конечностях, следовательно, объем циркулирующей крови уменьшается, происходит частичная разгрузка мышцы сердца и дыхательная функция улучшается.
Отёки
Отеки появляются при заболевании сердца с наступлением сердечной недостаточности. Они локализуются в плевральной полости, подкожной клетчатке, в брюшной полости, либо в перикарде. От положения больного во многом зависит локализация отеков: у лежачих отеки локализуются на крестце, пояснице; у ходячих — на стопах, лодыжках, голенях. При сильных отеках жидкость, как правило, распространяется по всему телу.
Отёки возникают при ряде причин. Главной из которых является повышение давления в капиллярах, приводящее к усиленному выходу жидкой части крови из артериального колена в окружающие ткани при нарушении обратного всасывания ее в кровяное русло из-за повышенного давления в венозном колене капилляров. Венозное давление несколько выше в венах нижних конечностей, в результате этого отеки у ходячих больных располагаются на стопах, голенях.
Накопление сердечных отеков объясняется также уменьшением клубочковой фильтрации, повышением канальцевой реабсорбции натрия, воды в почках, чему способствует несколько усиленная секреция альдостерона надпочечниками. При этом натрий задерживается во внеклеточной жидкости. У таких больных усиливается также продукция антидиуретического гормона гипофиза, который способствует реабсорбции воды в дистальном отделе канальцев.
Отеки могут развиваться в результате правожелудочковой или левожелудочковой недостаточности сердца. В первом случае отеки возникают из-за венозного застоя, они плотны и цианотичны, во втором – их развитие связано с гипоксемией ткани, высокой проницаемостью капилляров, замедлением циркуляции крови; отеки невелики, мягки, расположены в наиболее отдаленных частях от сердца, они бледны, легко перемещаются при надавливании.
Цианоз
При некоторых заболеваниях сосудов, сердца кожные покровы отличаются бледностью. Данная бледность может обусловливаться малокровием, спазмом кожных сосудов, запустеванием периферических сосудов, интоксикацией. При недостаточности аортальных клапанов, ревмокардите, коллапсе наблюдается резкая бледность кожи. При сердечной недостаточности может наблюдаться синюшная окраска кожи периферических частей тела (лицо, губы, мочки ушей, кончик носа), т.е. мест, в которых скорость тока крови резко замедлена. Поэтому иногда цианоз при сердечных заболеваниях называют «акроцианоз» либо цианоз конечностей. В тяжелых случаях сердечной недостаточности акроцианоз может смениться цианозом. Развитие цианоза возникает из-за повышения восстановленного гемоглобина в крови, вызванным плохой артериализацией крови в легочных капиллярах, также замедлением кровообращения, сопровождающееся избыточным поглощением тканями кислорода крови, либо обеднением венозной крови оксигемоглобином.
Понижение температуры тела
При замедленном кровотоке начинает усиливаться теплоотдача в периферические части тела, конечности становятся холодными. При кардио-пульмональной недостаточности конечности бывают теплыми, т.к. теплоотдача в атмосферный воздух не усиленна, а кровоток на периферии не замедлен. У больных с сердечной недостаточностью температура обычно немного понижена, поэтому повышение температуры у них всегда должно привлекать внимание врача. Лихорадка (высокая температура) при сердечных заболеваниях может быть вызвана воспалительными процессами в перикарде, эндокарде, в результате инфаркта легкого. Иногда у больных с сердечной недостаточностью различные воспалительные изменения могут протекать и без повышения температуры, либо незначительной.
Кровохарканье
При данной болезни кровохарканье иногда наблюдается из-за застоя в малом круге, либо инфаркта легкого. Оно проявляется в виде массивного кровотечения или в виде отдельных плевков.
Важнейшими показателями состояния сердечной недостаточности являются ударный, минутный объем крови, масса циркулирующей крови, скорость кровотока, венозное давление.
Хроническая сердечная недостаточность по своему характеру делится на три типа: изолированную недостаточность только левого или только ПЖ и полную недостаточность сердца, захватывающую все его отделы.
Левожелудочковая недостаточность сердца
Эта патология наблюдается при коронаросклерозе, атеросклеротическом кардиосклерозе, недостаточности аортальных клапанов, гипертонической болезни, сифилитическом мезаортите, при инфаркте ЛЖ, недостаточности митрального клапана, при симптоматической гипертонии.
У больных наблюдается одышка при любой нагрузке уже в самый ранний период болезни, затем они ощущают постоянную одышку, удушье (кардиальная астма), приступы удушья наступают преимущественно по ночам. Указанные признаки возникают вследствие гипертрофии левого желудочка, расширение его полости, увеличение левого предсердия. Гипертрофию левого желудочка определяют пальпацией (усиление верхушечного толчка, расширение его площади), перкуссией (увеличение сердца влево), рентгенологически (увеличение размеров ЛЖ в передне-заднем и косых положениях, округлая форма верхушки, аортальная конфигурация сердца, усиление сосудистого рисунка – венозный застой).
Изолированная недостаточность левого желудочка
При изолированной недостаточности левого желудочка не возникает застой в печени, также в венах БКК. Больные принимают положение ортопноэ. В этот период гипертрофии левого предсердия, когда еще нет расширения полости ЛЖ, верхушечный толчок бывает приподнимающим, усиленным, а сердце имеет аортальную конфигурацию. Далее, при присоединении к гипертрофии расширения полости желудочка, также расширения левого венозного отверстия, образуется относительная недостаточность митрального клапана. Гипертрофированный миокард ЛЖ не в состоянии компенсировать его работу, так как питание резко уменьшается, поскольку развитие малых и расширенных капилляров гипертрофированного сердца отстает от увеличения массы мышечных волокон, в связи с этим мышечная сила левого желудочка ослабевает. Систолический шум выслушивается на верхушке сердца. Затем образуется застой в малом круге, появляется тахикардия, акцент второго тона на аорте ослабевает. В связи с недостаточностью мышечной силы ЛЖ снижается систолическое давление, а диастолическое сохраняется, уменьшается минутный и ударный объем сердца, кровотока; объем циркулирующей крови увеличен или уменьшен («минус-декомпенсация»). При ухудшении снабжения мозга артериальной кровью могут возникать судороги, потеря сознания, нарушение дыхательного ритма, головокружение. При тяжелых формах недостаточности ЛЖ появляются небольшие отеки на отдаленных от сердца участках.
Правожелудочковая недостаточность сердца
Это состояние возникает при тех заболеваниях, при которых ПЖ приходится преодолевать сильное сопротивление для продвижения крови в МКК. Изолированная правожелудочковая недостаточность может наблюдаться из-за гибели капиллярной сети в легких при эмфиземе, кифосколиозе, пневмосклерозе. Правожелудочковая недостаточность иногда возникает вторично за левожелудочковой недостаточностью, когда образуется застой в малом круге и затруднения для работы ПЖ.
При данной недостаточности развиваются застой в венах БКК, расширение и гипертрофия правого желудочка, расширение правого предсердия с растяжением правого венозного кольца и возникновением относительной недостаточности трехстворчатого клапана.
Основными жалобами больных являются одышка и отеки. Гипертрофию правого желудочка определяют пальпацией.
При недостаточности ПЖ шейные вены пульсируют, набухаю, в венах большого круга повышается давление, замедляется ток крови. Появляется тахикардия, обусловленная рефлексом Бейнбриджа. Застой крови в печени образуется при повышенном давлении в полости ПЖ. Короткие печеночные вены быстро переполняются кровью. Застойная и увеличенная печень становится болезненной при пальпации, из-за острого растяжения капсулы. В этот период нарушаются некоторые функции печени: появляется желтушность кожных покровов, билирубинемия, нарушается углеводный обмен. Возникает синдром портальной гипертензии вследствие затрудненного прохождения крови через печень и набухания межуточной ткани. При этом развивается асцит, увеличивается селезенка.
Полная недостаточность сердца
При диффузном поражении миокарда – миокардите, кардиосклерозе, миокардиодистрофии, кардиофиброзе, после повторных инфарктов и случае присоединения к левожелудочковой недостаточности и правожелудочковой возникают признаки полной (тотальной) недостаточности сердца. Наблюдается застой в малом круге, в венах, органах БКК. При полной недостаточности сердца особенно выражены признаки правожелудочковой недостаточности , т.к. ПЖ нагнетает мало крови в МКК, чем значительно облегчает работу ЛЖ.
В конечных стадиях полной недостаточности сердца в застойных органах происходит образование фиброзной ткани (в сердце – кардиосклероз, в легких — бурая индурация, в печени – мускатный цирроз).
Классификация
Согласно предложению Г.Ф.Ланга, сердечную недостаточность разделяют на три стадии с характерными для них клиническими проявлениями.
Первая стадия – скрытая (латентная). Признаки сердечной недостаточности – одышка, сердцебиение и др. – возникают лишь после физического напряжения.
Вторая стадия характеризуется признаками сердечной недостаточности (сердцебиение, одышка, быстрая утомляемость), возникающими при легкой физической нагрузке. Вторую стадию сердечной недостаточности принято делить на два периода.
1) В первом наблюдаются признаки недостаточности лишь левого (застойные явления в МКК) или ПЖ (застой в БКК) или ПЖ (застой в БКК, отеки нижних конечностей, увеличение печени).
2) Во втором периоде наблюдаются признаки недостаточности кровообращения по левожелудочковому и по правожелудочковому типу. При этом имеет место застой в малом и БКК, увеличение печени более значительно, отеки выражены значительно резче, чем в первом периоде. Во второй стадии сердечная недостаточность носит обратимый характер, т.е. под влиянием лечения все ее признаки могут быть ликвидированы на долгое время.
Третья стадия – конечная, терминальная. Все признаки нарушения кровообращения, как субъективные (сердцебиение, быстрая утомляемость, одышка, которые возникают в покое) и объективные (отеки, застойные явления, индуративные изменения в легких) приобретают необратимый характер. При этом происходят резкие изменения функций внутренних органов, обмена веществ – биохимические сдвиги (гипопротеинемия). Эта стадия называется также дистрофической.
Профилактика недостаточности кровообращения
Профилактика недостаточности кровообращения заключается в предупреждении основных заболеваний, которые к ней приводят.
Лица, страдающие заболеванием сердца, должны заниматься физическими упражнениями без перенапряжения. Таким больным не подходят профессии, которые связанны с постоянным тяжелым физическим трудом, им запрещаются спортивные нагрузки.
Очень важно оберегать больного от перенапряжения нервной системы, также отрицательных эмоций в семье, в быту, от переутомления на работе, предупреждать бессонницу и т.д. Имеет значение режим питания: необходимо соблюдать умеренность в еде, пища должна быть легкоусвояемой. Количество принимаемой жидкости определяется по суточному диурезу. Следует следить за весом. Склонность к полноте является одной из предпосылок к развитию данной болезни. Необходимо ограничить коли-во поваренной соли. В состав рациона должны входить витамины, особенно группы В для улучшения нормализации энергетических процессов в миокарде, витамин С.
Важное место в профилактике занимает санаторное лечение. С применением комплекса лечебных факторов, включающих занятия лечебной гимнастикой, улучшается общее состояние больных, нормализуется питание, сон.
Раннее распознавание болезни создает более благотворные условия для эффективного лечения больных, что крайне важно для предупреждения нарушения кровообращения. Большое значение в этом отношении имеет диспансеризация.
Лечение хронической сердечной недостаточности
Больным с сердечной недостаточностью, также при ее прогрессировании, предписывают физический, психический покой (полусидячее положение, постельный режим). Для обеспечения нормального сна назначаются седативные средства – бром, валериана и снотворные – фенобарбитал, ноксирон, реже этаминал-натрий.
Самым эффективным сердечным средством является наперстянка, которая оказывает фармакологическое действие на поврежденное сердце, повышая его работу без существенного увеличения потребления кислорода. Гликозиды – препараты наперстянки – усиливают потребление глюкозы, молочной кислоты для энергетических целей, способствуют удержанию сердечной мышцей ионов калия, выведению избытка ионов натрия. В ходе клинических наблюдений выявили, что сразу после введения в кровь строфантина выброс сердца увеличивается, скорость кругооборота возрастает, сердечная систола усиливается. Все это обуславливает ослабление застойных явлений – быстро исчезают кашель, одышка, застойные хрипы, уменьшается объем циркулирующей крови, что облегчает работу сердца. Эти сдвиги в гемодинамике наблюдаются и в случае применения дигиталиса.
При хронической сердечной недостаточности обычно назначают наперстянку в виде порошка. В начале лечения рекомендуется назначить полную дозу, затем перевести больного на меньшие дозы в соответствии с уменьшением частоты сердечных сокращений. Лечебное действие дигиталиса проявляется спустя 2 суток после начала приема этого препарата. Оно эффективно при тахикардии, особенно при тахисистолической форме мерцательной аритмии.
Если дигиталис не оказывает лечебного действия после 2-х недельного применения, его следует отменить. При наличии эффекта этот препарат можно применять длительное время, иногда месяцами, а индивидуальной подобранной для больного дозировке.
Привыкание к дигиталису не наступает. Передозировка препарата вызывает интоксикацию в результате его кумулятивного действия на мышцу сердца. Дигиталис иногда применяют в виде свечей, особенно при сильном застое в печени, асците.
Мочегонные средства оказывают существенную помощь в борьбе с сердечной недостаточностью, т.к. они увеличивают диурез, расширяют коронарные и легочные сосуды (эуфиллин), улучшая питание миокарда и функцию дыхания. Эффективно парентеральное введение эуфиллина. Широко применяют производные бензотиадиазина – гипотиазид, обладающий диуретическим и гипотензивным действием. Мочегонные средства назначаются тогда, когда предварительный прием сердечных гликозидов вызвал урежение пульса.
Питание больного при хронической сердечной недостаточности Больным с сердечной недостаточностью необходимо ограничить прием жидкости: количество ее не должно превышать количество мочи, выделенной накануне. Прием соли ограничивают до 4 г, в период отеков 2 г/сут. Пища должна быть высококалорийной, необильной, богатой витаминами; принимать ее следует малыми порциями. Нужно избегать запоров, как факторов, отягощающих сердечную деятельность. На 3 дня назначают диету Карреля, модифицированную Певзнером: 600 мл молока, 10% ра-ра глюкозы 100 мл, 100 г овощных или фруктовых соков в день. В этой диете ограничено количество соли, воды, белка.
При тяжелой гипоксии применяют кислород – через кислородную маску, через зонд, вставленный в нос и при помощи специальных кислородных палаток. Кислород благотворно влияет на сердце, дыхательный центр. Применяют воздушную смесь с 60% кислорода.
Причины, диагностика и прогноз при дилатационной кардиомиопатии

Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день.
Дилатационная кардиомиопатия (ДКМП) — это патологическое расширение камер сердца, из-за чего сердечная мышца перестает справляться со своей функцией перекачивания крови. Если причину патологии установить не удается, ее называют идиопатической, или первичной. Она встречается в половине (по другим данным — в 20–35 %) случаев. Если изменения в сердечной мышце вызваны различными заболеваниями и болезненными состояниями, речь идет о вторичной дилатационной кардиомиопатии.
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
При медленном течении заболевания увеличенные размеры сердца обнаруживают только при инструментальном обследовании, через несколько лет присоединяется сердечная недостаточность (СН). Если ДКМП быстро прогрессирует, то, спустя несколько месяцев после первых симптомов, развивается значительное нарушение кровообращения, и без лечения больному угрожает смерть в течение 2–5 лет.
Причины и факторы риска
Врачам доподлинно не известно, что дает толчок к развитию первичной ДКМП. Среди причин, способных спровоцировать увеличение камер сердца, выделяют три группы:
- Генетическую предрасположенность (передачу по наследству определенных особенностей структуры сердечной мышцы, которые делают ее уязвимой для повреждающих воздействий).
- Аутоиммунные заболевания (системные болезни соединительной ткани): системную красную волчанку, склеродермию, ревматоидный артрит и другие.
- Заболевания и состояния, которые способны запустить процесс растяжения полостей сердца и снижения его способности перекачивать кровь.
Наиболее распространенной причиной вторичной формы заболевания считается ишемическая болезнь сердца (ИБС). В результате инфаркта миокарда перестает сокращаться часть сердечной мышцы. Неповрежденная часть миокарда компенсаторно увеличивается. Среди других заболеваний, которые могут вызвать ДКМП:
- миокардит (острое воспаление сердечной мышцы) на фоне вирусной инфекции — гриппа, тяжелых форм герпеса;
- кокаиновая наркомания, отравление некоторыми металлами, лекарствами (антидепрессантами, цитостатиками, противовоспалительными, гормональными препаратами);
- недостаток витаминов, преимущественно группы В;
- эндокринные заболевания: сахарный диабет, болезни щитовидной железы, гипофиза, надпочечников.
В редких случаях заболевание возникает на фоне беременности. После 8–12 лет систематического злоупотребления спиртным может развиться алкогольная ДКМП («бычье сердце»).
Симптомы
Чаще всего ДКМП начинается по незаметным для больного причинам, какое-то время протекает бессимптомно, но затем состояние ухудшается. Заболевание обычно проявляется в 25–50 лет, у мужчин чаще, чем у женщин, но встречается также у детей и пожилых людей. Основные его признаки:
- Застойная сердечная недостаточность. Ее основные симптомы — слабость, быстрая утомляемость; тяжесть в ногах при физической нагрузке; одышка; отеки, не связанные с почками и т. д.
- Кардиалгии (боли в груди), необязательно связанные с физической нагрузкой. У 25–50 % больных периодически случаются приступы стенокардии.
- Учащенное сердцебиение, сбои сердечного ритма, в тяжелых случаях — фибрилляция предсердий, желудочковая экстрасистолия.
- Тромбоэмболии — возникновение сгустков крови в полостях сердца и их распространение в головной мозг, легкие, сосуды брюшной полости.
Переносимость физических нагрузок с каждой неделей снижается, развивается сердечная астма (приступы удушья по ночам), может участиться ночное мочеиспускание. По мере развития болезни набухают шейные вены появляются отеки нижних конечностей, асцит, гепатомегалия (увеличивается печень).
Диагностика
Диагноз устанавливают после осмотра, сбора анамнеза, на основании анализов и инструментальных методов. Проводят первичный осмотр, расспрашивают больного о его самочувствии и назначают анализы в поликлинике, там же часто делают кардиограмму и УЗИ. Более сложные диагностические манипуляции на сердце выполняют в диагностическом центре или кардиологическом отделении больницы. Только после этого врач назначает лечение.
Физикальные данные осмотра больных ДКМП не специфичны, то есть могут говорить не только об этом заболевании, но и о других нарушениях здоровья. При дилатационной кардиомиопатии внимание врача привлекут:
- цианоз (синюшность кожи);
- отеки на ногах;
- набухшие шейные вены;
- гепатомегалия (увеличение размеров печени).
Простукивая грудную клетку пациента, то есть проводя перкуссию, можно определить увеличенные размеры сердца. При выслушивании сердечных тонов (аускультации) выявляются шумы сердца — они возникают из-за того, что сердечные клапаны не способны препятствовать обратному току крови через расширенные предсердно-желудочковые отверстия. В легких часто определяются влажные хрипы.

Анализы
Лабораторная диагностика позволяет определить, какие заболевания спровоцировали патологию. Также она важна для контроля действенности проводимого лечения.
- Анализ крови и мочи. При вторичной дилатационной кардиомиопатии анализы покажут изменения, свойственные основному заболеванию (низкий уровень гемоглобина при алкоголизме, белок в моче при аутоиммунных болезнях и т. д.).
- Биохимический анализ крови. Исследование определяет уровень холестерина, глюкозы, креатинина и мочевой кислоты (показателей функции почек) для диагностики сопутствующих патологий. Повышение печеночных ферментов указывает на застой крови в печени.
- Развернутая коагулограмма. Она проводится не только для определения свертываемости крови, но и для того, чтобы своевременно выявить появление в крови больного продуктов распада тромбов. Ни тромбов, ни остатков их продуктов в норме быть не должно.
Также проводят иммунологический анализ крови (на наличие антител к микробам, а при аутоиммунных заболеваниях — к собственным клеткам) и на С-реактивный протеин. Уровень этого белка в крови повышается при любом воспалении. При семейных случаях заболевания может потребоваться генетическая диагностика.
Инструментальная диагностика
Инструментальные исследования показывают степень расширения полости сердца, состояние сердечной мышцы и сосудов, позволяют исключить врожденные пороки сердца и клапанов, опухоли. Существуют инвазивные и неинвазивные методы обследования больных с дилатационной кардиомиопатией.
- К неинвазивным, то есть без вмешательства в организм, относятся ЭКГ, ЭхоКГ, рентгеновское исследование грудной клетки. При необходимости врач может назначить и другие обследования: МРТ или компьютерную спиральную томографию сердца:
- ЭКГ (электрокардиография) и СМЭКГ (суточное мониторирование электрокардиограммы) оценивают частоту и выраженность нарушений сердечного ритма, контролируют эффективность лечения аритмий.
- ЭхоКГ (эхокардиография, ультразвуковое исследование сердца) показывает размеры его полостей, толщину миокарда, врожденные и приобретенные пороки. Так, при дилатационной кардиомиопатии все камеры сердца увеличены, толщина стенок органа нормальная или уменьшенная, а сократительная способность левого желудочка снижена. Допплер-ЭхоКГ визуализирует скорость кровотока в коронарных сосудах и через клапаны сердца.
- Рентген грудной клетки делают тем пациентам, у которых другие методы малоинформативны, например, людям с ожирением. На рентгенограмме четко видно увеличение сердца — оно становится «шаровидным».
У больных ДКМП пробу прекращают из-за усталости и одышки. При ишемической болезни сердца человеку трудно выполнять физические упражнения из-за так называемого снижения коронарного резерва. Это означает, что их сердце при возрастании нагрузки не может увеличить кровоток адекватно возросшим потребностям сердечной мышцы, в результате возникает боль в груди и/или специфические изменения на ЭКГ.
Лечение
Если непосредственную причину заболевания выявить не удается (идиопатическая дилатационная кардиомиопатия), больным проводится симптоматическое лечение. Оно направлено на коррекцию сердечной недостаточности, против аритмии и на профилактику тромбоэмболии. При этом больному необходимы:
- Ограничение физической нагрузки. В тяжелых случаях дилатационной кардиомиопатии назначают строгий постельный режим на несколько недель или на месяц. В начале заболевания, после обследования и под контролем врача рекомендуется дозированная физическая активность.
- Диета с повышенным содержанием животного белка; с ограничением соли (
Лечение при диагнозе «вторичная дилатационная кардиомиопатия» комплексное. Это воздействие на основное заболевание (аутоиммунное, эндокринное), а также терапия сердечной недостаточности и ее осложнений.
Консервативная терапия
Основная группа лекарств, применяемых для лечения больных с дилатационной кардиомиопатией, особенно ее семейной формы, — бета-блокаторы (Карведилол, Бисопролол и др.). Они способствуют снижению артериального давления, нормализуют частоту сердечных сокращений, имеют антиаритмическое действие. Лечение начинают только после компенсации сердечной недостаточности у пациента другими препаратами, с минимальной терапевтической дозы. Дозу повышают очень медленно и постепенно доводят ее до максимально переносимой.
При сердечной недостаточности любого происхождения для борьбы с застоем крови в легких, в большом круге кровообращения больным обязательно назначают мочегонные препараты — тиазидовые, тиазидоподобные и петлевые. При значительных отеках указанные диуретики комбинируют с антагонистами альдостерона (Альдактоном®, Верошпироном и Верошпилактоном®). Они также оказываю мочегонное действие и не дают организму терять калий — микроэлемент, важный для нормальной работу сердечной мышцы.
Больным с сердечной недостаточностью также назначают другие лекарства. Некоторые из них нормализуют давление и способствуют выведению избыточной жидкости из тканей. Действие других направлено на регулирование ритма сердца и профилактику осложнений СН.
- Ингибиторы АПФ — Эланаприл, Рамиприл, Перидоприл (Престариум®), Ко-Перинева® (периндоприл + диуретик индапамид). Они снижают АД, улучшают кровообращение, увеличивают переносимость нагрузок сердечной мышцей. Препараты принимают длительно, они рекомендованы всем больным с сердечной недостаточностью.
- Антагонисты рецепторов к ангиотензину II — Витоприл (Лизиноприл), Лозартан, Лориста®, (лозартан + диуретик гидрохлоротиазид). Обладают действием с ингибиторами АПФ, защищают сердечную мышцу и стенки сосудов от неблагоприятных воздействий. Их назначают людям с непереносимостью вышеуказанных препаратов, а при тяжелой (декомпенсированной) форме сердечной недостаточности — в комплексе с ними.
- Сердечные гликозиды (Дигоксин, Целанид®, Строфантин, Коргликон) назначаются при некоторых аритмиях. Они повышают работоспособность сердечной мышцы и нормализуют ее сократительную способность, уменьшают одышку и другие проявления застоя в легких.
- Антиагреганты и непрямые антикоагулянты — Аспирин, Гепарин. Их прописывают при аритмиях, высоком риске нарушения свертывания крови и тромбоэмболии.
Однако рано или поздно наступает время, когда консервативная терапия перестает действовать. И тогда приходит очередь хирургического лечения — операций по коррекции сердечных функций или пересадке сердца.
Хирургическое лечение и электрофизиологические методы
Дилатационная кардиомиопатия — это необратимое изменение сердечной мышцы, и до недавнего времени единственным стопроцентно действенным способом вернуть пациенту нормальное качество жизни была трансплантация сердца. Однако сегодня освоены и другие виды оперативных вмешательств:
- Имплантация кардиостимулятора (двух- и трехкамерная электростимуляция сердца).
- Динамическая кардиомиопластика. Операция состоит в обертывании сердца, пострадавшего от ДКМП, участком мышцы спины больного. Она улучшает переносимость физической нагрузки, снижает потребность в лекарствах улучшает результаты лечения, но незначительно увеличивает продолжительность жизни.
- Вживление внесердечного сетчатого каркаса из нескольких слоев синтетических скрученных нитей: его закрепляют на границе предсердий и желудочков сердца. Объем искусственной сеточки в максимально растянутом виде не превышает максимальный объем сердца при расслаблении. Она очень эластична, и поэтому со временем объемы желудочков немного уменьшаются, а «насосная» функция сердца улучшается.
- Протезирование клапанов.
- Имплантация устройств вспомогательного кровообращения: насосов, вживляемых в зону верхушки левого желудочка, которые перекачивают кровь в аорту. Эта операция намного дороже предыдущих и имеет высокий риск тромбозов, тромбоэмболий, а также инфекционных осложнений.
Трансплантация сердца считается операцией выбора для пациентов с терминальной сердечной недостаточностью. Основной критерий для определения показаний к пересадке сердца — прогноз выживаемости больного без пересадки в течение года без трансплантации составляет ниже 50 %.
Экспериментальные методы
Один из инновационных способов лечения патологических изменений в структуре сердечной мышцы — терапия стволовыми клетками, взятыми, как правило, из костного мозга самого больного. Клеточная терапия основана на способности стволовых клеток преобразовываться в клетки любых тканей организма при физическом контакте с ними, способствуя тканевой регенерации. В данном случае это клетки сердца, или кардиомиобласты.
После введения в миокард стволовые клетки и кардиомиобласты замещают собой клетки рубцовой (соединительной) ткани, которая мешает работе сердечной мышцы. Благодаря оздоровлению мышечной ткани повышается сократительная способность сердца, нормализуются показатели его работы, улучшается состояние коронарных артерий и других сосудов. Соответственно, у больного исчезают отеки и налаживаются функции прочих внутренних органов: печени и почек, легких.
В настоящее время метод терапии стволовыми клетками при заболеваниях миокарда исследован недостаточно. Поэтому такое лечение проводится в немногих клиниках в качестве клинических испытаний.
Прогноз и профилактика
Когда причины патологии не выяснены, на них невозможно воздействовать. Поэтому в течение 5 лет после появления первых «сердечных» симптомов погибает около пятидесяти процентов больных с диагнозом «первичная дилатационная кардиомиопатия»:
- большинство умирает внезапно, вследствие тяжелых нарушений сердечного ритма или закупорки важной артерии тромбом (тромбоэмболии);
- причина смерти остальных больных — необратимое прогрессирование хронической сердечной недостаточности.
Для форм с известной этиологией смертность ниже, чем для идиопатической ДКПМ. Так как причина и факторы риска патологии понятны, больному можно назначить консервативное лечение или провести операцию, чтобы замедлить развитие заболевания.
Пересадка сердца намного улучшает прогноз: трое из четверых больных после трансплантации живут дольше 10 лет. Однако результаты операции в немалой степени зависят от общего состояния здоровья больного, сопутствующих заболеваний и других факторов.
Так как в большинстве случаев неизвестно, что дает толчок к началу развития дилатационной кардиомиопатии, полноценная ее профилактика невозможна. Однако своевременное лечение болезней — факторов риска снизит вероятность ДКПМ. Если у человека уже диагностирована начальная стадия расширения камер сердца, необходимо полностью отказаться от алкоголя. Это приостановит развитие патологии и снизит вероятность осложнений.
Родственникам больного после постановки ему диагноза «ДКМП» стоит обратиться к врачу и пройти обследования. В случае генетической предрасположенности это поможет выявить у них заболевание на самой ранней стадии сердечной недостаточности и начать полноценное лечение.
 26-07-2019
26-07-2019 0 Просмотров
0 Просмотров 0 комментариев
0 комментариев 0 Рейтинг
0 Рейтинг