Электрокардиография (ЭКГ) – процедура определения электрической активности сердца и последующая ее регистрация на пленке. Метод дает информацию о частоте и ритме сердцебиения, показывает расположение сердца, позволяет оценить скорость проведения электрического импульса.
Исследование проводится с помощью специального прибора. К коже прикрепляют электроды, электрокардиограф фиксирует суммарную разность потенциалов всех клеток сердца в определённом отведении (между двумя точками) и выводит данные.
С помощью ЭКГ диагностируют отклонения в работе сердца: блокады, различные формы аритмии, нарушения функций.
За время беременности женщины проходят ЭКГ минимум два раза. Процедура проводится как для самой беременной, так и для плода. В случае отсутствия показаний к проведению исследования, кардиограмму снимают для постановки на учет и оформления декретного отпуска.
В период беременности объем циркулирующей крови увеличивается, меняется уровень гормонов, как следствие повышается нагрузка на сердечнососудистую систему. ЭКГ проводится на ранних сроках беременности, чтобы диагностировать отклонения, если они имеются, назначить необходимое лечение, предотвратить возможные осложнения.
Показания к ЭКГ:
- Частые скачки давления
- Боли в области сердца
- Головокружения, обмороки
- Различные осложнения во время беременности: тяжелые формы гестоза и токсикоза, маловодие, многоводие.
Если беременность протекает нормально, то электрокардиограмма не покажет сильных изменений. При выявлении отклонений от нормальных показателей, негативных изменений беременную направляют к кардиологу.
Процедура ЭКГ
ЭКГ для беременных не отличается от стандартной процедуры электрокардиографии. Пациент находится в положении лежа. Врач дает возможность несколько минут отдохнуть и расслабиться, так как стресс и физическое напряжение оказывают влияние на результаты кардиограммы.На голени и запястья крепятся специальные пластины, к груди – электроды. Поверхность кожи обезжиривают, протирая спиртом, для улучшения проведения импульса.
На правую руку размещают красный электрод, на левую – желтый. На левую ногу прикрепляют зеленый электрод, на правую – черный. Он необходим для заземления тока, в случае если электрокардиограф выйдет из строя. На выходной ленте отображаются 12 графиков с направлениями сердечных электроимпульсов.На обследование нужно приходить отдохнувшей, не волноваться, принять пищу за два часа до обследования.Процедура занимает от 15 до 20 минут. Полученную кардиограмму отправляют на расшифровку к врачу.
Отведения для обычной процедуры ЭКГ
- Стандартные: – между руками (I); между левой ногой и правой рукой (II); между левой ногой и левой рукой (III)
- Усиленные (от конечностей): – от правой руки (aVR); от левой руки (aVL); от левой ноги (aVF)
- Грудные отведения: – V1, V2, V3, V4, V5, V6
Дополнительные отведения
- По Нэбу (применяется для регистрации потенциала между точками на грудной клетке)
- Отведения V7-V9 для продолжения стандартных отведений на груди
- V3R — V6R (отражение грудных отведений V3 — V6)
Расшифровка и норма показаний
Норма показаний частоты сердцебиения (ЧСС): 60-80 ударов в минуту. Менее 60 уд/мин – брадикардия. Встречается у спортсменов. Более 90 уд/мин – тахикардия. Возникает при эмоциональной и физической нагрузке у здоровых людей
Правильный ритм – синусовый. Предсердный или желудочковый ритмы требуют дополнительной диагностики и лечения.
Положение сердца характеризуется показателем ЭОС (электрическая ось сердца). Норма: от 30 до 70 градусов. Во время беременности значение от 70 до 90 градусов не является патологией. Зачастую происходит смещение сердца и диафрагмы. Движение происходит по сагиттальной оси. В таком случае показатели нормы синусовые. После рождения ребенка показатели приходят в норму.
Скорость проведения возбуждения определяется по расположению и размеру зубцов на кардиограмме. Время проведения электрического импульса увеличивается при блокадах (предсердная, атриовентрикулярная, блокада ножек пучка Гиса)
Пример нормы заключения ЭКГ: Ритм правильный синусовый, ЧСС 75 уд/мин, ЭОС нормальная
ЭКГ плода (КТГ): Проводится на последних сроках беременности, перед родами. Показывает частоту сердцебиения плода, движения ребенка. При родах – частоту схваток. На более ранних сроках КТГ проводят для изучения состояния плода.
Безопасность
Электрокардиография – один из самых безопасных видов диагностики. Процедура ЭКГ является абсолютно безболезненной и безопасной для будущей мамы и ребенка. Во время исследования не происходит какого-либо воздействия на органы и ткани. Не вызывает изменений в молоке женщины. ЭКГ – это всего лишь регистрация электрополя, идущего от сердца. Не имеет противопоказаний. Проводится для беременных женщин, плода, маленьких детей, людей в тяжелом состоянии.
• Сначала описывают ритм, ЧСС и тип ЭКГ.
• Затем кратко указывают явные изменения, например, такие, как полная блокада ПНПГ, подозрение на гипертрофию ЛЖ, острый ИМ передней локализации.
• Если данные ЭКГ не однозначны, то описывают только морфологические изменения ЭКГ, например, вместо диагноза «ишемическая болезнь сердца» пишут «нарушение реполяризации миокарда в левых грудных отведениях».
Существуют различные варианты описания ЭКГ. Раньше сначала измеряли высоту (например, зубца R в милливольтах или миллиметрах) и ширину (например, зубца Р и комплекса QRS в секундах) отдельных зубцов и длительность интервалов (PQ или QT в секундах) и указывали результаты измерения в заключении.
Однако в настоящее время это делает сам прибор при помощи встроенной в него программы. Поэтому мы не будем подробно останавливаться на этом.
При описании ЭКГ рекомендуем придерживаться следующей последовательности действий:
1. Ритм сердца: сначала опишите ритм, например, синусовый ритм или фибрилляция предсердий.
2. ЧСС: например, 60 в минуту или 80 в минуту.
3. Тип ЭКГ: левый или правый тип.
4. Интерпретация формы ЭКГ: достаточно привести в заключении патологические данные и изменения, например «зубец Р во II отведении уширен до 0,14 с, комплекс QRS в отведениях V5 и V6 деформирован и уширен (0,13 с).
Высота зубца R в отведениях V5 и V6 повышена и составляет 3 мВ, сегмент ST горизонтальный, ниже изолинии (0,3 мВ), зубец Т отрицательный (-0,5 мВ)».
5. В конце необходимо составить краткое заключение, указывая в нем сначала ритм сердца, ЧСС и тип ЭКГ. Затем, если возможно, формулируют диагноз (если в нем нет сомнений), например: «полная блокада правой ножки пучка Гиса», «острый ИМ передней стенки», «подозрение на гипокалиемию», «синдром WPW», «желудочковая тахикардия».
В неясных случаях, когда клинические данные отсутствуют, приводят только морфологическое описание изменения ЭКГ. Например, вместо диагноза ИБС указывают на нарушение реполяризации в прекордиальных отведениях.
Ошибочное заключение недопустимо, так как это может, как уже говорилось ранее, нанести непоправимый ущерб здоровью больного.
2. Подсчет амплитуды зубцов и длительности интервалов:
3. Отклонение сегмента S-T от изолинии и изменения зубца T
4. Частота сердечного ритма: ( 60/ R-R).
5. Систолический показатель: СП = (Q-T/ R-R) * 100% = …% (его отклонение от нормы).
6. Угол α в градусах.
Заключение по ЭКГ
Заключение формулируется в определенном порядке: указывается ритм, положение электрической оси сердца, нарушения проводимости, дается трактовка изменения зубцов и сегмента S-T.
99. Экг-признаки синусового ритма. Синусовые аритмия, брадикардия, тахикардия.
Признаками синусового ритма на ЭКГ являются:
– наличие зубца Р перед каждым комплексом QRS;
– зубец Р положительный в отведениях I, II и отрицательный в aVR;
– постоянный и нормальный интервал P−Q (0,12−0,20 с).
ЭКГ – признаки синусовой тахикардии:
1) наличие зубца P синусового происхождения
2)частота сердечного ритма более 100 ударов в минуту
3) значительное укорочение интервала T-P, в меньшей степени – интервала P-Q
4) косовосходящая депрессия сегмента S-T (при высокой частоте ритма).
ЭКГ – признаки синусовой брадикардии:
1) наличие зубца Р синусового происхождения
2) ЧСС менее 50, но не ниже 40 ударов в минуту
3) удлинение интервала T-P и в меньшей степени интервала P-Q.
ЭКГ – признаки синусовой аритмии:
1) наличие зубца Р синусового происхождения
2) нерегулярный ритм (разные R-R)
3) колебания длительности интервалов R-R превышает 0,15 ,,
100. Экг-признаки гипертрофии правого и левого предсердий. Клиническая интерпретация.
При гипертрофии левого предсердия наблюдаются следующие изменения:
1) Уширение зубца Р более 0,11" (до 0,12" и более), что связано с увеличением времени охвата возбуждением гипертрофированного левого предсердия.
2) Деформация (двувершинность, «двугорбость») зубца Р с увеличением амплитуды второй фазы в отведениях I, II, аVL, V5, V6, т. е. в тех отведениях, оси которых более или менее параллельны вектору ЭДС левого предсердия.
Расстояние между двумя вершинами зубца Р более 0,02".
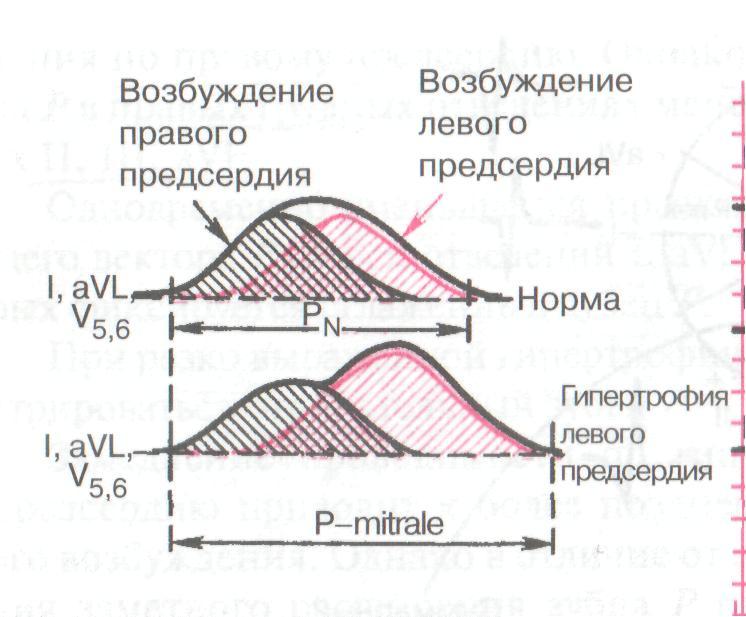
3) Двухфазность (+ –) зубца Р в отведенияи V1 (реже в V2 ) с резким преобладанием второй (терминальный) отрицательной его фазы, отражающей возбуждение левого предсердия.
4) РIII может быть не виден («превращается в точку»), т.к. вектор предсердий становится перпендикулярным оси III отведения.
5) Углубление зубца Р в отведении аVR, так как полярность этого отведения направлена в сторону, противоположную вектору ЭДС левого предсердия (широкий двугорбый отрицательный Р).
Гипертрофия левого предсердия встречается главным образом при митральных пороках сердца (при перегрузке левого предсердия давлением или объемом), особенно при митральном стенозе, вследствие чего вышеописанная конфигурация зубца Р в стандартных и грудных отведениях носит название «Р mitrale» («P sinistrocardiale»).
При гипертрофии правого предсердия наблюдаются следующие изменения:
1) Зубец Р становится высоким, симметричным, одновершинным, заостренным («готическим*», как «крыша домика») в тех отведениях, которые отражают преимущественно потенциалы правого предсердия, т. е. во II, III, аVF, V1, V2.
2) Поскольку правое предсердие обуславливает образование начальной и средней частей зубца Р, при его гипертрофии общая продолжительность зубца Р не увеличивается*.
3) Если Р в отведении V1 остается двухфазным (+ –), то, в отличие от гипертрофии левого предсердия, при этом преобладает первая (+) фаза этого зубца.
Высокий зубец Р при гипертрофии правого предсердия может наблюдаться не только в V1, но и в V2, и в V3, а иногда с V1 по V5 отведениях.
Чем выраженнее гипертрофия правого предсердия, тем в бóльшем количестве грудных отведений отмечается высокий, заостренный (+) зубец Р.
4) В I стандартном отведении Р сглажен или нередко отрицательный (–).
5) В усиленных отведениях от конечностей при гипертрофии правого предсердия:
в aVR характерен глубокий, заостренный, отрицательный (–) Р,
в aVL при резко выраженной гипертрофии правого предсердия Р может
в aVF (как указывалось выше) характерен высокий, заостренный (готический), положительный (+) зубец Р .
Наиболее постоянным признаком гипертрофии правого предсердия является высокий, заостренный (готический) зубец Р во II, III и аVF отведениях (Р больше 2,5 мм).
Гипертрофия правого предсердия встречается либо при пороках правой половины сердца, первичной легочной гипертензии, либо чаще при легочных заболеваниях [т.к. легочные заболевания встречаются чаще пороков правой половины сердца], вследствие чего описанный зубец Р носит название «Р – рulmonale» («P dextrocardiale»).
 26-07-2019
26-07-2019 0 Просмотров
0 Просмотров 0 комментариев
0 комментариев 0 Рейтинг
0 Рейтинг