Кровь заключена в систему трубок, в которых она благодаря работе сердца как "нагнетательного насоса" находится в непрерывном движении. Циркуляция крови является непременным условием обмена веществ. Как только нарушается эта циркуляция, наступает болезнь, а при ее прекращении – гибель человека.
Анатомически кровеносные сосуды делятся на артерии, артериолы, прекапилляры, капилляры, посткапилляры, венулы и вены. Артерии и вены относят к магистральным сосудам, остальные сосуды формируют микроциркуляторное русло (рис. № 106).
Артерии– это кровеносные сосуды, несущие кровь от сердца, независимо от того какая кровь: артериальная или венозная в них находится. Представляют собой трубки, стенки которых состоят из трех оболочек: наружной соединительнотканной (адвентиции), средней гладкомышечной (медии) и внутренней эндотелиальной (интимы). Кроме того, стенки большинства артерий имеют еще между внутренней и средней оболочками внутреннюю эластическую мембрану, а между наружной и средней оболочками – наружную эластическую мембрану. Эти эластические мембраны придают стенкам артерий добавочную прочность, упругость и обеспечивают их постоянное зияние. Самые тонкие артериальные сосуды называются артериолами. Они переходят в прекапилляры, а последние – в капилляры.
Капилляры – это микроскопические сосуды, которые находятся в тканях и соединяют артериолы с венулами (через пре- и посткапилляры). Прекапилляры (прекапиллярные артериолы, метартериолы) отходят от артериол у начала которых находятся гладкомышечные прекапиллярные сфинктеры, регулирующие кровоток. От прекапилляров начинаются истинные капилляры, которые вливаются в посткапилляры (посткапиллярные венулы). По мере слияния посткапилляров образуются венулы – самые мелкие венозные сосуды. Они вливаются в вены. Диаметр артериол составляет от 30 до 100 мкм, капилляров – от 5 до 30 мкм, венул – 30-50-100 мкм.
Вены– это кровеносные сосуды, несущие кровь к сердцу, независимо от того какая кровь: артериальная или венозная в них находится. Стенки вен гораздо тоньше и слабее артериальных, но состоят из тех же трех оболочек. Однако эластические и мышечные элементы в венах развиты меньше, поэтому стенки вен более податливы и могут спадаться. В отличие от артерий многие вены (нижних, верхних конечностей, туловища и шеи) имеют клапаны (полулунные складки внутренней оболочки), препятствующие обратному току крови в них. Не имеют клапанов только обе полые вены, вены головы, почечные вены, воротная и легочные вены.
Разветвления артерий и вен могут соединяться между собой соустьями, называемыми анастомозами.
Функционально различают несколько видов кровеносных сосудов.
1) Магистральные сосуды – это наиболее крупные артерии, в которых оказывается небольшое сопротивление кровотоку.
2) Резистивные сосуды (сосуды сопротивления) – это мелкие артерии и артериолы, которые могут изменять кровоснабжение тканей и органов. Артериолы И.М. Сеченов называл "кранами кровеносной системы". Имея хорошо развитую мышечную оболочку, артериолы в зависимости от потребностей органа могут сужаться и расширяться, изменяя тем самым кровоснабжение органа и ткани.
3) Истинные капилляры (обменные сосуды) – сосуды, стенки которых обладают высокой проницаемостью, благодаря чему происходит обмен веществами между кровью и тканями. Являются важнейшим отделом сердечно-сосудистой системы.
4) Емкостные сосуды – венозные сосуды, вмещающие 70-80% всей крови (вены, венулы).
5) Шунтирующие сосуды – артериоло-венулярные анастомозы, обеспечивающие прямую связь между артериолами и венулами в обход капиллярного русла.
Лабораторная работа № 7
Сердечно-сосудистая система. Кровеносные и лимфатиеские сосуды
Общие сведения о сердечно-сосудистой системе
а) Сердечно-сосудистая система включает три компонента –  сердце, сердце,  кровеносные сосуды и кровеносные сосуды и  лимфатические сосуды. б) А. При этом нередко сердце и кровеносные сосуды объединяют в системукровообращения. Б. Лимфатические же сосуды рассматривают как часть лимфатическойсистемы, включающей ещё и лимфатические узлы. лимфатические сосуды. б) А. При этом нередко сердце и кровеносные сосуды объединяют в системукровообращения. Б. Лимфатические же сосуды рассматривают как часть лимфатическойсистемы, включающей ещё и лимфатические узлы. |
7.2. Компоненты системы кровообращения
Виды кровеносных сосудов
1. Кровеносные сосуды и сердце образуют замкнутую циркуляторную систему. 2. По положению в этой системе кровеносные сосуды делятся на следующие виды:  3. В артериях кровь течёт от сердца к органам и тканям, а в венах – от тканей к сердцу. 4. а) Капилляры – тончайшие сосуды, через стенки которых происходит обмен веществами между кровью и тканями. б) А. Артериоло-венулярные анастомозы (АВА), как и капилляры, связывают артериолыи венулы; 3. В артериях кровь течёт от сердца к органам и тканям, а в венах – от тканей к сердцу. 4. а) Капилляры – тончайшие сосуды, через стенки которых происходит обмен веществами между кровью и тканями. б) А. Артериоло-венулярные анастомозы (АВА), как и капилляры, связывают артериолыи венулы;  но, в отличие от капилляров, в них не совершается обменвеществами между кровью и тканями. но, в отличие от капилляров, в них не совершается обменвеществами между кровью и тканями. |
 |
Б. Т.е. с помощью этих анастомозов часть крови может проходить через органы "транзитом" – не меняя своего состава. в) Артериолы, капилляры, АВА и венулы объединяются понятием "сосуды микроциркуляторного русла". 5. а) Обычно вены (кроме поверхностных вен) идут рядом с артерией, образуя вместе с ней и соответствующим нервом сосудисто-нервный пучок. б) При этом  мелкие и средние артерии часто сопровождаются двумя венами, мелкие и средние артерии часто сопровождаются двумя венами,  а крупные артерии – одной. а крупные артерии – одной. |
7.3. Компоненты лимфатической системы
Кроме кровеносных сосудов, в организме имеются и лимфатические сосуды.
| Начальные участки системы | 1. а) Лимфатические сосудыначинаются слепыми концамилимфатических капилляров,которые находятся во всех тканях и органах. б) Здесь путём фильтрации тканевой жидкости через стенки капилляров образуетсялимфа. | Схема – лимфатическая система. 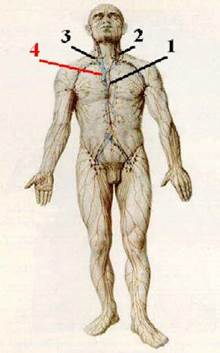 |
в) С ней уносятся  избыток воды, избыток воды,  продукты жизнедеятельности, продукты жизнедеятельности,  инородные частицы. 2. а) Лимфатические капилляры многократно соединяются друг с другом, формируя сети. б) В то же время они постепенно переходят в более крупные лимфатические сосуды, которые, в конце концов, выходят из органа. инородные частицы. 2. а) Лимфатические капилляры многократно соединяются друг с другом, формируя сети. б) В то же время они постепенно переходят в более крупные лимфатические сосуды, которые, в конце концов, выходят из органа. |
||
| Лимфоузлы | 1. а) Вне органов сосудыпрерываются многочисленнымилимфоузлами, содержащими лимфоциты (п. 8.3.3.2). б) Благодаря этому, происходит задержка и обезвреживаниенаходящихся в лимфе инородных частиц. 2. а) По лимфатическим путям начинают своё распространение от тканей и малигнизированные клетки. б) Они тоже могут уничтожаться в лимфоузлах. в) Если же этого не происходит, образуются метастазы (очаги размножения опухолевых клеток) по ходу лимфатических сосудов. | |
| Крупные сосуды | 1. а) Самый крупный лимфатический сосуд – грудной проток (ductus thoracicus) (1). б) Он собирает 75 %всей лимфы и впадает в левый венозный угол (2). 2. Другая часть лимфы течёт в правый лимфатический проток, впадающий в правый венозный угол (3). 3. Таким образом, лимфа попадает в русло крупных вен, сливающихся вскоре в верхнюю полую вену (4). | |
| Резюме | 1. Следовательно, в определённом отношении лимфатические сосуды как бы дополняют венозный отдел сердечно-сосудистой системы. 2. Вместе с тем, в связи с наличием лимфоузлов, функции лимфатической системы гораздо шире. |
7.4. Развитие сердечно-сосудистой системы
Схема
1. Развитие сердечно-сосудистой системы отражается схемой.- 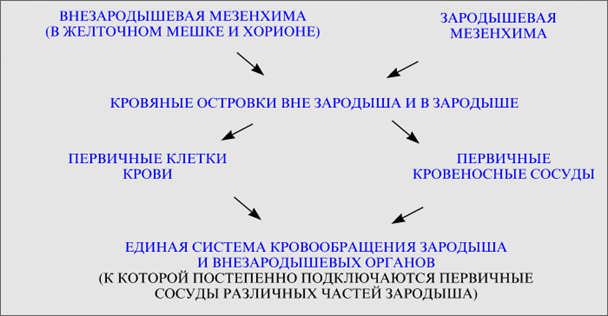 2. а) Дальнейшее развитие отдельных участков сосудистой стенки происходит под влиянием гемодинамических условий – 2. а) Дальнейшее развитие отдельных участков сосудистой стенки происходит под влиянием гемодинамических условий –  давления первичной крови, давления первичной крови,  величины его скачков, величины его скачков,  скорости кровотока. б) В результате, различные виды сосудов (аорта, средние и мелкие артерии, капилляры, вены) приобретают те или иные особенности строения. скорости кровотока. б) В результате, различные виды сосудов (аорта, средние и мелкие артерии, капилляры, вены) приобретают те или иные особенности строения. |
7.5. Принцип строения сосудов
Не нашли то, что искали? Воспользуйтесь поиском:
Различают три вида сосудов: артерии, вены и капилляры. Артериями называют сосуды, по которым кровь течёт от сердца к органам. Самый крупный из них — аорта. В органах артерии ветвятся на сосуды более мелкого диаметра — артериолы, которые в свою очередь распадаются на капилляры. Перемещаясь по капиллярам, артериальная кровь постепенно превращается в венозную, которая течёт по венам.
Два круга кровообращения
Все артерии, вены и капилляры в организме человека объединяются в два круга кровообращения: большой и малый. Большой круг кровообращения начинается в левом желудочке и заканчивается в правом предсердии. Малый круг кровообращения начинается в правом желудочке и оканчивается в левом предсердии.
Кровь движется по сосудам за счёт ритмичной работы сердца, а также разницы давления в сосудах при выходе крови из сердца и в венах — при возвращении её в сердце. Ритмические колебания диаметра артериальных сосудов, вызываемые работой сердца, называются пульсом.
По пульсу легко определить количество сокращений сердца в минуту. Скорость распространения пульсовой волны около 10 м/с.
Скорость тока крови в сосудах составляет в аорте около 0,5 м/с, а в капиллярах всего лишь 0,5 мм/с. Благодаря столь малой скорости течения крови в капиллярах кровь успевает отдавать кислород и питательные вещества тканям и принять продукты их жизнедеятельности. Замедление тока крови в капиллярах объясняется тем, что их количество огромно (около 40 млрд.) и, несмотря на микроскопические размеры, их суммарный просвет в 800 раз больше просвета аорты. В венах, с их укрупнением по мере приближения к сердцу, суммарный просвет кровяного русла уменьшается, и скорость тока крови увеличивается.
Кровяное давление
При выбрасывании очередной порции крови из сердца в аорту и в лёгочную артерию в них создаётся высокое кровяное давление. Кровяное давление повышается, когда сердце, сокращаясь чаще и сильнее, выбрасывает в аорту больше крови, а также при сужении артериол.
Если артерии расширяются, кровяное давление падает. На величину кровяного давления влияет также количество циркулирующей крови и её вязкость. По мере удаления от сердца давление крови уменьшается и становится наименьшим в венах. Разность между высоким давлением крови в аорте и лёгочной артерии и низким, даже отрицательным давлением в полых и лёгочных венах обеспечивает непрерывный ток крови по всему кругу кровообращения.
У здоровых: людей в состоянии покоя максимальное кровяное давление в плечевой артерии составляет в норме около 120 мм рт. ст., а минимальное — 70–80 мм рт. ст.
Стойкое повышение кровяного давления в состоянии покоя организма называется гипертонией, а его понижение — гипотонией. В обоих случаях нарушается кровоснабжение органов, ухудшаются условия их работы.
Лимфообращение
Лимфообращением называется, движете лимфы по сосудам. Лимфатическая система способствует дополнительному оттоку жидкости из органов. Движение лимфы очень медленное (03 мм/мин). Она движется в одном направлении — от органов к сердцу. Лимфатические капилляры переходят в более крупные сосуды, которые собираются в правый и левый грудные протоки, впадающие в крупные вены. По ходу лимфатических сосудов располагаются лимфатические узлы: в паху, в подколенной и подмышечной впадинах, под нижней челюстью.
В составе лимфатических узлов находятся клетки (лимфоциты), обладающие фагоцитарной функцией. Они обезвреживают микробы и утилизируют чужеродные вещества, проникшие в лимфу, в результате чего лимфатические узлы припухают, становясь болезненными. Миндалины — лимфоидные скопления в области зева. Иногда в них сохраняются болезнетворные микроорганизмы, продукты обмена которых отрицательно влияют на функцию внутренних органов. Часто прибегают к удалению миндалин хирургическим путём.
Функции лимфатической системы:
· Участие в обменных процессах и поддержание гомеостаза
· Участие в иммунных реакциях (лимфоузлы – своеобразные биологические фильтры, в которых задерживаются патогенные микробы)
· Кроветворная (в лимфоузлах образуются некоторые формы лейкоцитов)
Значение тренировки сердца.
Запасные силы сердца. Минутный объем крови, выбрасываемой сердцем в аорту, резко меняется в зависимости от потребности организма в кислороде. Так, при быстром беге, при тяжелом физическом труде потребность в кислороде повышается по крайней мере в 6—8 раз. Во время сна, наоборот, потребление кислорода снижается. Увеличить минутный объем, а следовательно, усилить свою работу сердце может двумя путями: учащением сокращений и повышением систолического объема.
Сердце человека, ведущего малоподвижный образ жизни и не привыкшего к физической работе, лишь в очень малой степени может менять объем сокращений. Оно увеличивает свою работу почти исключительно путем учащения сокращений, что ведет к резкому укорочению сердечных циклов. Так, при 160—180 сокращениях в минуту на долю каждого цикла приходится менее 0,4 секунды. При таком темпе сокращение желудочков длится столь короткое время, что они не успевают развить полную силу и изгнать всю находящуюся в них кровь. К тому же пауза, во время которой сердце отдыхает и наполняется кровью, почти совсем отсутствует. В результате слабеет работа сердечной мышцы и уменьшается наполнение сердца кровью, притекающей из вен.
Увеличение систолического объема происходит за счет большего расширения желудочков во время диастолы. Предел, до которого может увеличиться вместимость желудочков во время диастолы, составляет величину запасных, или резервных, сил сердца.:
Повышение запасных сил достигается путем тренировки сердца, иными словами, частым предъявлением сердечной мышце повышенных требований. Подвижный образ жизни, физическая работа, занятия гимнастикой, спортом — все это укрепляет сердечную мышцу, делает ее более толстой и более растяжимой.
Тренированное сердце спортсмена при интенсивной работе может повысить минутный объем в 8—10 раз. У хорошо тренированных людей в условиях покоя частота сердечных сокращений не достигает 60 в минуту, а нередко снижается до 40—50. Зато систолический объем увеличен до 80—90 мл, а иногда даже до 120 мл. У спортсменов, специализировавшихся на длительных напряжениях, например у бегунов на сверхдлинные дистанции, пульс при покое может снижаться до 32—35 ударов в минуту.
В момент большого напряжения тренированное сердце может сокращаться более 200 раз в секунду при систолическом объеме, равном 180—200 мл и даже до 240 мл.
Предел работоспособности человека в значительной степени определяется запасными силами сердца. Их значение становится особенно очевидным в тех случаях, когда жизнь предъявляет сердцу необычно большую и длительную нагрузку, например при заболеваниях. Известно, что при воспалении легких и при других тяжелых болезнях наступление смерти чаще всего зависит от недостаточной деятельности сердца: оно оказывается слишком слабым н не может удовлетворить связанные с болезнью повышенные требования организма.
Переутомление сердца. Если на. долю сердца выпадает чрезмерная, непосильная работа, оно быстро утомляется, его сокращения становятся более слабыми, уменьшается количество крови, выбрасываемой в аорту. Чрезмерное напряжение сердечной мышцы не только не способствует укреплению сердца, но, наоборот, очень вредно сказывается на его работе и на общем состоянии организма. При частой перегрузке сердце растягивается, а сердечная мышца становится вялой и дряблой. Люди с переутомленным сердцем неспособны выполнять большую работу, с трудом поднимаются на лестницу и, что особенно важно, плохо переносят тяжелые болезни. У таких людей может наступить резкое ослабление сердечной деятельности, и даже смерть от остановки (паралича) сердца, или, как иногда говорят, от «разрыва» сердца. Ослаблению сердечной деятельности может способствовать чрезмерный физический труд, злоупотребление спортом, длительные умственные занятия, сопровождающиеся бессонными ночами, курение табака. Постоянное употребление алкоголя нередко вызывает жировое перерождение сердечной мышцы, при котором мышечная ткань постепенно заменяется жировой. Накопление жира ослабляет сердечную мышцу и может сделать работу сердца недостаточной.
Тренировка детского сердца. Каждая мышца становится толще и сильнее, если она много работает: толщина волокон неработающей мышцы уменьшается, сила ее сокращений снижается. Сердечная мышца всегда работает, что, несомненно, должно способствовать сохранению силы ее сокращений. В течение первых двух лет жизни наблюдается быстрый рост тела, увеличение длины кровеносных сосудов и особенно количества капилляров, а также усиление двигательной активности ребёнка. Все это предъявляет к сердцу повышенные требования: оно должно сильнее сокращаться. Такая естественная тренировка содействует тому, что сердце интенсивно растёт и значительно увеличивается сила его сокращений, о чем свидетельствует повышение систолического кровяного давления.
Пока ребенок здоров, естественная тренировка его сердца в достаточной мере удовлетворяет потребности организма. Однако запасные силы сердца ребенка далеко не всегда могут обеспечить резко повышенные потребности организма при заболеваниях. У детей не только грудного, но и дошкольного возраста даже такие заболевания, которые у взрослых протекают почти при нормальной температуре (например, расстройства кишечника, воспаление верхних дыхательных путей), вызывают сильное повышение температуры и предъявляют сердцу очень большую нагрузку, что ведет к ослаблению его деятельности. Причиной нарушения сердечной деятельности может быть хронический насморк, воспалительные процессы в ушах, почках и других органах и даже глисты, если они длительное время находятся в организме.
Ослаблением или нарушением сердечной деятельности после перенесённого заболевания объясняется бледность, вялость, лёгкая утомляемость, малая подвижность ребёнка, что нередко сопровождается учащённым пульсом и одышкой. Особенно часто сердце страдает от повторных заболеваний ангиной, от хронического воспаления миндалин (тонзиллита), вирусного гриппа, скарлатины. Последствием этих болезней может быть ревматическое заболевание сердца (ревмокардит), которое ведёт к изменениям во внутренней оболочке сердца — эндокарде, сердечной мышце, клапанах сердца. Ревмокардит — наиболее частая причина пороков сердца у детей и подростков.
Для укрепления сердца ребёнка нужно, в первую очередь, заботиться об общем укреплении организма, в частности об организации правильного режима дня с достаточным пребыванием на свежем воздухе. Существенное значение имеет все то, что говорилось об укреплении нервной системы, так как ухудшение её состояния способствует ослаблению сердечной деятельности. Особое значение имеет усиление естественной тренировки сердца ребёнка, т.е. повышение его двигательной активности. Надо, однако, тщательно устранять перегрузку сердца, а также беречь нервную систему, особенно в период после перенесённых заболеваний и всякий раз, когда ребёнок становится вялым и легко утомляется.
29. Иммунитет; виды, механизм, возрастные особенности. Профилактические прививки
Иммунитет — невосприимчивость, сопротивляемость организма к инфекциям и инвазиям чужеродных организмов (в том числе — болезнетворных микроорганизмов), а также воздействию чужеродных веществ, обладающих антигенными свойствами. Иммунные реакции возникают и на собственные клетки организма, измененные в антигенном отношении. Обеспечивает гомеостаз организма на клеточном и молекулярном уровне организации. Реализуется иммунной системой. Биологический смысл иммунитета — обеспечение генетической целостности организма на протяжении его индивидуальной жизни. Развитие иммунной системы обусловило возможность существования сложно организованных многоклеточных организмов.
Имму́нная систе́ма — подсистема, объединяющая органы и ткани, которые защищают организм от заболеваний, идентифицируя и уничтожая опухолевые клетки и патогены.
Выделяют две основные формы иммунитета– видовой (врожденный) и приобретенный. Приобретенный иммунитет может быть естественный (результат встречи с возбудителем) и искусственный (иммунизация),активный (вырабатываемый) и пассивный (получаемый), стерильный (без наличия возбудителя) и нестерильный (существующий в присутствии возбудителя в организме), гуморальный и клеточный, системный и местный, по направленности антибактериальный, антивирусный, антитоксический, противоопухолевый, антитрансплантационный.
Механизмы иммунитета. Формирование иммунитета к различным инфекционным агентам определяется сочетанием различных механизмов иммунной сисетмы. Они могут быть неспецифическими и специфическими:
1. Неспецифические механизмы противоинфекционной защиты не распознают и не запоминают особенности строения чужеродных антигенов; эти механизмы включаются при воздействии на организм любого инфекционного агента, обеспечивая раннюю и достаточно надежную защиту организма;
2. Антиген-специфические реакции иммунной системы — направлены против конкретного возбудителя, обеспечивая невосприимчивость к данному заболеванию на протяжении длительного времени, иногда всю жизнь.
И неспецифические, и антиген-специфические механизмы противоинфекционной защиты организма могут быть представлены:
1. гуморальными (водорастворимыми) факторами — белками, содержащимися в крови и жидкостях организма. Они обеспечивают так называемый гуморальный иммунитет;
2. различными клетками иммунной системы, обеспечивающими клеточный иммунитет.
Возрастные особенности
На протяжении всего времени развития детей и подростков происходит адаптация систем и звеньев иммунной системы к динамичным условиям внешней среды, а также координация иммунологичеких механизмов с нейроэндокринной регуляцией функций организма. Несмотря на кажущуюся анатомическую обособленность иммунных органов и клеток, они являются частью целостного организма. Be только патология иммунитета отражается на работе других орга-аов и систем, но и иммунная система реагирует в большей или меньшей мере на патологию других систем организма. Особенно она чувствительна к метаболическим нарушениям, которые вносят дисбаланс в физиологию иммунокомпетентных клеток, извращают продукцию аитокинов.
Понятно, что пока в основном не завершится процесс становления иммунной системы (до 16-18 лет), воздействие неблагоприятных химических, биологических и физических факторов вызывает более глубокое нарушение иммунитета, чем в зрелом возрасте.
Первый иммунный кризис по времени совпадает с периодом новорожденности, когда организм впервые встречается с огромным количеством чужеродных антигенов. Лимфоидная ткань, клетки, ответственные за механизмы неспецифической реактивности, получают колоссальный стимул для развития уже в первые часы. Разнообразная микрофлора активно колонизирует желудочно-кишечный тракт, дыхательные пути, кожу, при этом на организм обрушивается водопад антигенов.
Второй критический период в иммунном статусе ребенка приходится на возраст 3-6 мес. Он характеризуется постепенным ослаблением пассивного гуморального иммунитета из-за уменьшения концентрации материнских иммуноглобулинов, полученных еще в эмбриональном периоде. Полное исчезновение молекул материнских антител происходит значительно позднее. Высокочувствительные методы иммунного анализа обнаруживают их до 18 мес, что имеет определяющее значение при решении вопроса о происхождении антител к возбудителю СПИДа в крови ребенка.
30.Значение дыхания, строение и функции органов дыхания, возрастные особенности.
Значение дыхания. Строение и функции органов дыхания. Голосовой аппарат
Дыхание — общий признак всех живых организмов. Это один из основных процессов обмена веществ и энергии, в результате которого происходит поступление в организм О2 и высвобождение СО2 (внешнее дыхание), а также использование О2 клетками и тканями для окисления органических веществ с высвобождением энергии, необходимой для жизнедеятельности (клеточное или тканевое дыхание).
Дыхательная система осуществляет газообмен между организмом и окружающей средой, является важным фактором теплорегуляции, выполняет функцию выделения. Дыхательная система содержит голосовой аппарат (гортань).

Общие условия выбора системы дренажа: Система дренажа выбирается в зависимости от характера защищаемого.

Организация стока поверхностных вод: Наибольшее количество влаги на земном шаре испаряется с поверхности морей и океанов (88‰).

Поперечные профили набережных и береговой полосы: На городских территориях берегоукрепление проектируют с учетом технических и экономических требований, но особое значение придают эстетическим.

Папиллярные узоры пальцев рук – маркер спортивных способностей: дерматоглифические признаки формируются на 3-5 месяце беременности, не изменяются в течение жизни.
 26-07-2019
26-07-2019 0 Просмотров
0 Просмотров 0 комментариев
0 комментариев 0 Рейтинг
0 Рейтинг