Санкт-Петербургская государственная педиатрическая академия
Кафедра детской хирургии
Реферат по теме:
«Сосудистые опухоли у детей»
В России различными доброкачественными опухолями (главным образом гемангиомы, лимфангиомы, пигментные невусы) ежегодно заболевает до 650 детей на 100 000. Доброкачественные опухоли у детей, в отличие от взрослых, переходят в злокачественные крайне редко, но, к сожалению, часто обнаружить опухоль у ребенка значительно труднее, чем у взрослого.
Опухоли кожи у детей встречаются значительно чаще в раннем возрасте, до 8 лет, реже – от 8 до 15. Большинство этих опухолей доброкачественные. Для них характерны: медленное развитие и равномерный рост. Растущие доброкачественные опухоли кожи редко изъязвляются. Мы в дальнейшем будем говорить только о начальных признаках активности ранее спокойного участка кожи ребенка.
На коже легко обнаруживаются различные сосудистые опухоли, которые еще раньше врача может и должна увидеть мать: гемангиомы и лимфангиомы. В раннем детском возрасте встречаются сосудистые родинки. Эти доброкачественные опухоли никогда не перерождаются в злокачественные и поэтому не представляют опасности.
У детей дошкольного и школьного возраста довольно часто наблюдаются изменения кожи, напоминающие опухоли, например, бородавки, папилломы. Эти образования – доброкачественные и не перерождаются в злокачественные, даже если подвергаются длительному и систематическому раздражению, хотя роль травмы в возникновении злокачественных опухолей кожи доказана.
В более старшем возрасте встречаются различные опухолевые изменения придатков кожи в виде кист, аденом потовых и сальных желез, которые тоже являются вполне доброкачественными. Опасности к перерождению в злокачественные опухоли не представляют также атерома и липома. Они могут сохраняться неизмененными в течение длительного периода, до нескольких десятков лет.
Протекают доброкачественно и не переходят в злокачественную опухоль также келоидные рубцы (уплотнения тканей после оперативных вмешательств), хотя могут напоминать по своему течению злокачественную опухоль. Ангиома. Доброкачественная опухоль, развивающаяся из кровеносных (гемангиомы)
или лимфатических (лимфангиомы) сосудов. У детей наблюдается рост опухоли,
который затем приостанавливается.
Гемангиома – сосудистая опухоль, исходящая из красного костного мозга, наблюдается в любом возрасте (чаще – в среднем и пожилом). Первое место по частоте поражения занимают позвоночный столб (тела позвонков) и кости свода черепа. В редких случаях опухоль поражает плоские и длинные кости. Клинические симптомы длительно отсутствуют. Поэтому гемангиому тел позвонков часто обнаруживают случайно. Однако, если опухоль позвонка достигает значительных размеров, особенно при частичной его компрессии, могут появиться признаки компрессионного миелита. Рентгенологические симптомы гемангиомы типичны: структура пораженного позвонка или нескольких позвонков мелкоячеистая с четкой дифференцировкой костных вертикальных пластинок по линии нагрузки. Форма тела позвонка нормальная или же боковые поверхности его не вогнуты, а выпуклы (форма бочонка). Межпозвоночные диски не изменены. Однако вследствие неполноценности структуры замыкающих пластинок может произойти продавливание студенистого ядра диска в толщу тела позвонка. Возникает хрящевой узел, который может сопровождаться болью, а рентгенологически характеризуется наличием вдавления на замыкающей пластинке. Кроме тел позвонков, гемангиома может поражать корень дуги и сами дуги.
В таких случаях наблюдаются неврологические симптомы, а рентгенологически выявляются увеличение объёма и ячеистая перестройка структуры соответствующего отдела.
В черепе гемангиома часто протекает бессимптомно, иногда больной отмечает локальную припухлость в теменной, лобной костях, которая изменяет свой объём в зависимости от положения головы ( при наклоне вниз увеличивается). Рентгенологически определяется просветление с четкими контурами, ячеистой структуры. Костные перегородки располагаются веерообразно, от центра к периферии. Характерным является то, что к гемангиоме подходят диплоические каналы. На уровне опухоли отмечается увеличение объёма кости за счет вздутия, а на снимке по касательной видны перпендикулярно расположенные костные перегородки, которые симулируют так называемый игольчатый периостит, характерный для злокачественных опухолей костей.
Аналогичные рентгенологические признаки отмечаются и при других локализациях гемангиомы.
Дифференциальная диагностика гемангиомы проводится с учетом локализации патологических изменений. Гемангиома позвоночного столба имеет типичную структуру, затруднения в диагнозе возникают только при наличии патологического перелома, особенно если перелом сопровождается паравертебральной гематомой. В таких случаях необходимо исключить воспалительный процесс (спондилит), злокачественную опухоль с прорастанием в мягкие ткани, эозинофильную гранулему, аневризмальную костную кисту, тоесть заболевания позвоночного столба, осложненные патологическими переломами. Только исследование в динамике позволяет поставить правильный диагноз.
Гемангиому черепа необходимо отличать от эпидермоидной кисты, остеомы, эозинофильной гранулемы. Эпидермоидная киста имеет правильную форму, четкий склерозированный контур и рентгенологически представляет собой однородное просветление. Для остеомы характерна костная структура. Эозинофильная гранулема сопровождается в первой фазе локальным увеличением мягких тканей, но рентгенологически в этот период выявляется, в отличае от гемангиомы, участок остеолиза без четких контуров.
Гемангиома в других костях наблюдается редко и характеризуется изменением объёма кости, деформацией, типичной мелкоячеистой структурой. Эти признаки учитываются при дифференциальной диагностике с солитарной и аневризмальной кистами, гигантоклеточной опухолью и гемангиоэндотелиомой.
Распознавание. Различают следующие формы ангиом.
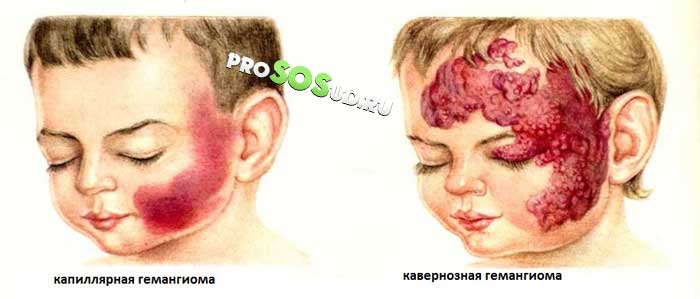
1. Капиллярная, простая гемангиома характеризуется расширением капилляров.
Имеет вид отдельных красноватых или синебагровых пятен и располагается чаще на
лице или на туловище.
2. Кавернозная (пещеристая) гемангиома состоит из крупных полостей,
наполненных кровью. Имеет вид узловатых образований темно-синего цвета,
покрытых истонченной кожей или слизистой оболочкой. Располагаясь на лице,
сильно обезображивает больного. Может развиваться на голове, в мышцах, матке,
селезенке, печени.
3. Ветвистая гемангиома состоит из сильно расширенных, пульсирующих сосудов.
Имеет вид четких припухлостей, быстро заполняющихся кровью после прекращения
сдавления.
Лечение. Простых гемангиом — облучением рентгеновскими лучами, прижиганием
углекислотой или хирургическим иссечением в пределах здоровых тканей.
Пещеристых ангиом — методом хирургического иссечения или радиевой
аппликацией. Ветвистые гемапгиомы также лечат оперативно: производят
прошивание и перевязку приводящих сосудов и иссечение крупных стволов.
Ламфангиомы всгречаются реже гемангиом. Простая форма развивается в мышцах
языка, губ и представляет собой небольшие плоские или слегка бугристые
утолщения, безболезненные, мягкие и исчезающие при надавливании. Пещеристая
форма имеет вид разлитой припухлости без резких границ, желтоватой или
красноватой окраски. Располагается на щеках, губах. Кистозпая форма
развивается на шее, в брыжейке кишок и состоит из одиночных или множественных
кист, эластичных на ощупь.
Лечение при кистозных формах оперативное (иссечение). Простые и пещеристые
формы лечат путем многочисленных проколов иглообразным наконечником
электрокоагулятора.
Миелома (миеломная болезнь, болезнь Рустицкого-Каллера) – саркома костного мозга, наблюдается преимущественно у мужчин в возрасте 50-60 лет, но иногда поражает людей молодого и даже юношеского возраста. Различают множественную и солитарную формы миеломы. Множественная миелома сопровождается болью в костях, особенно в позвоночном столбе, почечными расстройствами. В крови наблюдаются соотношения белков, нарастающая анемия, увеличивается содержание кальция. В моче появляется белок Бенс-Джонса. Частым осложнением являются патологические переломы (до 80 %) рёбер, позвонков, которые возникают при резком движении, кашле.
Выделяют очаговую и поротическую формы миеломной болезни. При множественной форме рентгенологически определяются очаги деструкции (остеолиза) округлой формы различных размеров в черепе, рёбрах, грудине, костях таза. При локализации опухолевых узлов в длинных костях разрушение происходит изнутри со стороны костного мозга, иногда определяется увеличение пораженного отдела кости за счет вздутия. При поротической форме миеломной болезни, обусловленной диффузным поражением костного мозга, преобладают симптомы общей интоксиксции: тяжелая анемия, кахексия, нарушение функции почек, гематологические и биохимические сдвиги. На рентгенограмме устанавливается системный остеопороз и его последствия, особенно отчетливо выявляемые в позвоночном столбе – «рвбьи» позвонки, патологические переломы.
Солитарная миелома рассматривается как ранняя фаза заболевания, которая в последующем прогрессирует и поражает ряд костей. Единичная миелома начинается в молодом возрасте и характеризуется локальной болью, припухлостью. Чаще поражаются кости таза (крыло подвздошной кости), ребро, тело позвонка. Если изменения локализуются в позвоночном столбе, то первым проявлением является патологический перелом с соответствующими неврологическими симптомами. При солитарной миеломе рентгенологически отмечается четко отграниченный участок остеолиза, иногда видна ячеистая структура. Патологический процесс может сопровождаться увеличением объёма кости засчет вздутия. Диагноз миеломной болезни окончательно устанавливается при гистологическом исследовании. Прогноз заболевания неблагоприятный. Лечение солитарной миеломы оперативное. При множественных формах заболевания назначают химиотерапию.
Дифференциальная диагностика миеломной болезни проводится в зависимости от её формы. Множественную очаговую форму следует отличать от остеолитических метастазов рака. Форма и размеры очагов деструкции могут быть сходными. Учитывая наличие опухоли в анамнезе, локализацию очагов, изменения со стороны крови и мочи можно отдифференцировать метастазы рака от миеломы. Множественная поротическая форма характеризуется системным остеопорозом. Отдельные очаги деструкции могут отсутствовать. Такие больные обычно обращаются к врачу после наступления патологического перелома тел позвонков. При дифференциальном диагнозе с патологическими переломами на почве остеодистрофии позвоночного столба учитывается общее состояние больного ( при миеломной болезни оно тяжелое), изменения крови (лейкоцитоз, высокая СОЭ, нарастающая анемия), мочи (белок, цилиндры).
Солитарную миелому следует отличать от гигантоклеточной опухоли, гемангиоэндотелиомы, солитарного метастаза. Все эти заболевания могут дать сходную клинико-рентгенологическую симптоматику, поэтому диагноз устанавливается на оснавании гистологического исследования.

Доброкачественные опухоли, сформировавшиеся из сосудистых тканей, могут появиться даже у новорождённых малышей. Подобные новообразования известны под общим термином "гемангиома". Недуг имеет собственную классификацию, с которой вы познакомитесь чуть позже. Гемангиома у детей возникает неожиданно – врачи до сих пор спорят о механизмах зарождения недуга.
Нам же предстоит разобраться не только с причинами и симптомами, но и со своевременной диагностикой и лечением заболевания.
Классификация детских гемангиом
Детские гемангиомы отличаются доброкачественным течением – они могут неожиданно исчезать без врачебного вмешательства. Опухоль может появиться у 2% новорождённых, а среди годовалых младенцев опасности подвергается каждый десятый.
В зависимости от времени появления опухоли гемангиома у детей бывает врождённой и приобретённой (наблюдается после рождения). Существует четыре разновидности недуга:
- капиллярный тип (состоит из капилляров, локализуется на кожной поверхности);
- кавернозная гемангиома (сосуды расширяются и образуют полости, в которых и отслеживается очаг заболевания);
- комбинированная (сочетает подкожную и видимую области распространения);
- смешанная (охватывает сосудистые, соединительные, нервные, лимфоидные и жировые ткани).
.jpg)
У девочек опухоль встречается значительно чаще, а 75% ангиом проявляют себя в грудном возрасте. Оттенки и размеры новообразований бывают разными.
Есть различия и в локализации новообразований – опухоль можно встретить в жировой клетчатке, костях, сухожилиях, мышцах и паренхиматозных органах. К счастью, у малыша до года такие разновидности заболевания встречаются крайне редко.
Причины возникновения сосудистых опухолей у малышей
Врачи продолжают научные споры относительно механизмов образования опухоли. Чаще всего опухоль проявляется на лице младенца. Иногда страдает волосяной покров.
Причины гемангиомы у детей могут быть следующими:
- неблагоприятная экологическая ситуация;
- вирусные патологии у матери (I-II триместр);
- употребление матерью некоторых лекарственных препаратов в период беременности;
- обострение/возникновение острых эндокринных недугов у беременной женщины;
- патологии, ведущие к появлению на свет недоношенного малыша;
- предлежание плаценты и преэклампсия;
- многоплодная беременность;
- зрелый возраст матери (превышающий отметку в 35 лет).
Зачастую капиллярная гемангиома у детей имеет чёткие очертания и локализуется на коже малыша. Недуг можно распознать по бугристо-уплощённой либо бугристо-узловой и плоской поверхности. Простая разновидность при надавливании имеет обыкновение бледнеть. Если прекратить надавливание, прежний цвет опять вернётся.
Симптомы и проявления недуга
Сосудистое новообразование в большинстве случаев проявляется рано – в течение первых недель жизни малыша. Практически все гемангиомы "выскакивают" до полугода, оставшиеся – до года. Симптомы напрямую связаны с локализацией опухоли, но имеет значение и клеточная структура.
Вот основные места локализации образования:
- лицо (нос, щёки, веки);
- волосяной покров на голове (преимущественно на затылке);
- конечности;
- слизистые оболочки (язык, губа, аногенитальная область);
- внутренние органы;
- кости (позвоночник и область черепа).
Внешне гемангиома напоминает узелковую либо уплощённую опухоль, размеры которой колеблются в пределах 1-15 сантиметров. Иногда это плоское пятно, иногда – бугристое возвышение.
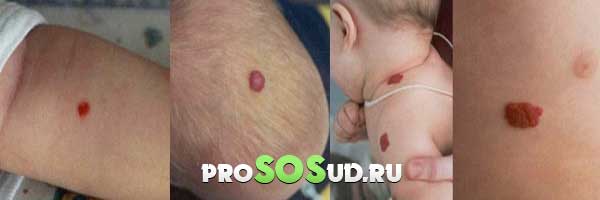
Оттенки варьируются от багрового (в отдельных случая синюшного) до розоватого. Если сравнивать на ощупь температуру нормальной кожи и новообразования, то вы почувствуете, что гемангиома значительно теплее.
В зависимости от типа опухоли выделяются следующие симптомы:
- Капиллярный тип. Доминирует плоская форма с чёткими границами. Цвет – синюшный либо красный. Бледность при надавливании с последующим восстановлением оттенка.
- Кавернозный тип. Эластичная мягкая опухоль, покрытая слегка посиневшей кожей. Наличие эректильного симптома – увеличения и напряжения гемангиомы при плаче, натуживании и кашле. При надавливании наблюдается эффект спадания.
- Комбинированный тип. Сочетает все перечисленные выше признаки.
- Смешанный тип. Визуальное проявление зависит от прилегающих тканей, дополняющих основной компонент.
- Внутренние органы. Опухоль способна расти и внешне напоминает отросток аппендикса.
- Кости. Ребёнок ощущает ломоту в костях, боль и эффект сдавливания нервных окончаний (прослеживается во время роста области поражения).
- Диссеминированный гемангиоматоз. Очень редкий тип заболевания, которому присущи множественные сосудистые проявления опухоли и метастазы во внутренние органы.
Как диагностируется детская гемангиома
Существует два сценария, по которым происходит эволюция детских гемангиом. Первый сценарий предусматривает прогрессивный рост и локализацию вблизи органов восприятия (веко, ухо). Опухоль в этом случае может кровоточить, инфицироваться, изъязвляться.
При подобном сценарии лечение гемангиомы у детей – суровая необходимость, без которой не обойтись. Однако в 70% диагностируется регрессия капиллярной разновидности патологии.
За постановку диагноза несут ответственность хирург, педиатр и дерматолог. Последний занимается лечением патологий, локализующихся на поверхности кожи. При более глубоком проникновении опухоли вам придётся обращаться за помощью к узкому специалисту – оперирующему офтальмологу или нейрохирургу.
Диагностика основывается на нескольких видах исследований:
- данные первичного осмотра;
- УЗИ опухоли;
- дерматоскопия (для осмотра используется неинвазивное устройство);
- ангиография (рентгенологическое исследование сосудов, прилегающих к новообразованию и "подкрашенных" контрастирующей жидкостью);
- УЗИ, компьютерная томография и рентгенография (изучаются глазницы, позвоночник и череп – в случае особенно глубоких проникновений гемангиомы).
Способы лечения
Стратегию лечения в большинстве случаев определяет врач-дерматолог. Наиболее эффективным методом считается удаление гемангиомы у детей – медикаментозная терапия не всегда даёт требуемый результат. Не додумайтесь самостоятельно вскрывать опухоль – остановить кровотечение будет чрезвычайно сложно. Поверхностные и точечные формы недуга могут успешно лечиться следующими методами:
- криодеструкция;
- электрокоагуляция;
- лазерное удаление.
Существуют гемангиомы со сложным анатомическим строением, а некоторые новообразования занимают довольно обширную площадь. В этом случае требуется рентгенотерапия – лучевое лечение.
Обширное поражение кожного (или подкожного) пространства чревато гормональной кортикостероидной терапией. В особо сложной ситуации врачи комбинируют виды лечения. Например, криодеструкцию совмещают с магнитным сверхвысокочастотным облучением.
Оперативное вмешательство
Стадия образования опухоли влияет на выбор терапевтической стратегии. На ранних стадиях активно используется метод замораживания, предусматривающий обработку патологии жидким азотом. Формируется маленький пузырь, который вскоре исчезнет, а ранка, оставшаяся после операции, заживёт.
Вот полный перечень технологий оперативного вмешательства:
- криодеструкция (холодовое воздействие);
- разрушение электричеством;
- внедрение склерозирующих препаратов;
- лазерное удаление;
- хирургическая операция.
Оперативный способ назначается лишь в крайнем случае. Это происходит после длительного наблюдения патологии в динамике. Состояние новорождённого при этом должно быть крайне тяжёлым.
Вот перечень показаний к оперативному вмешательству:
- внутриглазная и ротовая локализация;
- расположение на гениталиях, лице и голове, а также вблизи ануса;
- осложнённое течение;
- стремительный рост патологии.
Медикаментозная терапия
Некоторые типы локализаций не поддаются оперированию. Тогда врачи разрабатывают сложный комплекс медикаментозных воздействий.
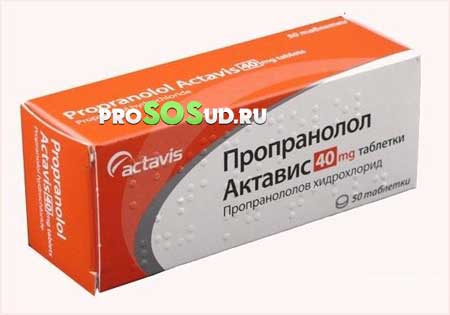
Условно их можно разделить на два типа – употребление "Пропранолола" и введение гормональных средств непосредственно в поражённый сосуд. Первый метод основывается на приёме таблеток, второй – на инъекциях.
Отметим, что гормональные препараты направлены на подстёгивание регрессии гемангиомы.
Этот способ актуален при поражении большой площади тела малыша. "Пропранолол" вводится самостоятельно либо совмещается с одним из оперативных воздействий.
Делается это в стационаре под строгим наблюдением врачей. Антибиотики при медикаментозной терапии оказываются полностью бесполезными.
Стремительное прогрессирование опухолей наблюдается в 6,7% случаев. После этого может произойти регрессия и полное исчезновение патологии. Детский хирург может принять решение о динамическом наблюдении – тогда приготовьтесь лежать в стационаре. Методов профилактики гемангиомы на данный момент не существует.
Ангиома кожи – это доброкачественная опухоль на поверхности кожного покрова. Под этим собирательным термином сосудистые хирурги объединяют аномалии развития лимфатических (лимфангиома) и кровеносных (гемангиома) сосудов. Ангиома может напоминать родимое пятно или выглядеть более устрашающе, однако новообразование не является злокачественным и неприятно в основном только с эстетической точки зрения.
Ангиомы считаются промежуточным звеном между доброкачественной опухолью и пороком развития сосудов. Вследствие этого подобные новообразования чаще всего встречаются именно в раннем детском возрасте. По статистике, до 80% врождённых опухолей у детей составляют именно сосудистые, а сами гемангиомы и лимфангиомы фиксируются у 0,7-1,8% новорождённых.
Описание и классификация сосудистых новообразований
По определению, кожная ангиома является врождённым дефектом сосудов кожного покрова и подкожной клетчатки. В подавляющем большинстве случаев её наличие регистрируется в течение первых дней жизни ребёнка.

В дерматологии выделяют следующие виды кожных ангиом:
- красная родинка (пятно Кэмпбелл де Морган, вишнёвая ангиома);
- пламенеющий невус (более распространённое название – винное пятно);
- венозная гемангиома;
- паутинный невус;
- кавернозная сосудистая опухоль.
Лимфангиомы (бесцветные опухоли из лимфатических сосудов) встречаются реже.
Вишнёвые ангиомы – это единичные или множественные выпуклые образования от красного до практически бордового оттенка и диаметром не более 5 миллиметров. Их появление обычно наблюдают у взрослых пациентов. Появление сразу большого количества красных родинок по всему телу не является злокачественным само по себе, однако может говорить о нарушении иммунных реакций и наличии ракового процесса в организме.

«Винные пятна» – зачастую крупные образования с неровными контурами и алой или синюшной окраской. Обычно они локализуются на лице, шее, и коже головы. Такие ангиомы не выступают над кожей. Лечение «винных пятен» необходимо для устранения эстетического недостатка.
Венозные гемангиомы выглядят как небольшие припухлости синего или коричневого цвета. В большинстве случаев сосудистые дефекты этого типа встречаются у взрослых, преимущественно в сочетании с тромбозом поверхностных вен. Появление венозной опухоли у ребёнка может свидетельствовать о сосудистой патологии.
Паутинные невусы или т.н. звёздчатые гемангиомы имеют вид твёрдого новообразования на коже, от которого во все стороны расходятся сосуды. Такие ангиомы часто образуются у детей старше 5 лет и беременных женщин.

Кавернозные ангиомы, как и паутинные невусы, выступают над поверхностью кожи, однако по виду разительно отличаются от них. Они являют собой губчатые новообразования багрового или тёмно-красного оттенка с неровными краями и бугристой поверхностью.
В отличие от других типов кожных сосудистых опухолей, кавернозная ангиома располагается в подкожной клетчатке, поэтому очаг поражения отличается несколько большими размерами, чем заметно по поверхности. Опухоль большого размера может сдавливать окружающие ткани, что приводит к нарушению кровотока в них и гипертрофическому разрастанию дефекта.
Причины проявления опухоли
Взгляды исследователей на причину появления кожных ангиом разнятся. По одной из версий, механизм образования сосудистой опухоли связан с дефектами волокон коллагена, которые окружают подкожные кровеносные сосуды. Вследствие этого стенки капилляров лишаются необходимой опоры, теряют тонус и расширяются.

Некоторые специалисты, напротив, считают, что причины образования ангиомы лежат не в дегенеративных изменениях коллагена, а пролиферацией клеток выстилки сосудов.
Определённой считается лишь причина образования «винных пятен»: диффузное капиллярное новообразование возникает при нарушении иннервации сосудистой сети. Разрастание ангиом происходит благодаря генерированию новых сосудов и внедрения их в близлежащие ткани.
Причиной же самих нарушений иннервации и избыточного разрастания эндотелия сосудов являются эмбриональные факторы. Сосудистая сетка плода закладывается на 3-6 неделе беременности, поэтому приём некоторых медикаментов, вредные привычки, стресс или воспалительные процессы в организме будущей матери в период первых месяцев вынашивания может спровоцировать развитие ангиомы.
Появление множественных сосудистых новообразований говорит о начале онкологического процесса.
Симптоматика новообразования
Ангиомы имеют характерные признаки, которые позволяют дифференцировать их от других видов кожных новообразований. Симптоматика отличается в зависимости от вида сосудистой опухоли.
Ангиомы могут быть:
- плоскими («винное пятно»);
- припухшими (венозные опухоли);
- выступающими над кожей (кавернозная гемангиома, красная родинка и другие виды).

Определить вид новообразования можно по его форме, цвету, контуру.
«Винные пятна», в большинстве случаев располагающиеся на голове (в т.ч. на лице), могут иметь любой оттенок — от розового до тёмно-красного. Нередко с возрастом они не исчезают, а увеличиваются и приобретают насыщенную пурпурную окраску. При надавливании капиллярные опухоли бледнеют. Это является основным показателем для постановки диагноза.
Венозные гемангиомы и кистозные лимфангиомы могут иметь синюшный оттенок. Первые располагаются на губах или веках (у детей) или в области ушей (у пожилых пациентов), а вторые могут локализоваться в любой части тела.
Кавернозные ангиомы также бледнеют при пальпации. На ощупь они ощутимо теплее кожи. По виду кавернозные гемангиомы представляют собой неровные узлы багрового или синеватого цвета.
Капиллярные лимфангиомы бесцветны и безболезненны. Такая ангиома выглядит как небольшая, иногда выступающая опухоль, чаще всего располагающаяся на языке и губах новорождённого или других местах около слизистых.
Чем опасны сосудистые опухоли?
Угрожающий вид ангиомы нередко вызывает волнения из-за ассоциации с онкологическими заболеваниями. Однако сосудистые опухоли (особенно кожные) практически не склонны к озлокачествлению.
В отличие от ангиом других локализаций, кожные новообразования не склонны к кровоточивости, однако существует повышенный риск их травматизации и инфицирования. Особенно это касается опухолей, выступающих над поверхностью кожи. Инфицирование особенно опасно для поверхностных бесцветных ангиом, т.к. попадание патогенных микроорганизмов внутрь образования чревато лимфореей (истечением лимфы) и образованием свищей.
Подавляющее большинство поверхностных ангиом неприятны лишь эстетически: патологическое скопление сосудов может расти вместе с развитием ребёнка. Лимфангиомы растут медленнее гемангиом, однако склонны к нагноению и нередко болезненны при пальпации.

При высоком риске травматизации (расположении на ладонях, поверхности головы, губах и др.), в особенности младенцев, сосудистые опухоли принято удалять хирургическими путями.
Единственный вид поверхностной ангиомы, который вызывает негативные эффекты самим фактом роста – это новообразование, располагающееся на веках. При увеличении размеров оно может вызывать выпячивание глаза или раздваивание воспринимаемой картины. Такие опухоли также рекомендовано удалять.
С возрастом ангиомы могут регрессировать и бледнеть. Нередко новообразования, зафиксированные у новорождённых, полностью исчезают к 7-9 годам ребёнка.
Диагностика и показания к лечению при сосудистых новообразованиях
Сосудистые опухоли кожи, как правило, диагностируются при визуальном осмотре с использованием дерматоскопа. Однако в случае кавернозных ангиом необходимо ультразвуковое исследование, которое позволит определить объёмы патологически изменённых тканей под новообразованием.
При резком изменении цвета, быстром росте опухоли или появлении нетипичных для данного типа ангиомы признаков необходима дифференциальная диагностика с меланомой и базальной карциномой. Дифференциальное исследование включает:
- гистологический анализ биоптата;
- ангиографию (обследование сосудистой сетки опухоли);
- компьютерную томографию.

Появление гемангиом и лимфангиом в некоторых случаях свидетельствует о наличии тяжёлых патологий: например, наличие более чем 3-х паутинных невусов характерно для пациентов с циррозом печени. Поэтому при появлении сразу большого количества сосудистых опухолей проводится полная диагностика организма, включая анализы на онкомаркеры, биохимию крови и УЗИ внутренних органов.
Показаниями к лечению ангиом могут служить:
- быстрый рост (характерно для сосудистых опухолей у младенцев: точечная ангиома за несколько месяцев может вырасти от 1-5 мм до нескольких сантиметров);
- высокий риск травматизации опухоли, её изъязвление и кровоточивость;
- нарушение функций органа или ткани, на которых располагается новообразование (при локализации на веках).
В остальных случаях сосудистые опухоли не требуют срочного лечения и удаляются лишь как косметический дефект.

Лечение при ангиомах
Лечение ангиом может быть консервативным (медикаментозным) или оперативным. При лекарственной терапии применяются такие средства:
- глюкокортикостероиды (Преднизолон, Гидрокортизон и др.): местное введение этих гормонов ускоряет регрессию и останавливает рост новообразований;
- интерфероны: тормозят пролиферацию кожной ангиомы;
- блокаторы фактора роста сосудистой выстилки (эндотелия).

Способ хирургического вмешательства выбирается в зависимости от возраста пациента, показаний к операции и вида новообразования. Широко распространены такие методы устранения ангиом, как:
- криодеструкция – прижигание жидким инертным газом (применяется при выступающих опухолях);
- иссечение (характерно для кистозных лимфангиом, кавернозных гемангиом);
- фульгурация – бесконтактное воздействие плазмой;
- удаление с помощью высокочастотных токов;
- лазерная терапия;
- склерозирование (введение веществ, нарушающих кровоснабжение сосудов внутри опухоли).
Дерматологи категорически не рекомендуют применять в лечении сосудистых новообразований народные методы, т.к. это не только бесполезно, но и рискованно. Прижигание, компрессы и разрезание ангиомы в домашних условиях чревато появлением химических и термических ожогов, кровотечения, нагноения и др.
 26-07-2019
26-07-2019 0 Просмотров
0 Просмотров 0 комментариев
0 комментариев 0 Рейтинг
0 Рейтинг