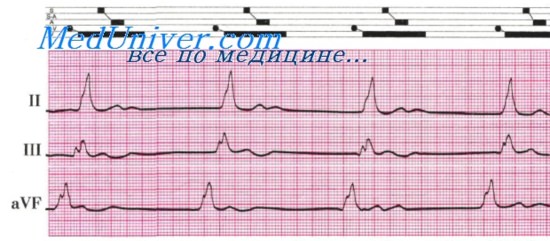
Больной С, 61 года. На ЭКГ: первые два цикла по II отведении и три цикла в отведении aVF синусовые, с частотой сокращений 67 в 1 мин. 3-й и 4-й циклы во II отведении и два цикла в отведении aVF исходят из AV соединения, так как перед комплексом QRS зубец Р отсутствует. Частота этого AV ритма от 70 до 76 в 1 мин.
Заключение. На фоне синусового ритма возникает транзиторный ускоренный ритм А -V соединения с одновременным возбуждением предсердий и желудочков.
В этом случае, как и в предыдущем, появление гетеротопного ритма связано с повышением автоматизма AV соединения.
Больной Н., 65 лет. На ЭКГ: ритм правильный, 60 в 1 мин. Зубец Р отрицательный, расположенный после комплекса QRS (в интервале RS – Т), регистрируется в отведениях II, III, aVF, V3 – V6. Зубец PaVL,aVR,vl,v2 положительный. PI низкий. Интервал R – P = 0,15 сек.
Заключение. Ритм из AV соединения с первоначальным возбуждением желудочков и последующим ретроградным возбуждением предсердий.
Больной Н., 34 лет. На ЭКГ: ритм правильный, 42 в 1 мин. Зубец РII,III отрицательный, зубец РI низкий положительный, располагается после комплекса QRS (в интервале RS – Т). Интервал R – Р = 0,19—0,20 сек.
Заключение. Ритм из атриовентрикулярного соединения с первоначальным возбуждением желудочков и последующим ретроградным возбуждением предсердий.
В данном случае ритм А – V соединения возник вследствие резкого понижения автоматизма синусового узла. Синусовый узел продуцирует менее 42 импульсов в 1 мин., иначе AV соединение не было бы водителем сердечного ритма.
Больной К., 42 лет. На ЭКГ: ритм правильный, 33—34 в 1 мин. Зубца Р перед комплексом QRS нет. Зубец Р положительный, слегка заостренный в отведениях III. V1 и положительный, слегка закругленный в отведениях II, aVF, D. Он располагается после комплекса QRS, наслаиваясь на вершину и восходящее колено зубца Т. Расстояние R – Р постоянное (0,34 сек.). Интервал Q — Т = 0,49 сек.
Заключение. Выраженная агриовентрикулярная брадикардия с ретроградной А – V блокадой, быстрым ретроградным проведением по межузловым путям от А – V узла к синусовому узлу и нормальным (ортоградным) направлением возбуждения предсердий.
Полная атриовентрикулярная диссоциация
Этот вид нарушения автоматизма часто сочетается с синусовой аритмией сокращений предсердий. При этом сокращения желудочков относительно ритмичны. В редких случаях изоритмическая А – V диссоциация наблюдается с постоянным по продолжительности интервалом R – Р, что обозначается, как изоритмическая А – V диссоциация с синхронизацией.
Больная К., 32 лет. На ЭКГ: водителем ритма предсердий является синусовый узел (зубец Р положительный). Частота сокращений предсердий 41—44 в 1 мин. Водителем ритма сокращений желудочков является А – V соединение (комплекс QRS не деформирован). Частота сокращений желудочков постоянная (43 в 1 мин). Вследствие небольшой синусовой аритмии зубец Р то приближается к комплексу QRS, то удаляется от него.
Заключение. Изоритмическая атриовентрикулярная диссоциация, обусловленная понижением синусового автоматизма.

Все материалы публикуются под авторством, либо редакцией профессиональных медиков ( об авторах ), но не являются предписанием к лечению. Обращайтесь к специалистам!
При использовании материалов ссылка или указание названия источника обязательны.
Автор: Сазыкина Оксана Юрьевна, кардиолог
Если бы сердце человека всегда работало правильно и сокращалось с одинаковой регулярностью, не было бы таких болезней, как нарушения ритма, и не существовало бы обширного подраздела кардиологии под названием аритмология. У тысяч пациентов по всему миру возникают те или иные виды аритмий, обусловленные разными причинами. Не обошли аритмии и совсем маленьких пациентов, у которых тоже довольно часто встречается регистрация нерегулярного сердечного ритма по кардиограмме. Одним из частых видов аритмий являются такие нарушения, как эктопические ритмы.
Что происходит при эктопическом ритме сердца?

сердечный цикл в норме – первичный импульс исходит ТОЛЬКО из синусового узла
В нормальном сердце человека существует только один путь проведения электрического импульса, приводящий к последовательному возбуждению разных отделов сердца и к продуктивному сердечному сокращению с достаточным выбросом крови в крупные сосуды. Этот путь начинается в ушке правого предсердия, где располагается синусовый узел (водитель ритма 1-го порядка), далее проходит по проводящей системе предсердий к предсердно-желудочковому (атрио-вентрикулярному) соединению, а затем по системе Гиса и волокон Пуркинье достигает самых удаленных волокон в ткани желудочков.
Но иногда, в силу действия разнообразных причин на сердечную ткань, клетки синусового узла не способны генерировать электричество и выпускать импульсы в нижележащие отделы. Тогда процесс передачи возбуждения по сердцу меняется – ведь для того, чтобы сердце не остановилось совсем, ему следует разработать компенсаторную, замещающую систему генерации и передачи импульсов. Так возникают эктопические, или замещающие ритмы.
Итак, эктопический ритм – это возникновение электрического возбуждения в любой части проводящих волокон миокарда, но только не в синусовом узле. Дословно, эктопия означает возникновение чего-либо не в том месте.

Эктопический ритм может исходить из ткани предсердий (предсердный эктопический ритм), в клетках между предсердиями и желудочками (ритм из АВ-соединения), а также в ткани желудочков (желудочковый идиовентрикулярный ритм).
Почему появляется эктопический ритм?
Эктопический ритм возникает вследствие ослабления ритмичной работы синусового узла, или полного прекращения его деятельности.

В свою очередь, полное или частичное угнетение синусового узла является результатом разных заболеваний и состояний:
- Воспаление. Воспалительные процессы в сердечной мышце могут затрагивать и клетки синусового узла, и мышечные волокна в предсердиях и желудочках. Вследствие этого нарушается способность клеток производить импульсы и передавать их в нижележащие отделы. В то же время ткань предсердий начинает усиленно генерировать возбуждение, которое подводится к атрио-вентрикулярному узлу с частотой выше или ниже обычной. Такие процессы обусловлены в основном, вирусными миокардитами.
- Ишемия. Острая и хроническая ишемия миокарда также способствует нарушенной деятельности синусового узла, так как клетки, лишенные достаточного количества кислорода, не могут функционировать в нормальном режиме. Поэтому ишемия миокарда занимает одно из ведущих мест в статистике возникновений нарушений ритма, и эктопических ритмов в том числе.
- Кардиосклероз. Замещение нормального миокарда разрастающейся рубцовой тканью вследствие перенесенных миокардитов и инфарктов препятствует нормальной передаче импульсов. В этом случае у лиц с ишемией и постинфарктным кардиосклерозом (ПИКС), к примеру, значительно повышается риск появления эктопического ритма сердца.
Кроме патологии сердечно-сосудистой системы, привести к эктопическому ритму могут вегето-сосудистая дистония, а также нарушения гормонального фона в организме – сахарный диабет, патология надпочечников, щитовидной железы и др.
Симптомы эктопического ритма

Клиническая картина замещающих ритмов сердца может быть отчетливо выраженной или не проявляющейся совсем. Обычно на первое место в клинической картине выходят симптомы основного заболевания, например, одышка при нагрузке, приступы жгучих болей за грудиной, отеки нижних конечностей и т. д. В зависимости от характера эктопического ритма, симптомы могут быть разными:
- При эктопическом предсердном ритме, когда очаг генерации импульсов располагается полностью в одном из предсердий, в большинстве случаев симптомы отсутствуют, а нарушения выявляются по кардиограмме.
- При ритме из АВ-соединения наблюдается ЧСС, близкая к нормальной – 60-80 ударов в минуту, или ниже нормы. В первом случае симптомов не наблюдается, а во втором отмечаются приступы головокружения, чувство дурноты и мышечная слабость.
- При экстрасистолии пациент отмечает чувство замирания, остановки сердца с последующим резким толчком в груди и дальнейшим отсутствием ощущений в грудной клетке. Чем чаще или реже экстрасистолы, тем разнообразнее симптомы по длительности и интенсивности.
- При предсердной брадикардии, как правило, частота сердечных сокращений не сильно ниже нормальной, в пределах 50-55 в минуту, вследствие чего пациент может не отмечать никаких жалоб. Иногда его беспокоят приступы слабости, резкой утомляемости, что обусловлено сниженным поступлением крови к скелетной мускулатуре и к клеткам головного мозга.
- Пароксизмальная тахикардия проявляет себя гораздо ярче. При пароксизме пациент отмечает резкое и внезапное ощущение ускоренного сердцебиения. Со слов многих пациентов, сердце трепещет в груди, как «заячий хвост». Частота сердечных сокращений может достигать 150 ударов в минуту. Пульс ритмичный, и может оставаться в пределах 100 в минуту, из-за того, что не все сердечные сокращения достигают периферических артерий на запястье. Кроме этого, возникают чувство нехватки воздуха и загрудинные боли, обусловленные недостаточным поступлением кислорода к сердечной мышце.
- Мерцание и трепетание предсердий могут иметь пароксизмальную или постоянную формы. В основе мерцательной аритмии заболевания лежит хаотичное, неритмичное сокращение разных участков ткани предсердий, а частота сердечных сокращений составляет при пароксизмальной форме более 150 в минуту. Однако, встречаются нормо- и брадисистолические варианты, при которых ЧСС в пределах нормы или менее 55 в минуту. Симптоматика пароксизмальной формы напоминает приступ тахикардии, только с неритмичным пульсом, а также с чувством неритмичного сердцебиения и перебоев в работе сердца. Брадисистолическая форма может сопровождаться головокружением и предобморочным состоянием. При постоянной форме аритмии на первый план выходят симптомы основного заболевания, приведшего к ней.
- Идиовентрикулярный ритм почти всегда является признаком серьезной патологии сердца, например, тяжелого острого инфаркта миокарда. В большинстве случаев отмечаются симптомы, так как миокард в желудочках способен генерировать электричество с частотой, не более 30-40 в минуту. В связи с этим у пациента могут возникать эпизоды Морганьи-Эдемса-Стокса (МЭС) – приступы потери сознания длительностью несколько секунд, но не более одной-двух минут, так как за это время сердце «включает» компенсаторные механизмы, и начинает сокращаться вновь. В таких случаях говорят, что пациент «мэсует». Такие состояния очень опасны в связи с возможностью наступления полной остановки сердца. Пациенты с идиовентрикулярным ритмом угрожаемы по риску развития внезапной сердечной смерти.
Эктопические ритмы у детей

У детей данный вид аритмии может иметь врожденный и приобретенный характер.
Так, эктопический предсердный ритм возникает чаще всего при вегето-сосудистой дистонии, при гормональной перестройке в пубертатный период (у подростков), а также при патологии щитовидной железы.
У новорожденных детей и детей раннего возраста правопредсердный, лево- или нижнепредсердный ритм могут быть следствием недоношенности, гипоксии или патологии в родах. Кроме этого, нейро-гуморальная регуляция деятельности сердца у совсем маленьких детей отличается незрелостью, и по мере роста малыша все показатели сердечного ритма могут прийти в норму.
Если у ребенка не выявлено никакой патологии сердца или центральной нервной системы, то предсердный ритм следует считать преходящим, функциональным расстройством, но малыш должен регулярно наблюдаться у кардиолога.
Но наличие более серьезных эктопических ритмов – пароксизмальной тахикардии, мерцательной аритмии, атрио-вентрикулярного и желудочкового ритмов – требуют более детальной диагностики, так как это может быть обусловлено врожденной кардиомиопатией, врожденными и приобретенными пороками сердца, ревматической лихорадкой, вирусными миокардитами.
Диагностика эктопического ритма
Ведущим методом диагностики является электрокардиограмма. При выявлении на ЭКГ эктопического ритма врачу следует назначить план дообследования, в который входят УЗИ сердца (ЭХО-КС) и проведение суточного мониторирования ЭКГ. Кроме этого, лицам с ишемией миокарда назначается коронароангиография (КАГ), а пациентам с другими аритмиями – чрезпищеводное электрофизиологическое исследование (ЧПЭФИ).
Признаки по ЭКГ при разных видах эктопического ритма различаются:
- При предсердном ритме появляются отрицательные, высокие, или двухфазные зубцы Р, при правопредсердном ритме – в дополнительных отведениях V1-V4, при левопредсердном – в V5-V6, которые могут предшествовать или накладываться на комплексы QRST.

ускоренный эктопический предсердный ритм
- Для ритма из АВ-соединения характерно наличие отрицательного зубца Р, наслаивающегося на комплексы QRST, или имеющегося после них.

- Идиовентрикулярный ритм отличается малой частотой сердечных сокращений (30-40 в минуту) и наличием измененных, деформированных и уширенных комплексов QRST. Зубец P отсутствует.

идиовентрикулярный (желудочковый) эктопический ритм
- При предсердной экстрасистолии появляются преждевременные, внеочередные неизмененные комплексы PQRST, а при желудочковой – измененные комплексы QRST и следующая за ними компенсаторная пауза.

предсердная и желудочковые эктопии (экстрасистолии) на ЭКГ
- Пароксизмальная тахикардия отличается регулярным ритмом с высокой частотой сокращений (100-150 в минуту), зубцы Р часто довольно тяжело определить.
- Для мерцания и трепетания предсердий на ЭКГ характерен нерегулярный ритм, зубец Р отсутствует, характерны волны мерцания f или волны трепетания F.
Лечение эктопического ритма
Лечение в том случае, когда у пациента наблюдается эктопический предсердный ритм, не вызывающий неприятных симптомов, а патологии сердца, гормональной и нервной систем не выявлено, не проводится.
В случае наличия умеренной экстрасистолии показано назначение седативных и общеукрепляющих препаратов (адаптогенов).
Терапия брадикардии, например, при предсердном ритме с малой частотой сокращений, при брадиформе мерцательной аритмии, заключается в назначении атропина, препаратов женьшеня, элеутерококка, лимонника и других адаптогенов. В тяжелых случаях, с ЧСС менее 40-50 в минуту, с приступами МЭС, оправдана имплантация искусственного водителя ритма (электрокардиостимулятора).

Ускоренный эктопический ритм, например, пароксизмы тахикардии и мерцания-трепетания предсердий требуют оказания экстренной помощи, например, введения 4%-ного раствора калия хлорида (панангина) внутривенно, или 10%-ного раствора новокаинамида внутривенно. В дальнейшем пациенту назначаются бета-блокаторы или антиаритмические препараты – конкор, коронал, верапамил, пропанорм, дигоксин и др.
В обоих случаях – и замедленных, и ускоренных ритмов, показано лечение основного заболевания, если таковое имеется.
Прогноз
Прогноз при наличии эктопического ритма определяется наличием и характером основного заболевания. К примеру, если у пациента регистрируется по ЭКГ предсердный ритм, а болезней сердца не выявлено, прогноз благоприятный. А вот появление пароксизмальных ускоренных ритмов на фоне острого инфаркта миокарда ставит прогностическое значение эктопии в разряд относительно неблагоприятного.
В любом случае, прогноз улучшается при своевременном обращении к врачу, а также при выполнении всех врачебных назначений в плане обследования и лечения. Иногда лекарства приходится принимать всю жизнь, но благодаря этому несравнимо улучшается качество жизни и увеличивается ее продолжительность.
Наиболее легко узнаваемым АВ-возбуждением является АВ-ускользание, возникающее при замедлении доминирующего синусового ритма или блокировании предсердного проведения. АВ-ускользание довольно часто наблюдается вскоре после появления на ЭКГ зубца Р синусового происхождения. В этом случае активация предсердий и активация желудочков происходят независимо, хотя и может показаться, что Р-волна ответственна за комплекс QRS. В некоторых случаях длительность появляющегося интервала Р—R настолько близка к реальному времени АВ-проведения, что невозможно определить, является ли комплекс QRS следствием проведения импульса из предсердий или это результат разряда в АВ-соединении. Более чем в 50 % случаев регистрации ускользания АВ-ритмов наблюдается ретроградная активация предсердий в отношении 1:1 (см. рис. 9.6). Гемодинамически неблагоприятное положение предсердной активации после желудочковой может вызвать выраженную гипотензию, требующую применения временной предсердной, желудочковой или двухкамерной (предсердно-желудочковой) электрической стимуляции. Как предполагалось ранее, ритмы ускользания АВ-соединения с аберрантным комплексом QRS возникают вне центральной части АВ-узла и проводятся к желудочкам по некоему «эксцентрическому» пути в пределах пучка Гиса. Однако Massumi и соавт., получив электрограммы пучка Гиса, сумели показать, что такие импульсы исходят из ветвей левой ножки или из правой ножки пучка, обусловливая появление аномальных комплексов QRS [12]. Следующими по частоте наблюдения являются АВ-экстрасистолы, изолированные или (чаще) включенные в парасистолический ритм. Импульсы АВС, возникающие в результате циркуляции синусовой волны, оказываются сцепленными с синусовыми сокращениями с относительно постоянным интервалом и проявляются в виде бигеминии, тригеминии или их вариантов, таких как скрытая бигеминия (рис. 9.11).
Форма комплексов QRS во время ритма АВ-соединения обычно напоминает таковую при нормальном синусовом ритме в отсутствие желудочковой аберрантности. При наличии последней изменяемость желудочковых комплексов, скорее всего, будет варьировать в зависимости от длительности предшествующего цикла (рис. 9.12). Мономорфные экстрасистолы с аберрантными комплексами QRS указывают на локализацию эктопического очага в разветвлениях пучка Гиса. В присутствии трепетания или мерцания предсердий с АВ-диссоциацией регулярный желудочковый ритм с комплексами QRS, похожими на нормальные, указывает на наличие водителя ритма в АВС (рис. 9.13 и 9.14). Довольно часто предсердное возбуждение способно проникнуть в желудочки раньше импульса, исходящего из АВС, осуществляя при этом захват желудочков, что приводит к сокращениям, напоминающим предсердные экстрасистолы с нормальными или аберрантными комплексами QRS.
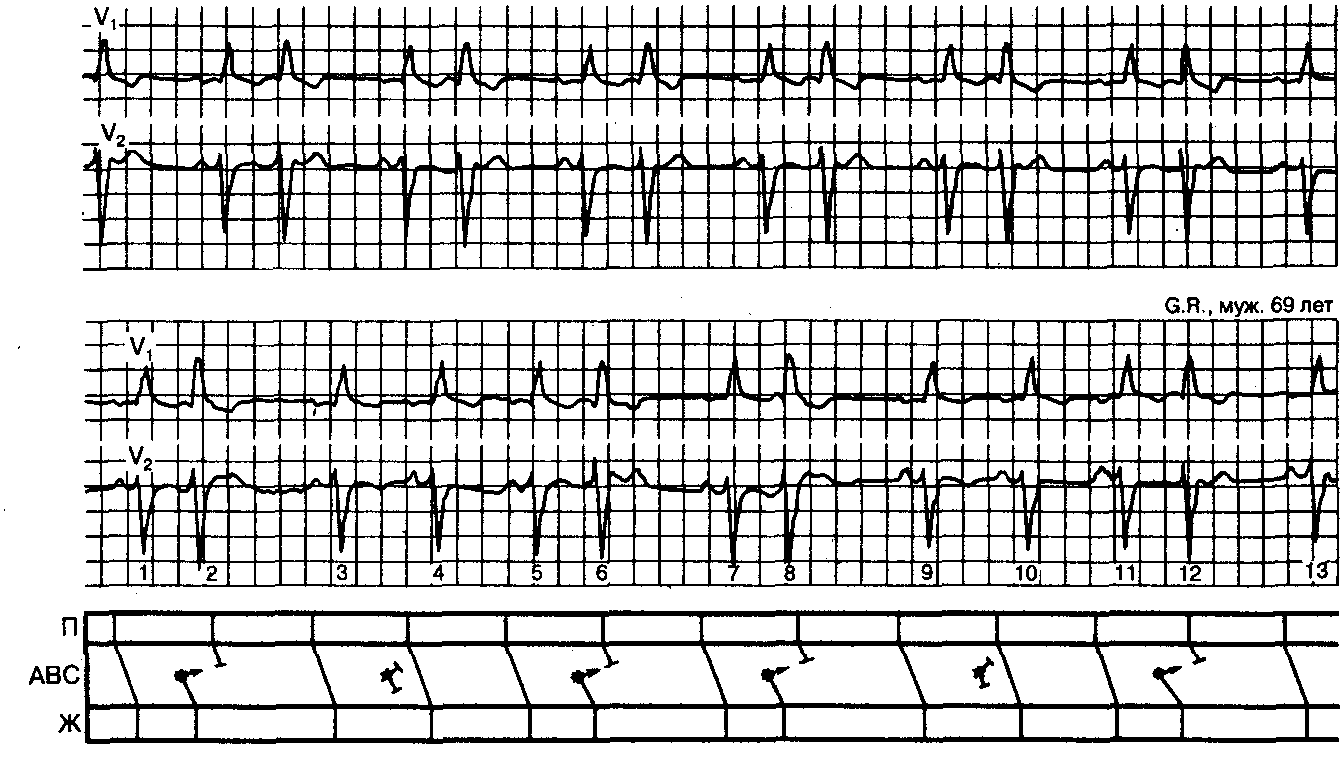
Рис. 9.11.Одновременно записанные ЭКГ-отведенияV1 иV2, показывающие, что нормальный основной синусовый ритм нарушается АВ-экстрасистолами в форме бигеминии (верхний фрагмент) или так называемой скрытой бигеминии (нижний фрагмент). Лестничная диаграмма (внизу): при персистентной АВ-бигеминии некоторые преждевременные разряды неспособны распространяться в желудочки из-за блока выхода (звездочки после сокращений 3 и 9). Для описания данного феномена используется термин «скрытая бигеминия».
Легко определяется АВ-ритм, сопровождающийся предсердно-желудочковой диссоциацией, когда частота разрядов пейсмекера АВ-соединения выше, чем у синусового узла (рис. 9.15). Ретроградное проведение в предсердия отсутствует, и там синусовый ритм остается доминантным. Относительно высокая частота ритмической активности АВС нередко является следствием острой ишемии (острого инфаркта миокарда нижней локализации — рис. 9.16, анестезии или хронического заболевания легких). Однако общепризнанной причиной этой аритмии является дигиталисная интоксикация (рис. 9.17), при которой относительно частые разряды АВ-соединения могут сочетаться с нормальным синусовым ритмом, предсердной тахикардией, сопровождающейся АВ-блокадой, или трепетанием и мерцанием предсердий.
При ЭГ-регистрации от пучка Гиса импульсы АВС можно определить по наличию нормального Н-потенциала и нормального интервала Н—Q в отсутствие замедленного проведения, обусловленного неполным выходом АВС из состояния рефрактерности. Следует отметить, однако, что в связи с обычно существующей нерегулярностью сердечного ритма, которая часто служит предпосылкой возникновения АВ-импульсов, локализация катетера, регистрирующего активность пучка Гиса, не является строго фиксированной (колебания наполнения предсердий, сильные пульсовые волны и т. д.), в результате чего положение и форма ff-потенциалов могут значительно варьировать; возможно даже временное исчезновение этих потенциалов (рис. 9.18).
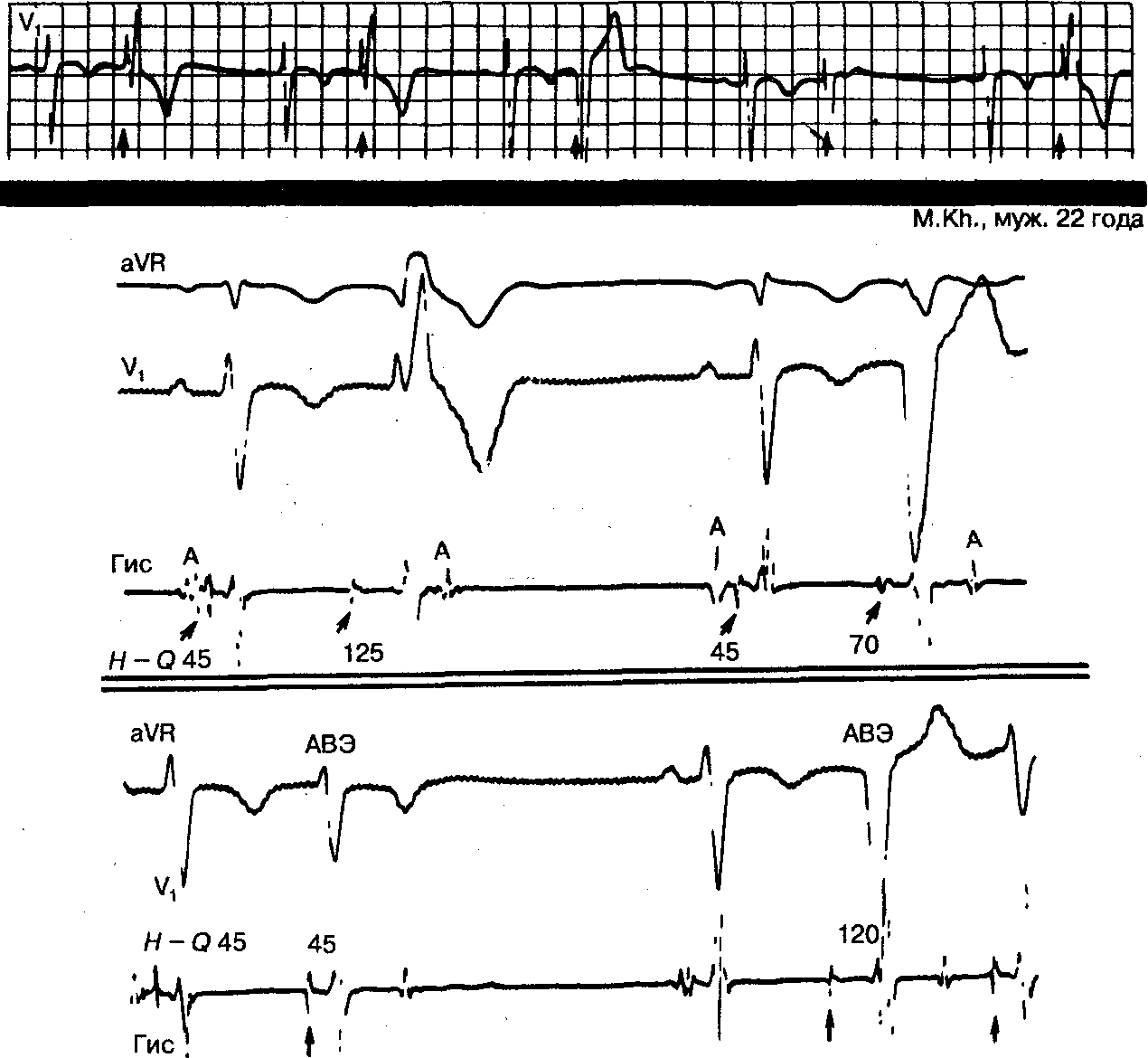
Рис. 9.12.ЭКГ-отведениеV1, показывающее основной синусовый ритм и экстрасистолы с очень изменчивой морфологией, которые появляются в виде бигеминии. На ЭГ пучка Гиса (Гис) всем экстрасистолам предшествуют Н-потенциалы (сокращения 2, 4, 6 и 8) с различными интервалами Н—Q. Проведение АВ-импульсов от пучка Гиса к миокарду желудочков сопровождается значительной подавленностью в обеих ножках пучка и, следовательно, изменением морфологии QRS. При одновременной блокаде обеих ножек АВ-пучка импульсы не могут распространяться в желудочки, поэтому комплекс QRS отсутствует. Диапазон влияния нераспространяющихся АВ-импульсов и АВ-проведение поразителен — от некоторого замедления проведения до полной атриовентрикулярной блокады. Поэтому термин «ложная АВ-блокада» вполне соответствует данному феномену (см. рис. 9.30). АВЭ — АВ-экстрасистолы.
В присутствии синусовой тахикардии, а также предсердной тахикардии или трепетания с АВ-проведением 2:1 весьма вероятно наложение зубца Р на зубец Т или комплекс QRS, что делает его неразличимым и может привести к ошибочному диагнозу тахикардии АВ-соединения. Возникновение желудочковой экстрасистолы или замедление ритма во время массажа каротидного синуса может увеличить продолжительность сердечного цикла настолько, что зубцы Р и Т обозначатся раздельно и природа тахикардии прояснится (рис. 9.19). Аналогичные проблемы возникают при наложении зубца Р на предшествующий зубец Т в результате очень большого интервала Р—R (рис. 9.20). В тех случаях ритма АВС, когда на ЭКГ различима U-волна, последняя часто принимается за зубец Р, что ведет к ложному диагнозу синусового ритма с удлиненным интервалом Р—R. Ключ к правильной идентификации U-волны в том, что ее амплитуда должна быть наибольшей в отведениях V2 и У3 и достаточно низкой в отведениях от конечностей. Зубец Р, напротив, более выражен в отведении Vi и стандартных отведениях (рис. 9.21).
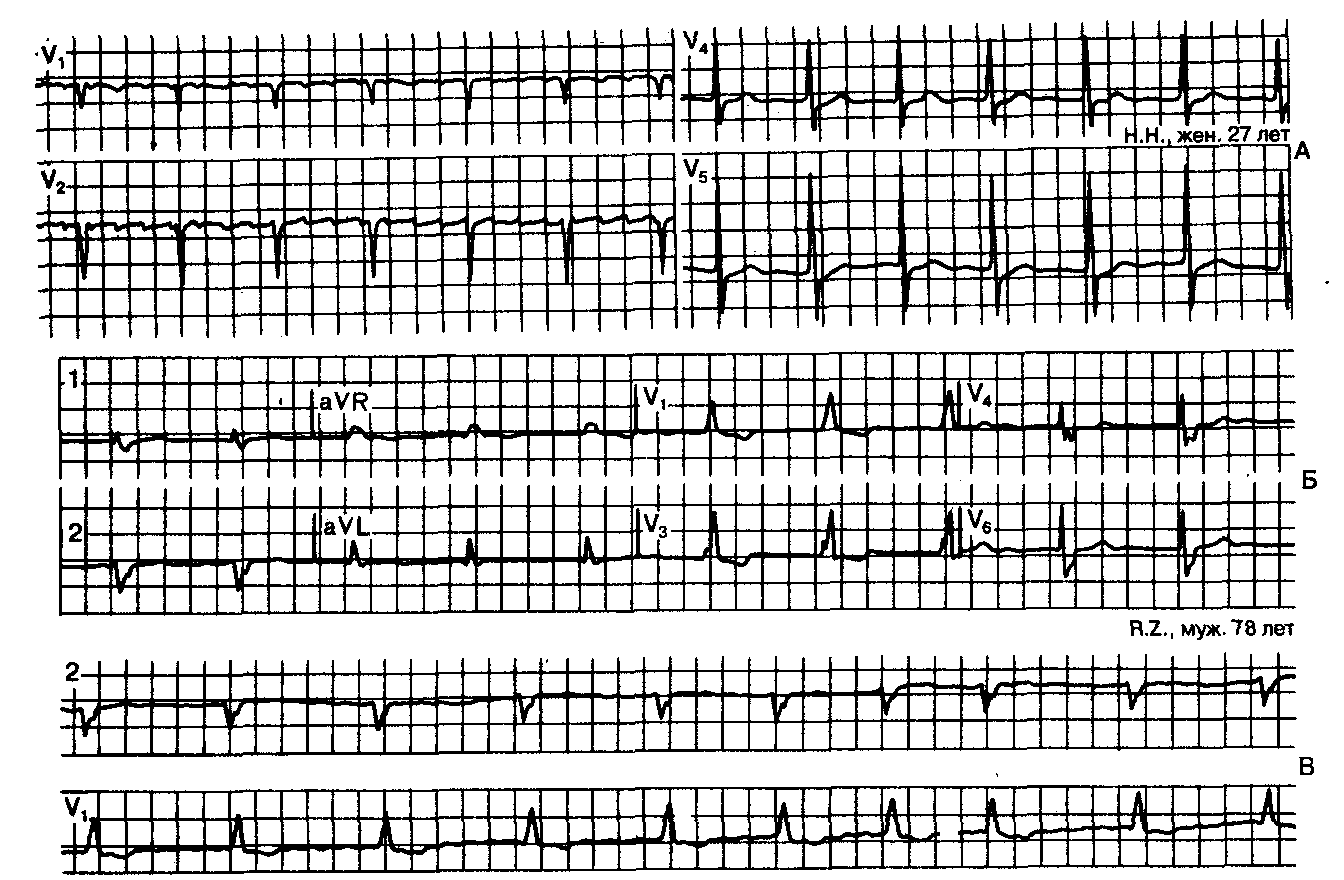
Рис. 9.13.АВ-ритм в сочетании с трепетанием (А) и мерцанием (Б и В) предсердий вследствие передозировки дигиталиса. При трепетании предсердий Р-волны совершенно независимы от комплексов QRS, которые появляются в основном регулярно. При мерцании предсердий единственным признаком, предполагающим наличие АВ-ртма, является абсолютная регулярность возникновения комплексов QRS. После лечения больной по поводу дигиталисной интоксикации комплексы QRS той же формы стали появляться нерегулярно (нижняя часть фрагмента В).

Рис. 9.14.Ритм АВ-соединения на фоне предсердной тахикардии, обусловленной дигиталисной интоксикацией (а), и мультифокальной предсердной тахикардии, связанной с тяжелым хроническим обструктивным заболеванием легких (б). Полная АВ-диссоциация и абсолютная регулярность комплексов QRS являются надежными диагностическими признаками АВ-ритма.
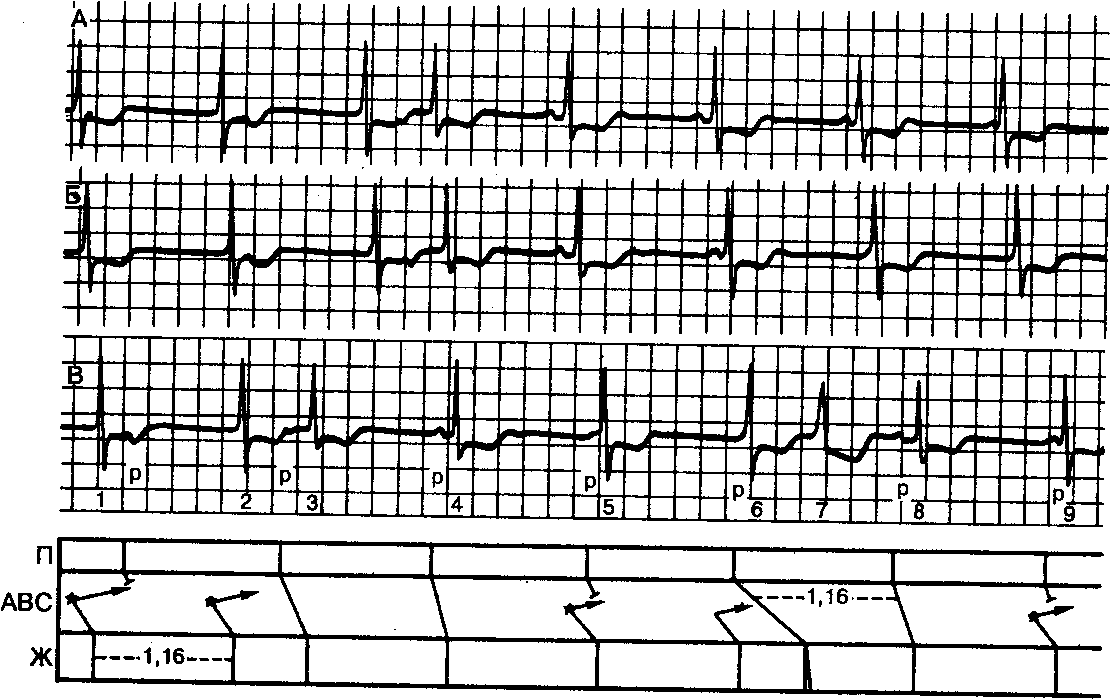
Рис. 9.15.Ритм АВ-соединения с частотой 52 уд/мин и АВ-диссоциацией. При частоте 50 уд/мин отмечается стабильный синусовый ритм. Всякий раз, когда Р-волны появляются с достаточным интервалом после комплекса QRS, они последовательно проводятся в желудочки с возникновением (или без) аберраций (сокращения 3 и 7). Продолжительность цикла АВ-ритма составляет 1,16 с, как и длительность цикла возврата после деполяризации АВС-пейсмекера проходящим синусовым импульсом.

Рис. 9.16.При остром инфаркте нижней миокардиальной стенки (ИНМ) быстрый ритм АВС с частотой 90 уд/мин не подавляется еще более частым синусовым ритмом (105 уд/мин), что указывает на определенную степень сопутствующей атриовентрикулярной блокады.

Рис.9.17. АВ-диссоциация при дигиталисной интоксикации (А — Ж). Частота синусового и частота атриовентрикулярного ритма очень близки (изоритмичны), поэтому два водителя ритма, работая параллельно, вызывают повторяющиеся парные сокращения.
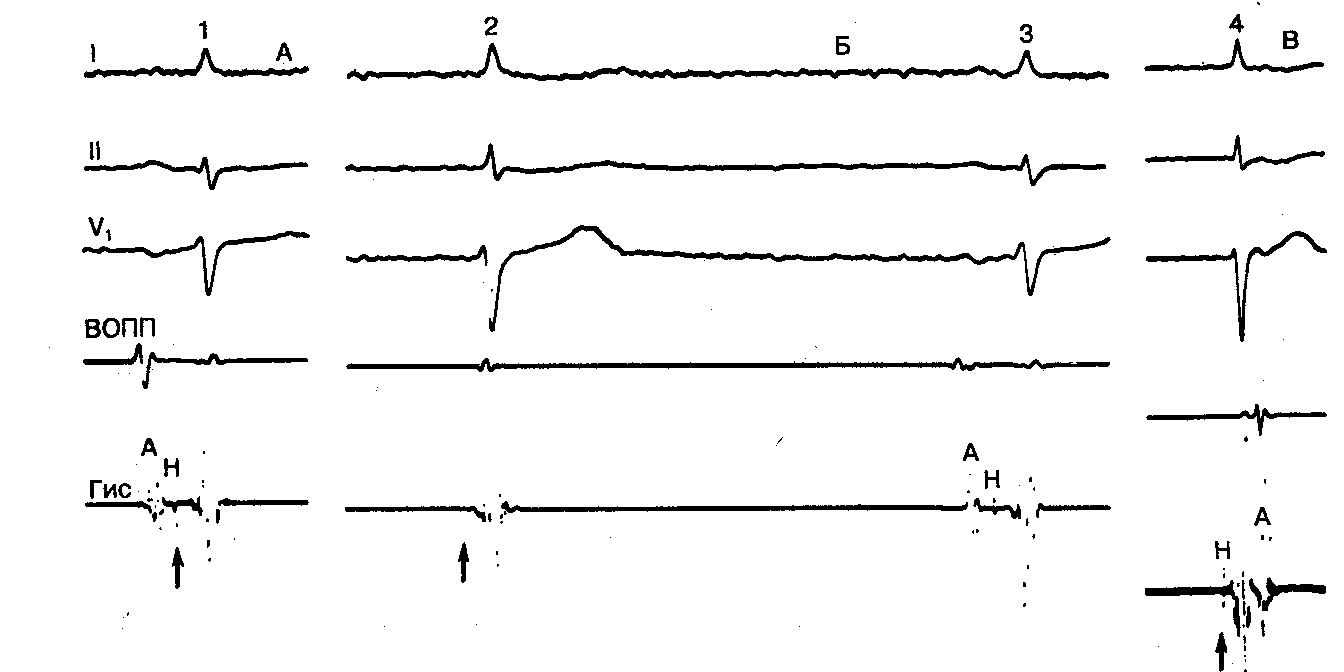
Рис.9.18. ЭГ пучка Гиса (Гис) у больного с синдромом слабости синусового узла и частым ускользанием импульса АВС. А — нормально проведенное возбуждение с отчетливо видным Н-потенциалом (стрелка). Б — ускользание импульса АВС без видимого Н-потенциала, хотя следующее синусовое сокращение на том же фрагменте и следующий АВ-импульс на фрагменте В обладают Н-потенциалами. Отсутствие Н-потенциала во время сокращения 2 отражает смещение регистрирующего катетера вследствие значительного изменения степени наполнения предсердий, связанного с предшествующими изменениями длительности сердечного цикла. ВОПП — верхний отдел правого предсердия.
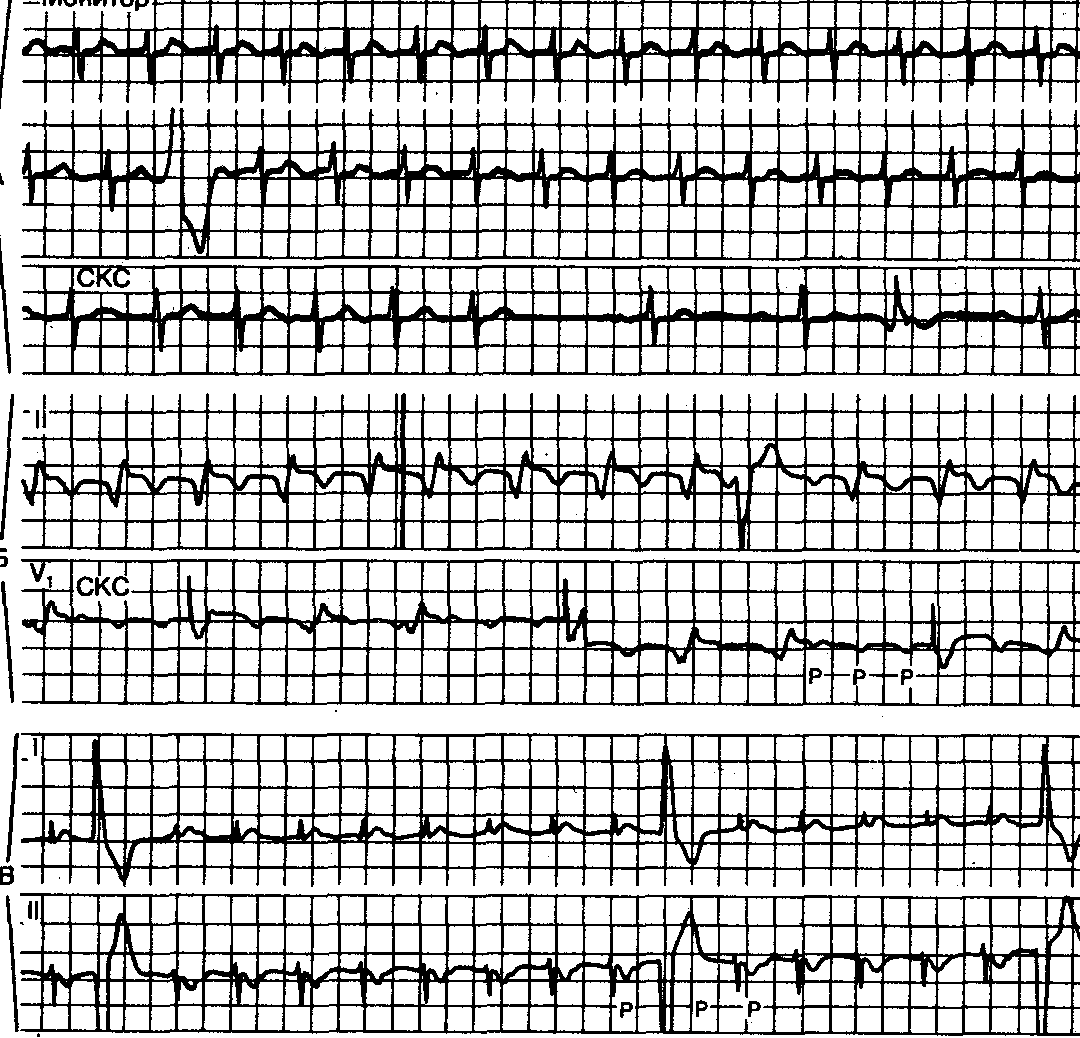
Рис. 9.19.ЭКГ в трех случаях тахикардии, где перекрытие зубцов Р и Т, вызванное быстрым сокращением, затрудняет точное определение очередности следования Р-волны и комплекса QRS. А — синусовая тахикардия, которую удалось точно идентифицировать при стимуляции каротидного синуса (СКС). Б — трепетание предсердий с АВ-проведением 2:1; желудочковая экстрасистола во II отведении обнаруживает отрицательные зубцы Р, что предполагает наличие предсердного эктопического фокуса; СКС, однако, выявила трепетание предсердий. В — предсердно-желудочковая циркуляторная тахикардия с отрицательными зубцами Р в сегментахST, установленная при регистрации пауз после желудочковых экстрасистол.
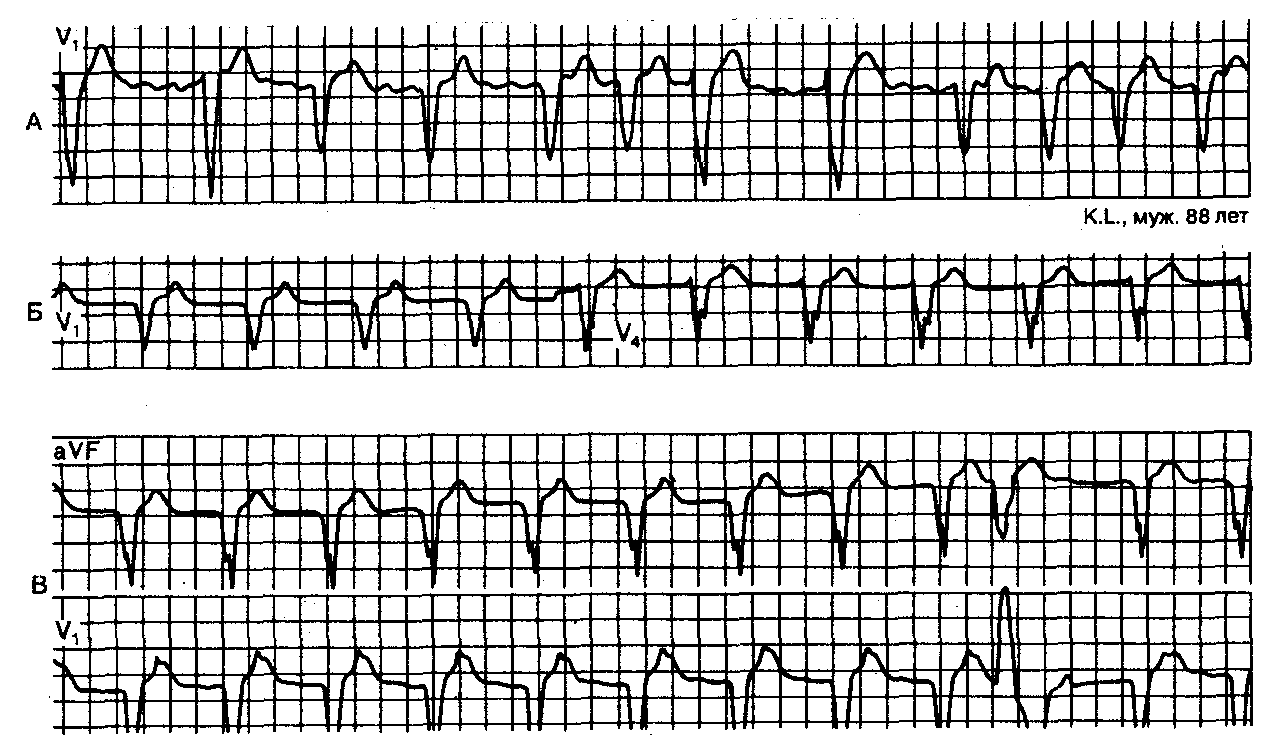
Рис. 9.20.ЭКГ больного с изначальным мерцанием предсердий (А), у которого ошибочный диагноз АВ-ритма был поставлен после проведения электрокардиоверсии (Б). В некоторых отведениях можно было легко определить зубцы Р на пике зубцов Т (В). Однако связь между зубцом Р и комплексом QRS была установлена только после возникновения желудочковой экстрасистолы (В), показавшей наличие синусового ритма с очень продолжительными интервалами Р—R. Отмечаются обычно положительный постэкстрасистолический зубец Р в отведенииaVFи нормальный положительно-отрицательный зубец Р в отведенииV1, что подтверждает синусовое происхождение Р-волны.
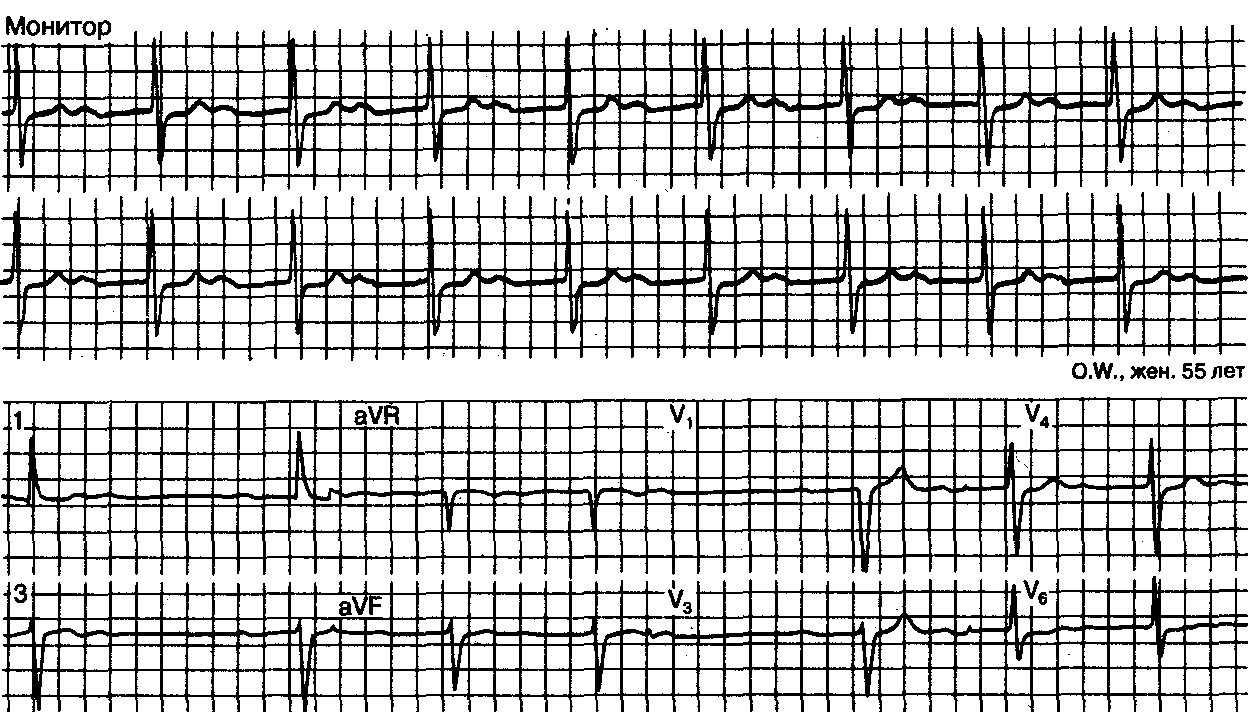
Рис. 9.21.АВ-блокада первой степени с интервалами Р—R около 0,6 с. В данном случае первоначально был поставлен неверный диагноз АВ-ритма с выраженными волнамиU. Волны Р занимают ту часть сердечного цикла, где обнаруживаются волны U (верхний фрагмент рисунка). Присутствие АВ-блокады первой степени стало очевидным при неожиданной регистрации (в ходе блокады) периодов Венкебаха (нижний фрагмент).
 26-07-2019
26-07-2019 0 Просмотров
0 Просмотров 0 комментариев
0 комментариев 0 Рейтинг
0 Рейтинг