 Миокардит – это преимущественно воспалительное поражение сердечной мышцы (миокарда), обычно в результате вирусной инфекции. Во многих случаях миокардит не вызывает никаких серьезных симптомов, хотя при сильном развитии болезни могут возникнуть нарушения сердечного ритма (аритмия), слабость сердечной мышцы (кардиомиопатия), сердечная недостаточность или остановка сердца. Хотя в большинстве случаев воспаление проходит само по себе без лечения и не вызывает постоянных повреждений, более серьезные или хронические формы заболевания могут потребовать госпитализации и лечения. Миокардит может наблюдаться у людей всех возрастов. Поскольку он часто не имеет симптомов, его иногда диагностируют только после того, как взрослый человек с повреждением сердца из-за хронического миокардита неожиданно умирает в молодом возрасте. У пациентов с вирусным миокардитом часто наблюдается перикардит.
Миокардит – это преимущественно воспалительное поражение сердечной мышцы (миокарда), обычно в результате вирусной инфекции. Во многих случаях миокардит не вызывает никаких серьезных симптомов, хотя при сильном развитии болезни могут возникнуть нарушения сердечного ритма (аритмия), слабость сердечной мышцы (кардиомиопатия), сердечная недостаточность или остановка сердца. Хотя в большинстве случаев воспаление проходит само по себе без лечения и не вызывает постоянных повреждений, более серьезные или хронические формы заболевания могут потребовать госпитализации и лечения. Миокардит может наблюдаться у людей всех возрастов. Поскольку он часто не имеет симптомов, его иногда диагностируют только после того, как взрослый человек с повреждением сердца из-за хронического миокардита неожиданно умирает в молодом возрасте. У пациентов с вирусным миокардитом часто наблюдается перикардит.
По течению миокардит может быть острым, подострым или хроническим.
Острые миокардиты чаще наблюдаются при инфекционных болезнях, например вирусных (грипп), бактериальных (дифтерия), а также острых аллергических реакциях (при лекарственной непереносимости).
А также миокардит бывает разным по происхождению: инфекционным, вторичным (развившимся на фоне другого заболевания), аллергическим, ревматическим.
Причины
Может развиваться как вторичное заболевание при таких болезнях, как ревматизм, коллагенозы, васкулиты, аллергия, ожоги и травмы;
Миокардит может развиваться в результате побочного действия некоторых лекарственных веществ, например, доксорубуфера и месалазина;
Может возникать под действием ионизирующего облучения.
Симптомы
Проявления миокардита следующие: недомогание, снижение трудоспособности и повышенная утомляемость, а также сердцебиение, боли в сердце, одышка, повышение температуры тела. Размеры сердца увеличиваются, развивается аритмия, то есть нарушение ритма сердца.
• Во многих случаях симптомы отсутствуют. • Усталость. • Одышка. • Неравномерное или быстрое сердцебиение. • Лихорадка. • Боль в груди.
Наряду с признаками основного заболевания отмечаются тахикардия, другие нарушения ритма и проводимости, одышка. При аускультации определяют ослабление тонов сердца, особенно I, негромкий систолический шум на верхушке. При рентгенологическом исследовании может отмечаться преходящее расширение сердца. Признаки застойной сердечной недостаточности обычно выражены умеренно. У некоторых больных признаки поражения сердца появляются после перенесенной инфекции, в том числе и после умеренно выраженных катаральных явлений. При этом Наблюдаются упорные боли в сердце, небольшие изменения ЭКГ (главным образом сегмента ST и зубца Т). В таких случаях трудно дифференцировать миокардит от дистрофии миокарда, протекающей часто более длительно. Против миокардита свидетельствует отсутствие сердечной недостаточности, увеличения сердца, быстрой динамики на ЭКГ.
При инфекционном миокардите, помимо средств, используемых для лечения основного заболевания, назначают кордиамин, камфору, при более затяжном течении — противовоспалительные средства (ацетилсалициловая кислота, бруфен). При наличии сердечной недостаточности вводят сердечные гликозиды в небольших и умеренных дозах, иногда мочегонные. Острые миокардиты, как правило, заканчиваются выздоровлением. Более тяжелое их течение отмечается при сопутствующей сердечной патологии другого происхождения, например при атеросклеротическом кардиосклерозе. В редких случаях и у молодых лиц развивается постмиокардитический кардиосклероз, проявляющийся некоторыми нарушениями ритма или проводимости без выраженной тенденции к прогрессированию заболевания и развитию сердечной недостаточности.
Хронический миокардит наблюдается прежде всего при ревматизме, а также при коллагеновых болезнях.
Неспецифический (идиопатический) миокардит Фидлера — относительно редкое заболевание, протекающее с прогрессирующей сердечной недостаточностью, с расширением всех камер сердца, нарушениями ритма и внутри-сердечной проводимости, тромбоэмболиями. Болезнь начинается остро с лихорадкой, ней-трофильным лейкоцитозом, увеличением СОЭ. Обычно бывают выражены изменения на ЭКГ, которые отражают гипертрофию камер сердца, возникновение рубцовых изменений. Течение миокардита Фидлера может быть разнообразным — от острого, бурно прогрессирующего, заканчивающегося летально через 1—3 мес после начала болезни, до хронического, более доброкачественного, с медленным прогрессированием болезни. При этом признаки сердечной недостаточности могут быть умеренными, возникают на более поздней стадии болезни.
Диагностика
Диагностика заболевания строится на сочетании проявлений заболевания, данных эхокардиографии (обнаруживается снижение сократительной способности сердечной мышцы). Также требуется проведение ЭКГ и рентгенологического исследования (обнаруживается увеличение размеров сердца). В общем анализе крови выявляются воспалительные изменения.
• История болезни и физическое обследование. • Анализ крови. • Электрокардиограмма, при которой измеряют электрическую активность сердца. • Биопсия (взятие маленького образца сердечной мышцы с помощью иглы для анализа под микроскопом) является основой для окончательного диагноза.
Лечение
Необходим постельный режим и полный покой. Назначаются нестероидные противовоспалительные средства, препараты, улучшающие обменные процессы в сердечной мышце. Проводится глюкокортикоидная гормональная терапия.
• В большинстве случаев симптомы спадают через несколько недель без лечения. Исследования показали, что занятие спортом может быть опасно для больных миокардитом, так что напряженной деятельности следует избегать. При выраженном развитии болезни в течение выздоровления рекомендуется отдых в кровати, чтобы минимизировать нагрузку на сердце. Может быть также рекомендована пища с низким содержанием соли и воздержание от алкоголя. • При бактериальной инфекции прописывают антибиотики. • В некоторых случаях могут быть прописаны кортикостероиды, чтобы уменьшить воспаление миокарда и ускорить выздоровление. • Соответствующие лекарства могут потребоваться для лечения застойной сердечной недостаточности или аритмии. • При сильном развитии застойной сердечной недостаточности может быть рекомендована трансплантация сердца.
При остром течении с быстрым прогрессированием изменений в сердце назначают преднизолон до 80 мг/сут. При более медленном хроническом течении проводят противовоспалительную терапию бруфеном, индометацином или небольшими дозами преднизолона (10—20 мг/сут). Помимо этого, проводят симптоматическую терапию сердечной недостаточности. Как применять народные средства при этом недуге смотрите тут.
Профилактика
• Предупреждение частых простудных заболеваний.
• Санация хронических очагов инфекции, необходимо делать все, для того, чтобы инфекции в организме не было. Для этого нужно лечить кариозные зубы, хронический тонзиллит, аденоиды и т.д.
• Во время эпидемии гриппа необходимо проводить противогриппозную вакцинацию и принимать противовирусные препараты в профилактических дозах.
Прогноз заболевания при адекватном и своевременном лечении, как правило, благоприятный.
Многообразные варианты ЭКГ при миокардитах могут быть классифицированы следующим образом.
1. Различные нарушения проводимости (АВ-блокада I, II, III степени, внутрижелудочковые блокады, удлинение интервала QT и др).
2. Разнообразные нарушения сердечного ритма (синусовая тахикардия, эктопические ритмы, мерцательная аритмия, экстрасистолия и др.).
3. Изменения сегмента ST и зубца Т подобные тем, которые наблюдаются при остром перикардите.
4. Псевдоинфарктные изменения ЭКГ, выражающиеся в изменении сегмента ST и зубца Т, иногда с образованием патологического зубца Q.
5. Нормальная ЭКГ.
Выраженность изменений ЭКГ обычно зависит от тяжести поражения миокарда. На рис. 154 представлена ЭКГ больного с тяжелым миокардитом.
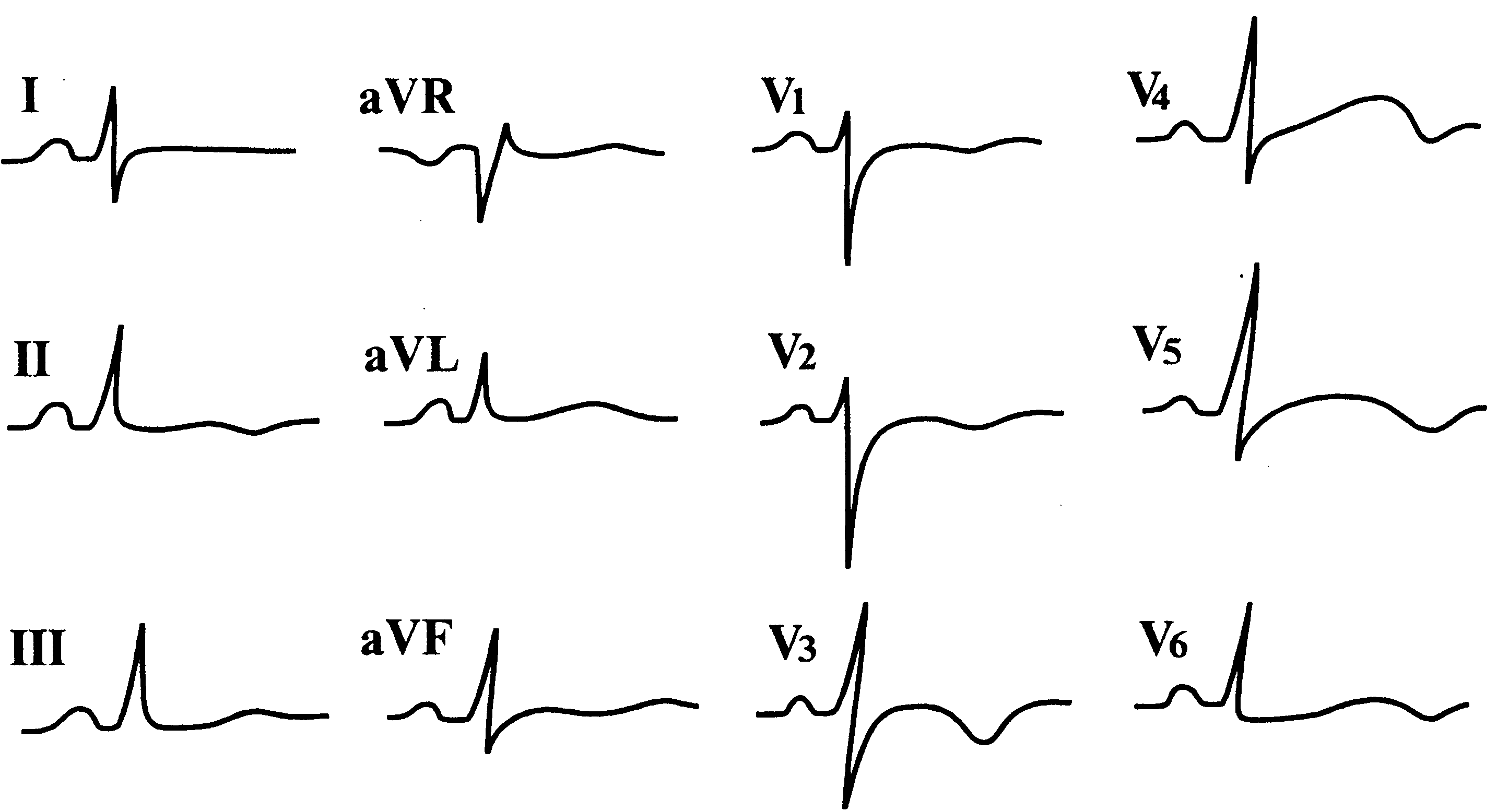
Рис. 154. ЭКГ при тяжелом миокардите.
Экг при гипокалиемии
Гипокалиемия развивается при недостатке поступления калия с пищей, при значительной потере жидкости (неукротимая рвота, понос, массивный диурез при терапии мочегонными средствами), при первичном гиперальдостеронизме, длительном применении кортикостероидов, при болезни Иценко–Кушинга, диабетической коме, передозировке сердечных гликозидов и др.
Снижение содержания внутриклеточного калия приводит к следующим изменениям конечной части желудочкового комплекса:
1) горизонтальному смещению сегмента ST ниже изолинии;
2) уменьшению амплитуды зубца Т или формированию двухфазного (+/–) или отрицательного зубца Т;
3) увеличению амплитуды зубца U;
4) удлинению электрической систолы желудочков — интервала QT.
На рис. 155 представлена ЭКГ больного с гипокалиемией.
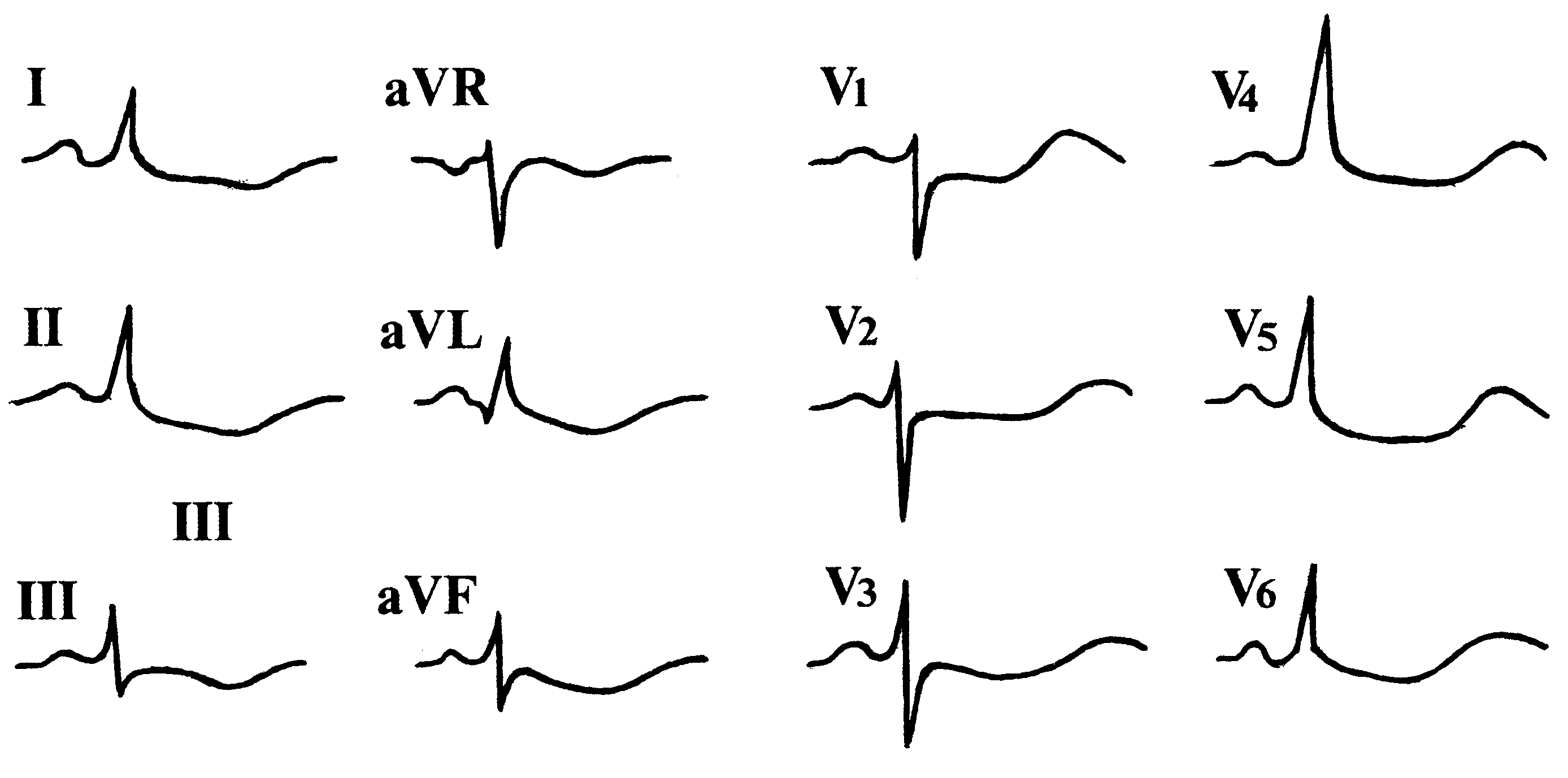
Рис. 155. ЭКГ больного с гипокалиемией.
Экг при гиперкалиемии
Гиперкалиемия наблюдается у больных с заболеваниями почек, осложненными почечной недостаточностью и при передозировке препаратов калия.
Для гиперкалиемии характерно:
1) высокие, узкие, заостренные положительные зубцы Т;
2) укорочение электрической систолы желудочков — интервала QT;
3) замедление проводимости, развитие блокад сердца;
4) склонность к синусовой брадикардии.
На рис. 156 представлена ЭКГ больного с гиперкалиемией.
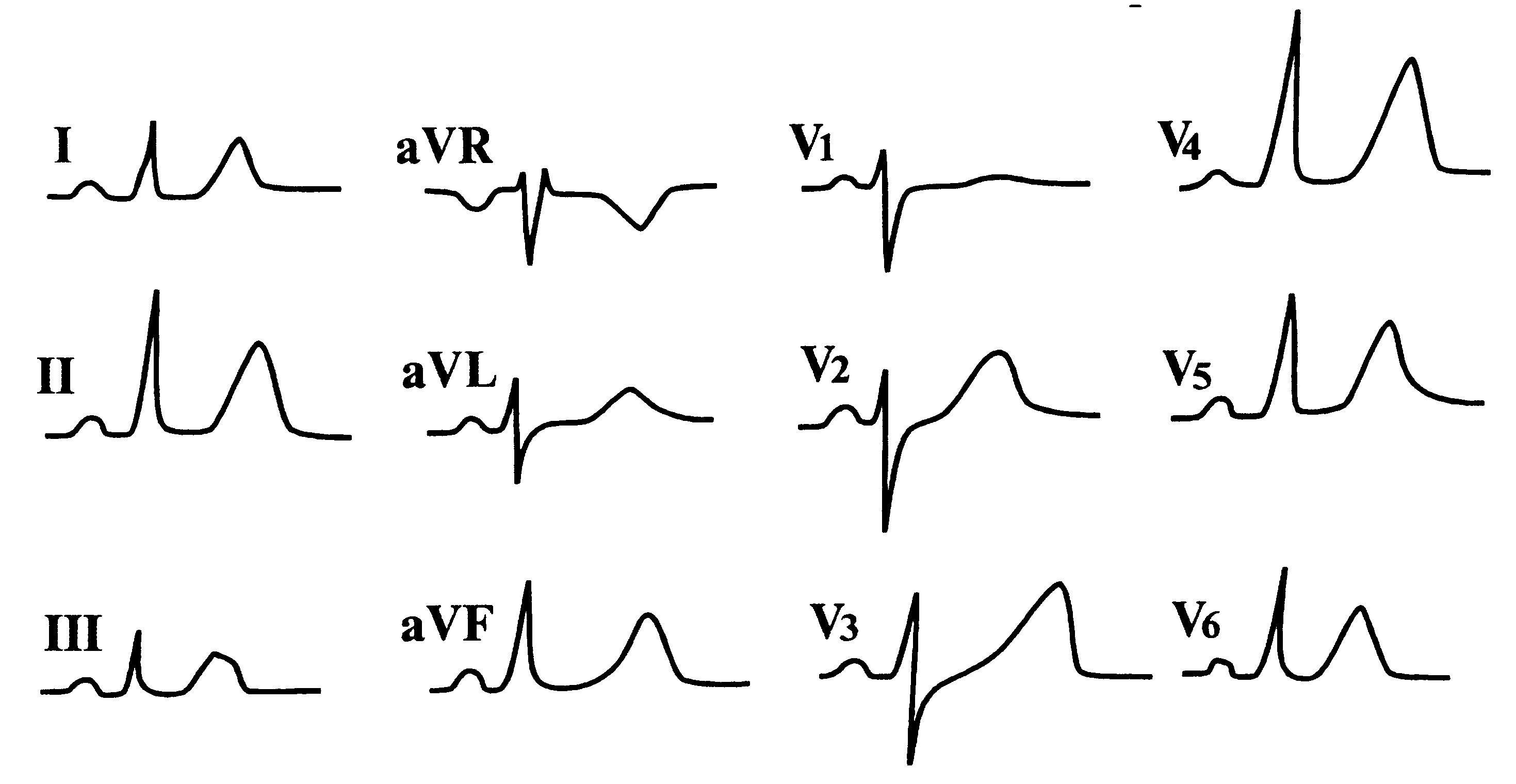
Рис. 156. ЭКГ больного с гиперкалиемией.
Экг при кардиомиопатиях
Типичных изменений ЭКГ у больных кардиомиопатиями (дилатационная, гипертрофическая, рестриктивная) не наблюдается. Однако электрокардиографическое исследование имеет важное значение в комплексной диагностике кардиомиопатии.
Можно выделить следующие варианты ЭКГ при кардиомиопатиях: а) гипертрофия ЛЖ; б) гипертрофия ПЖ; в) гипертрофия обоих желудочков; г) инфарктоподобные изменения ЭКГ; д) истинно рубцовые изменения ЭКГ; е) низковольтажный комплекс QRS.
Указанные варианты могут сочетаться с изменениями предсердного комплекса (P-mitrale, P-pulmonale), что особенно характерно для гипертрофической кардиомиопатии, с правильным синусовым ритмом или с различными видами аритмий.
Экг при нейроциркуляторной дистонии
При нейроциркуляторной дистонии ЭКГ изменения могут отсутствовать или проявляться в виде растройств реполяризации желудочков:
а) отрицательные зубцы Т в двух и более отведениях (наиболее часто в V1–V3, реже во II, III, aVF или V4–V6);
б) отрицательные зубцы Т во всех отведениях («синдром тотальной негативности зубца Т»);
в) высокоамплитудные («гигантские») зубцы Т с повышением сегмента SТ на 2–3 мм выпуклостью книзу в правых грудных отведениях;
г) снижение сегмента ST на 1 мм и более;
д) синдром ранней реполяризации желудочков.
Кроме неспецифических изменений со стороны сегмента ST и зубца Т, при нейроциркуляторной дистонии могут отмечаться различные расстройства сердечного ритма: синусовая тахибрадикардия, синусовая аритмия, синаурикулярная блокада, миграция водителя ритма, экстрасистолия, пароксизмальная суправентрикулярная тахикардия и др.
Изменения ЭКГ у больных нейроциркуляторной дистонией требуют проведения дифференциальной диагностики прежде всего с ИБС. Для этого используются различные пробы (велоэргометрия, тредмил, медикаментозные тесты и др.).
Синдром ранней реполяризации желудочков характеризуется следующими признаками:
а) горизонтальным подъемом сегмента ST (от 1 до 6 mV), чаще выпуклостью кверху, начинающимся с точки соединения нисходящей части зубца R и сегмента ST (точка j);
б) наличием зазубрины или волны соединения (J-Wave) на нисходящем колене зубца R в месте отхождения сегмента ST;
в) ротацией сердца против часовой стрелки вокруг продольной оси, что проявляется быстрым и резким нарастанием амплитуды зубца R в грудных отведениях с одновременным уменьшением или исчезновением зубца S;
г) сочетанием подъема сегмента ST с отрицательными или заостренными, или высокоамплитудными зубцами Т в соответствующих отведениях, что может быть причиной гипердиагностики инфаркта миокарда (рис. 157).
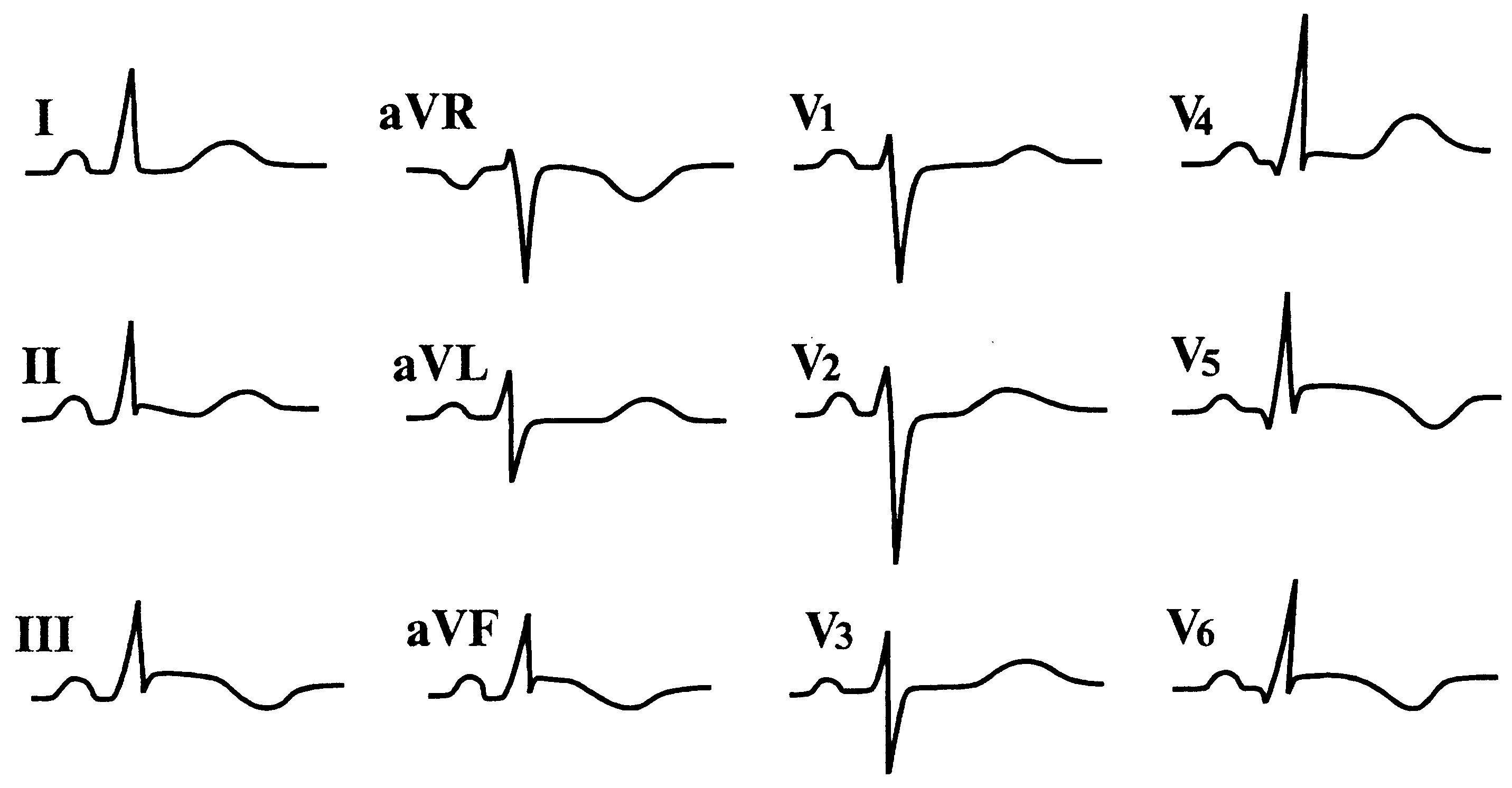
Рис. 157. Синдром ранней реполяризации желудочков, имитирующий ЭКГ-признаки заднебокового инфаркта миокарда.
Заболевания сердца и сосудов являются ведущей причиной смертности во всех развитых странах – до 31% всех смертей, по данным ВОЗ. Одним из заболеваний, вносящих свой вклад в эту смертность, является миокардит.
Миокардит – тяжелое заболевание сердечной мышцы, характеризующееся воспалением среднего, самого толстого, слоя сердца – миокарда. Ведущая роль в возникновении этой патологии принадлежит инфекциям, реже – аллергическим и аутоиммунным заболеваниям. В редких случаях миокардит возникает как следствие отравления токсическими веществами. На миокардит приходится до 10% заболеваний сердца.
Классификация миокардита в зависимости от его причин
В основе международной классификации этого заболевания лежит этиологический фактор, то есть основная причина, которая и вызывает болезнь. На основании этого выделяют следующие формы миокардита.
Инфекционный
Тяжело протекающее инфекционное заболевание, особенно у людей с ослабленным иммунитетом, часто дает осложнение на сердце – развивается воспаление сердечной мышцы. В качестве первопричины могут выступать: 
- вирусы герпеса, гриппа, гепатита, вирус Коксаки;
- бактерии: дифтерийная палочка, стрептококк, риккетсии, хламидии;
- грибки рода Candida и Aspergillus;
- паразиты, в том числе гельминты: эхинококк, аскариды, бычий цепень.
Ревматический
По сути, ревматический миокардит является разновидностью инфекционного, но ввиду своей распространенности и особенностей он выделен в отдельную форму. Причина – выраженная иммунная реакция на Streptococcus haemolyticus (гемолитический стрептококк).
Аллергический
Ведущим процессом в формировании этой формы заболевания является аллергическая реакция, причем пусковыми факторами могут выступать разные состояния:
- ожоговая болезнь – массивный некроз тканей ведет к выбросу в кровь разрушенных белков и токсинов, вызывающих синтез аутоиммунных антител, которые и поражают миокард;
- состояние после трансплантации – иммунная реакция на трансплантат приводит к поражению сердца;
- лекарственная аллергия – некоторые препараты повышают сродство антител к сердцу, в результате чего антитела вызывают воспаление в миокарде.
К этому типу миокардита относят и идиопатический, причина которого до конца не выяснена.
Токсический
Алкогольная интоксикация, уремия (повышение в крови уровня мочевой кислоты из-за почечной недостаточности), отравление некоторыми тяжелыми металлами могут спровоцировать миокардит.
Симптоматический
Достаточно часто миокардит развивается на фоне хронических заболеваний, как правило, аутоиммунных: системной красной волчанки, склеродермии.
Как развивается миокардит
Вне зависимости от формы заболевания в основе его развития лежит нарушение иммунных реакций. Поражение некоторых звеньев иммунной системы ведет к тому, что начинают синтезироваться аутоантитела к миокарду. Особенность этих антител состоит в том, что они соединяются с клетками миокарда и запускают в нем воспалительную реакцию.
Конечно, это очень упрощенная схема развития болезни – в формировании клинических симптомов участвуют не только антитела, но и иммунные клетки, а также регуляторные соединения – медиаторы воспаления.
Симптомы миокардита
Для этой болезни характерны симптомы нарушения сердечных функций. Выраженность нарушений зависит от степени поражения миокарда. По этому признаку выделяют очаговый, когда воспаление затрагивает отдельные участки сердечной мышцы, и диффузный – поражено все сердце – миокардит.
Степень выраженности симптомов зависит от объема поражения, и диффузная форма миокардита протекает гораздо тяжелее. Тяжесть течения также определяют острота поражения сердца, локализация очагов воспаления и скорость прогрессирования сердечной-недостаточности
Пациенты чаще всего предъявляют следующие жалобы:
- быстрая утомляемость;
- боли в груди («болит сердце»);
- одышка даже при незначительной физической нагрузке;
- повышенная потливость;
- приступы сердцебиения или ощущение перебоев в сердце.
Классификация миокардита по ведущему клиническому симптому
| Название | Симптомы |
| Малосимптомный | беспокоит незначительная слабость, утомляемость, сердечные симптомы практически отсутствуют. По такому варианту чаще всего протекают инфекционно-аллергический миокардит. |
| Болевой или псевдокоронарный | Характерно появление болей в области сердца. Боли могут носить разный характер: колющие, давящие, жгучие – клиническая картина напоминает ишемическую болезнь сердца. Боли чаще появляются при идиопатическом или ревматическом миокардите. |
| Декомпенсационный (с нарушением кровообращения) | Отмечаются признаки нарушения периферического кровообращения – появляются отеки, кожные покровы конечностей могут стать синюшного цвета. Сердечная недостаточность чаще всего развивается при диффузном миокардите. |
| Аритмический | Характерно нарушение ритма сердца – это либо брадикардия (снижение частоты сердечных сокращений), либо аритмия. |
| Тромбоэмболический | При этой форме высока вероятность образования тромба как в легочной артерии (ТЭЛА), так и в сосудах большого круга кровообращения – в ногах и внутренних органах. Этот вариант отмечается при риккетсиозном и бактериальном миокардите. |
| Псевдоклапанный | За счет изменений в миокарде происходит деформация клапанов сердца, что проявляется появлением шумов в сердце. При аускультации сердца наиболее часто при миокардите выслушивается шум на верхушке сердца. |
| Смешанный | В той или иной степени определяются любые из перечисленных симптомов. |
Как выглядит пациент с миокардитом
Внешний вид пациента миокардитом определяется тяжестью заболевания:
- При легком течении заболевания и на начальной стадии пациент неотличим от здорового человека – его беспокоит лишь общая слабость.
- По мере прогрессирования , при среднетяжелом течении и в запущенных случаях пациент приобретает типичный внешний вид: бледные кожные покровы, губы, пальцы на руках и ногах (иногда и кисти со стопами) имеют синюшный оттенок.
- При декомпенсированной форме отчетливо видно набухание шейных вен, особенно при физической нагрузке. При ходьбе отмечается выраженная одышка, заставляющая человека периодически останавливаться, чтобы отдохнуть. Для декомпенсированного миокардита характерно появление отеков ног. При появлении любых упомянутых симптомов следует обращаться к врачу.
Первые признаки миокардита чаще всего (в 80% случаев) появляются через 3-8 недель после какого-либо инфекционного заболевания. Это может быть грипп, простуда, ангина. Сообщите врачу, если вы недавно болели!
Диагностика миокардита
Постановка правильного диагноза существенно затруднена из-за отсутствия специфических симптомов – миокардит может «замаскироваться» под другую сердечную патологию. Итак, этапы диагностики миокардита:
Сбор анамнеза
Врач беседует с пациентом, выясняя жалобы, обстоятельства их появления, характер изменения жалоб со временем. Особое внимание уделяется перенесенным заболеваниям, особенно вирусным и бактериальным инфекциям.
Исследование текущего состоянии пациента (Status praesens). Состоит из нескольких пунктов:
- Осмотр пациента , направленный на выявление признаков сердечной недостаточности: одышки, отеков на ногах, синюшности кожных покровов, набухания шейных вен.
- Аускультация . Врач прослушивает сердце и легкие. При миокардите отмечается приглушение сердечных тонов, может появиться посторонний шум в сердце. Со стороны легких часто отмечается ослабление дыхания за счет застоя крови из-за ослабления работы сердца.
- Перкуссия . С помощью «постукивания» врач определяет границы сердца – при этом заболеваний типично расширение сердца. Актуальность этой процедуры несколько снизилась ввиду появления ультразвуковых методов исследования, однако опытный врач всегда проводит перкуссию сердца.
Лабораторно-инструментальное обследование
Это самый важный этап, так как только совокупность результатов нескольких методов исследования позволит с высокой вероятностью выявить миокардит.
Какие анализы и исследования назначают при миокардите
| Название исследования или анализа | Результат обследования | Разъяснение |
| ЭКГ – исследование электрической активности сердца | На электрокардиограмме изменений не выявлено | Вариант нормы или начальная стадия миокардита. |
| Очаговые нарушения проводимости и возбудимости, снижение вольтажа некоторых зубцов на ЭКГ. | ||
| Измерение АД | Стойкая гипотония – снижение артериального давления. | Обусловлено это явление повреждением миокарда, в результате чего сердце не может поддерживать нормальное давление в сосудах. |
| УЗИ сердца с допплерографией (позволяет определить состояние миокарда). Огромное значение имеет исследование его сократительной функции. |
|
|
| Рентгенография органов грудной клетки (сердца и легких) | Изменений не выявлено | Отсутствие миокардита, либо очаговая форма. |
|
Признак средней или тяжелой степени тяжести. Застойные явления характерны для декомпенсации сердечной функции. | |
| МРТ сердца | Утолщение стенки сердца, расширение сердечных полостей и легочных сосудов (за счет легочной гипертензии) | МРТ является одним из самых информативных методов диагностики миокардита. С помощью этого исследования можно оценить величину воспалительного отека миокарда, выявить очаги воспаления при диффузной форме. |
| Сцинтиграфия | Меченые радиоизотопы активно накапливаются в воспалительных очагах. | Метод по точности лишь незначительно уступает МРТ. Позволяет диагностировать заболевание на ранней стадии. |
| Общий анализ крови | Лейкоцитоз (увеличение общего количества лейкоцитов) | Не является специфичным анализом. Свидетельствует лишь о наличии в организме воспаления, в том числе инфекционного характера. |
| Анализы крови: биохимический, серологический. | Повышение маркеров воспаления, антител, повышение С-реактивного белка, аминотрансфераз. | Это неспецифичные анализы. Позволяющие лишь еще раз подтвердить наличие воспаление. |
| Иммунологический анализ | Повышение концентрации кардиотропных антител. | Анализ позволяет установить аллергический характер миокардита. |
Для диагностики этого заболевания привлекаются разные специалисты: кардиологи, ревматологи, врачи функциональной диагностики, рентгенологи. Чаще всего диагноз выставляется на консилиуме совместными усилиями нескольких врачей.
Чем опасен миокардит
Поражение сердца при миокардите чревато опасными проявлениями, некоторые из которых могут стать причиной летального исхода. Воспалительный процесс в миокарде в дальнейшем приводит к замещению миокардиоцитов (мышечных волокон) соединительной тканью. В результате этого сердце уже не может адекватно справляться с возложенной на него функцией – перекачивать кровь. Это приводит к формированию тяжелой сердечной недостаточности.
Воспалительный процесс препятствует нормальному проведению электрических импульсов в сердце, что ведет к сердечной аритмии. В особо тяжелых случаях возможна остановка сердца.
Чем лечат миокардит
В острый период заболевания пациент подлежит обязательной госпитализации в стационар, вне зависимости от того, впервые ли возникло заболевание или этой очередное обострение, как при ревматическом миокардите. От пациента в первую очередь требуется ограничение физической активности – прописывают постельный режим. Эти мероприятия направлены на снижение нагрузки на сердце и компенсацию сердечной деятельности.
Важный компонент лечения – диета, назначается стол №10 по Певзнеру, который полезен при большинстве заболеваний сердца, особенности такого питания:
- ограничение количества потребляемой жидкости
- уменьшенное количество поваренной соли
- ограничивается также потребление хлебобулочных изделий, жареных продуктов, мяса, копченостей.
Лечение миокардита направлено на все звенья заболевания: на устранение возбудителя, снятие воспаления (патогенетическая терапия), устранение симптомов (симптоматическое лечение).
Этиологическое лечение
Назначение антибиотиков, противовирусных препаратов, противопротозойных средств осуществляется при подозрении на наличие в организме соответствующего возбудителя. При этом обязательно санируются все очаги хронической инфекции в организме: абсцессы, кариозные зубы, синуситы, аднексит, простатит и прочее.
При назначении антибиотика желательно определение чувствительности к нему возбудителя, хотя сначала эти препараты назначают эмпирическим путем – применяю антибиотики широкого спектра действия.
При аутоиммунном или аллергическом миокардите используют гормональные препараты.
Патогенетическое лечение
Устранить воспаление в миокарде можно с помощью:
- глюкокортикостероидов – гормоны (преднизолон, метипред и др.) назначают при тяжелом течении болезни, а также при аутоиммунном поражении, так как эти препараты обладают иммуносупрессивным действием. Противовоспалительный эффект реализован за счет подавления синтеза антител.
- нестероидные противовоспалительные средства (НПВС) применяют при легком и среднетяжелом течении. Устраняется отек миокарда, при болевой форме значительно уменьшается или полностью пропадает болевой синдром. Кратность приема препаратов определяется врачом, с учетом индивидуальных особенностей течения болезни. Примеры препаратов: Ибупрофен, Вольтарен, Диклофенак, Ибусан, Нурофен (см. препараты от боли).
- антигистаминных препаратов – см. список таблеток от аллергии
Продолжительность терапии НПВС и гормонами определяется результатом повторных анализов: в биохимическом и общем анализах исчезают признаки воспаления.
Симптоматическое лечение
Для устранения внешних проявлений болезни назначают следующие препараты:
- антиаритмические – при выраженных нарушениях ритма;
- антикоагулянты – для профилактики тромбообразования (при тромбоэмболическом варианте), аспирин, тромбо-асс (см. список антикоагулянтов прямого и непрямого действия).
- средства, повышающие давление – при очень низком давлении.
Метаболическая терапия миокардита
Во время лечения следует поддержать миокард, поэтому врачи назначают препараты, стимулирующие обмен веществ в сердце и улучшающие его питание. Задача этих препаратов – облегчить восстановление сердечной мышцы. К таким препаратам относятся витамины, АТФ, рибоксин, мексикор.
Препараты калия также способствуют восстановлению миокарда, улучшают внутрисердечную проводимость, препятствуют развитию аритмий.
Продолжительность лечения миокарда в самом хорошем случае составляет 4 месяца, но после окончания курса рекомендуется реабилитация. В среднем же лечат миокард 6-7 месяцев, а в тяжелых случаях – до года.
Прогноз
При малосимптомном варианте возможно полное излечение без каких-либо осложнений и последствий. В тяжелых случаях у пациентов развивается хроническая сердечная недостаточность. При некоторых вариантах течения риск смертельного исхода очень велик:
- при болезни Шагаса симптоматический миокардит приводит к смерти в 30-40% случаев
- при дифтерийном смертность составляет 50-55%.
При ревматическом и идиопатическом миокардите отмечается склонность к рецидивам – в зависимости от тяжести рецидивы могут возникать каждый год или реже. В этом случае проводится противорецидивное лечение.
Профилактика миокардита
Предупредить заболевание можно, придерживаясь неспецифических способов профилактики:
- закаливание;
- здоровое, сбалансированное питание;
- отказ от вредных привычек, способствующих снижению иммунитета (алкоголь, курение, наркотики);
- улучшение условий жизни;
- своевременное лечение инфекционных заболеваний;
- прием витаминов в период эпидемий гриппа и ОРВИ;
- вакцинация против самых распространенных инфекций: дифтерии, краснухи, кори, герпеса и других.
При рецидивирующем течении обязательно диспансерное наблюдение у кардиолога: консультация необходима каждые 3 месяца в первый год после болезни и каждые полгода в следующие 3 года.
 26-07-2019
26-07-2019 0 Просмотров
0 Просмотров 0 комментариев
0 комментариев 0 Рейтинг
0 Рейтинг