Длительное время считалось, что пороки трехстворчатого клапана являются редкостью. Однако, по данным ряда исследователей, они составляют до 28% всех приобретенных пороков сердца. Основными этиологическими факторами, приводящими к формированию порока трикуспидального клапана, являются: ревматизм ( как вследствие органического поражения створок, так и формирования относительной недостаточности), инфекционный эндокардит (рис.13 ), травмы.
 |
Рис. 13 Первичный инфекционный эндокардит трикуспидального клапана. |
Клиника и диагностика. Больные в основном предъявляют жалобы на одышку при физической нагрузке, боли в области сердца. Наиболее типичным симптомом является ощущение тяжести в правом подреберье вследствие повышенного кровенаполнения и увеличения печени. При осмотре отмечается расширение и пульсация шейных вен. Выявление аускультативной симптоматики затруднено из-за невыраженности звуковых феноменов. Однако, при тщательном выслушивании у основания мечевидного отростка определяются диастолический шум при стенозе, систолический шум при недостаточности трехстворчатого клапана. Интенсивность шумов часто связана с дыханием, усиливаясь на дохе (симптом Риверо-Корвалло). Для электрокардиографической картины характерны гипертрофия и перегрузка правых камер сердца. При рентгенологическом исследовании выявляются увеличение правых отделов, уменьшение нижнего отдела ретрокардиального пространства, выбухание легочной артерии. Ценным методом исследования является эхокардиография, позволяющая оценить как морфологические изменения трехстворчатого клапана, так и нарушения гемодикамики в правых отделах сердца.
Оперативное лечение. Особенности анатомического строения трикуспидального клапана позволили разработать широкий спектр оперативных вмешательств на нем. Они включают как различные пластические и клапансохраняющие операции (рис. 14), так и замену клапана искусственным протезом. Показаниями к протезированию клапана являются: резкая деформация створок клапана, массивные разрушения, не позволяющие выполнить клапансохраняющую коррекцию, неэффективная аннулопластика, значительная дилатация правого желудочка.
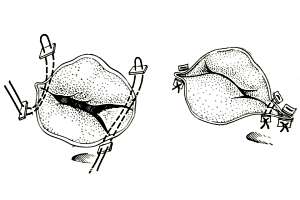 |
Рис. 14, а Пластика трикуспидального клапана по Бойду (бикуспидализация). |
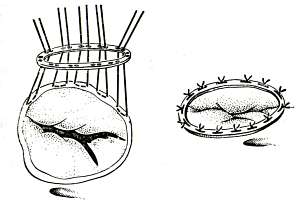
Аннулопластика трикуспидального клапана опорным кольцом по Карпентье.
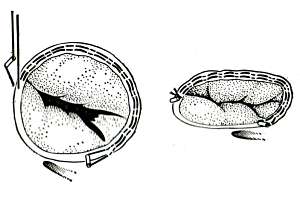
Шовная аннулопластика трикуспидального клапана по Де Вега.
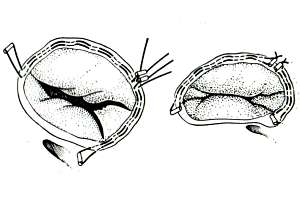
Аннулопластика трикуспидального клапана по Амосову.
Учитывая низкую скорость кровотока при протезировании трикуспидального клапана особенно важно пожизненное проведение антикоагулянтной терапии. Погрешности в приеме непрямых коагулянтов могут повлечь тромбоз искусственного протеза.
Изобретение относится к медицине, в частности к кардиохирургии. Накладывают циркулярный кисетный шов по всему периметру фиброзного кольца. Выделяют условную линию, проходящую по фиброзному кольцу трикуспидального клапана, по верхнему краю мембранозной части межпредсердной перегородки и кпереди от коронарного синуса вновь спускающуюся к фиброзному кольцу. Шов накладывают по этой линии. Способ позволяет достичь наилучшего смыкания створок клапана без их деформации и предотвратить травму проводящей системы сердца. 1 ил.
Изобретение относится к медицине и может использоваться в кардиохирургии.
Известны две большие группы методик трикуспидальной аннулопластики (ТАП): – опорно-кольцевые, заключающиеся в имплантации так называемых опорных колец, суживающих диаметр фиброзного кольца клапана (кольца Карпантье, Дюрана), [Kirklin John W. Cardiac surgery. 2nd ed. 1993.], не лишенные недостатков, таких как техническая сложность, дороговизна, тот факт, что имплантируется инородное тело, вследствие чего требуется ведение пациента как после протезирования клапана искусственным протезом.
– шовные (Де Вега, Бойд, Кей, Соловьев), когда фиброзное кольцо клапана суживают путем наложения различных видов швов [Г.М.Соловьев, С.П.Иванов, А. С. Прохоров. Пороки трикуспидального клапана и пластические операции на нем. М.: Медицина. 1988; 252].
Наиболее широко применяемый шовный метод пластики (по способу Де Вега) является наиболее близким к заявляемому по технической сущности и выбран в качестве прототипа.
К его недостаткам относится асимметричность накладываемого шва, что влечет за собой деформацию створок и фиброзного кольца клапана, следствием чего являются нестабильные результаты.
Цель изобретения – достичь наилучшего смыкания створок клапана без их деформации и предотвратить травму проводящей системы сердца.
Поставленная цель достигается техническим решением, представляющим собой способ циркулярной кисетной аннулопластики у пациентов с приобретенными клапанными пороками левых отделов сердца путем наложения однорядного циркулярного кисетного шва по всему периметру фиброзного кольца трикуспидального клапана, минуя "опасную зону" в области переднесептальной комиссуры, где расположен атриовентрикулярный узел и пучок Гиса.
Для этого нами была выделена условная линия, проходящая по фиброзному кольцу трикуспидального клапана, по верхнему (мышечному) краю мембранозной части межпредсердной перегородки и кпереди от коронарного синуса вновь спускающаяся к фиброзному кольцу.
Новым в предлагаемом способе является наложение шва по всему периметру фиброзного кольца клапана в обход "опасной зоны" в области переднесептальной комиссуры, что обеспечивает наиболее полное смыкание створок без их деформации и позволяет избежать травму проводящей системы сердца.
Суть предлагаемой операции будет понятна из следующего описания и чертежа, на котором показана схема наложения циркулярного кисетного шва по фиброзному кольцу трикуспидального клапана, где 1 – линия наложения шва; 2 – трикуспидальный клапан; 3 – мембранозная часть атриовентрикулярной перегородки; 4 – коронарный синус; 5 – атриовентрикулярный узел.
Наложение циркулярного кисетного шва производят следующим образом: шов (1) накладывают по фиброзному кольцу трикуспидального клапана (2), по верхнему (мышечному) краю мембранозной части атриовентрикулярной перегородки (3), кпереди от коронарного синуса (4) шов вновь спускается к фиброзному кольцу, огибая таким образом атриовентрикулярный узел (5).
ПРИМЕР: Пациентка Я-ва, 44г. Диагноз: Ревматизм. Неактивная фаза. Состояние после операции закрытой митральной комиссуротомии (1966, 1974, 1988гг. ). Рестеноз митрального клапана. Пароксизмальная мерцательная аритмия. Н-IIА-Б.
Пациентке была выполнена операция: протезирование митрального клапана моностворчатым дисковым протезом "МИКС-МДМ-27", трикуспидальная циркулярная кисетная аннулопластика радиочастотная изоляция левого предсердия. Непосредственно по окончании основного этапа операции и восстановлении сердечной деятельности был получен синусовый ритм, который сохранялся как в раннем, так и в позднем послеоперационном периоде. Пациентка была выписана на 30-е сутки после операции с синусовым ритмом.
Исследование включало 3 этапа: 1) Экспериментальный 2) Морфологический 3) Клинический
На первом этапе были изучены парафиновые слепки фиброзного кольца трикуспидального клапана, суженного по методу Де Вега встречным полукисетным швом. Изучались форма фиброзного кольца, зона коаптации створок клапана, конфигурация устья коронарного синуса.
Было установлено, что фиброзное кольцо неравномерно деформировалось, зона коаптации створок смещена от центра, устье коронарного синуса вместо круглой приобретает овальную конфигурацию. На втором этапе мы выделили линию наложения шва: по фиброзному кольцу, примерно от середины септальной створки по всей окружности фиброзного кольца до мембранозной перегородки, далее по верхнему краю мембранозной части межпредсердной перегородки, затем в верхней ее части образуется складка, откуда шов спускается книзу.
При морфологическом изучении окружности шва элементов проводящей системы сердца в области шва не обнаружено.
Всего с 1989г. в отделе сердечно-сосудистой хирургии НИИ кардиологии ТНЦ СО РАМН по предложенной методике было прооперировано 33 пациента с приобретенными пороками левых отделов сердца, осложненными легочной гипертензией и недостаточностью трикуспидального клапана (ТК), сопровождающейся как умеренной (I-II ст.), так и выраженной (III-IV cт.) регургитацией. Средний возраст пациентов составил 46 1,23 года. Одновременно с проведением ТКАП пациентам выполнялись следующие процедуры: протезирование митрального клапана – 29 чел, протезирование аортального клапана – 1 чел, двухклапанное протезирование (аортальный и митральный клапаны) – 3 чел. Степень регургитации на ТК у этих пациентов до операции составляла 3,5
1,23 года. Одновременно с проведением ТКАП пациентам выполнялись следующие процедуры: протезирование митрального клапана – 29 чел, протезирование аортального клапана – 1 чел, двухклапанное протезирование (аортальный и митральный клапаны) – 3 чел. Степень регургитации на ТК у этих пациентов до операции составляла 3,5 0,14 (III-IV ст.), в отдаленном послеоперационном периоде она снижалась выраженно и достоверно -1,5
0,14 (III-IV ст.), в отдаленном послеоперационном периоде она снижалась выраженно и достоверно -1,5 0,5 (I-II ст.; р 0,05).
0,5 (I-II ст.; р 0,05).
Следует также отметить, что у пациентов основной группы изначально, в дооперационном периоде наблюдалась достоверно более высокая степень регургитации на ТК (3,5 0,14; III-IV cт. ), чем у пациентов контрольной группы (1,9
0,14; III-IV cт. ), чем у пациентов контрольной группы (1,9 0,17; I-II ст. ), р Изобретение относится к медицине, а именно к гинекологии и может быть использован для прерывания беременности на ранних сроках
0,17; I-II ст. ), р Изобретение относится к медицине, а именно к гинекологии и может быть использован для прерывания беременности на ранних сроках

Все материалы публикуются под авторством, либо редакцией профессиональных медиков ( об авторах ), но не являются предписанием к лечению. Обращайтесь к специалистам!
При использовании материалов ссылка или указание названия источника обязательны.
Автор: Сазыкина Оксана Юрьевна, кардиолог
Еще несколько десятилетий назад диагноз порока сердца звучал почти как приговор, потому что пациенты зачастую не доживали до зрелого возраста в силу необратимых изменений в сердце. В настоящее время практически в любом крупном городе проводятся кардиохирургические операции по коррекции пороков сердца, в том числе и пластика клапанов сердца.
Чтобы лучше понимать, о чем идет речь, следует знать, как устроен клапанный аппарат сердца человека. В сердце для обеспечения последовательного продвижения крови из предсердий в желудочки имеются митральный (двухстворчатый) и трикуспидальный (трехстворчатый) клапаны. Для регуляции потока крови из желудочков в аорту и в легочную артерии имеются соответствующие клапаны – аортальный клапан и клапан легочной артерии.

строение клапанов сердца
Каждый из имеющихся клапанов может быть изменен вследствие врожденных или приобретенных пороков сердца. Приобретенные пороки, в свою очередь, могут быть обусловлены ревматической болезнью сердца (РБС) или атеросклерозом – отложением холестерина и кальцинатов, к примеру, в стенке аорты с последующим значимым сужением ее просвета. При поражении сердца вследствие пороков развиваются либо стеноз, либо недостаточность клапанов. Первое понятие означает сужение клапанного кольца, препятствующее нормальному току крови по камерам сердца, второе приводит к неполному смыканию створок клапанов, что мешает удерживать кровь в нижележащей камере или в аорте (в легочной артерии).

вариант стеноза клапана на примере митрального
Кроме этого, необходимо помнить о том, что пороки сердца опасны развитием острой или хронической сердечной недостаточности. Первая сама по себе является жизнеугрожающим состоянием, а во втором случае возникают нарушения циркуляции крови во всех внутренних органах человека, что рано или поздно (в зависимости от вида порока) также может привести к летальному исходу. Поэтому когда кардиохирург настоятельно рекомендует пациенту провести операцию на сердце, следует прислушаться к советам врача и согласиться на хирургическую коррекцию порока.
Преимущества и недостатки методики
В зависимости от вида порока (стеноз или недостаточность клапана), могут применяться пластика или протезирование клапанов. Чаще всего операции проводятся на митральном и трикуспидальном клапанах, реже – на клапанах аорты и легочной артерии.
Как правило, при недостаточности створок клапана применяется пластика створок, а при сужении клапанного кольца – протезирование.
У каждого из типов операции имеются свои преимущества и недостатки. Так, преимуществами пластики клапанов являются:
- Благоприятный прогноз после операции,
- Повышение выживаемости пациентов с пороками сердца,
- Увеличение продолжительности жизни и повышение качества жизни пациента в связи с практически полным исчезновением симптомов хронической сердечной недостаточности.
К относительным недостаткам можно отнести риск возникновения осложнений после операций на открытом сердце, но эти риски в настоящее время сведены практически к десятым долям процента.
Показания для проведения операции
Случаи, в которых операция по пластике клапанов сердца предпочтительнее, нежели медикаментозное лечение, определяются для каждого пациента строго при очном осмотре врачом кардиохирургом, после получения результатов дополнительных методов исследования.
Для того, чтобы определить необходимость пластики клапанов, врач оценивает совокупность клинических данных и данных Эхо-кардиографии (УЗИ сердца, или Эхо-КГ).
 Прямым показанием для пластики является наличие недостаточности клапана в сочетании с хронической сердечной недостаточностью. Клинические признаки последней:
Прямым показанием для пластики является наличие недостаточности клапана в сочетании с хронической сердечной недостаточностью. Клинические признаки последней:
- Одышка при нагрузке и в покое, особенно в положении лежа,
- Отеки нижних конечностей, при тяжелых стадиях ХСН – отеки голеней, бедер, наружных половых органов, кожи живота,
- Снижение переносимости обычных физических нагрузок.
Эхокардиографические критерии сердечной недостаточности – снижение фракции выброса (ФВ) менее 50-60%, снижение ударного объема (УО), а также изменение конфигурации полостей, в частности дилатация (расширение) камер сердца и компенсаторное утолщение мышечной стенки сердца (гипертрофия миокарда).
Противопоказания для пластики клапанов сердца
Разумеется, у каждого пациента при любом пороке сердца всегда необходимо использовать хоть малейший шанс на восстановление нормальной функции клапана. Однако, при наличии выраженной ХСН (3 – 4 функциональные классы и III стадия) операция пациенту противопоказана, так как сердце не вынесет операционной нагрузки. Кроме этого, при необратимых изменениях в миокарде и в других внутренних органах при тяжелой ХСН операцию по пластике клапана проводить бессмысленно, так как восстановленный клапан помочь восстановлению сердца уже не сможет.
Поэтому основным противопоказанием для пластики клапанов сердца является наличие у пациента следующих состояний:
- ХСН в последних стадиях, с выраженными отеками по всему телу и с постоянной одышкой в покое,
- Тяжелая вторичная дилатационная или гипертрофическая кардиомиопатия с фракцией выброса менее 20% по данным УЗИ сердца,
- Необратимые изменения печени и почек (кардиальный цирроз печени, тяжелая хроническая почечная недостаточность).
Кроме этого, вмешательство на сердце противопоказано при таких заболеваниях, как:
- Острый инсульт или инфаркт миокарда,
- Сепсис,
- Острые инфекционные заболевания,
- Лихорадка,
- Пневмония,
- Декомпенсация тяжелых сопутствующих хронических заболеваний (сахарный диабет, бронхиальная астма, язвенная болезнь желудка др).
Подготовка к операции
Подготовка к проведению пластики клапанов начинается сразу же после того, как кардиолог предположил необходимость данной операции. Алгоритм действий пациента в этом случае можно определить, исходя из следующих аспектов:

- Первое, что нужно сделать – это получить консультацию кардиохирурга, но явиться к нему на прием со свежими результатами УЗИ сердца и ЭКГ.
- В том случае, если кардиохирург подтвердит необходимость вмешательства на клапанах сердца, пациент должен определиться – будет ли он получать кардиохирургическое лечение бесплатно или за собственные средства.
- В случае бесплатной операции пациент должен отнести все медицинские документы (выписки из стационара, результаты обследования, направление кардиохирурга) в региональный отдел Минздрава, чтобы получить квоту.
- После получения квоты (иногда ждать приходится несколько месяцев) пациент должен пройти обследование, необходимое для проведения операции. Сюда относятся анализы крови на ВИЧ и вирусные гепатиты, анализ крови на свертываемость (ВСК, АЧТВ, МНО, протромбиновое время и индекс и др), общеклинические анализы (кровь, моча), ФЭГДС и некоторые другие.
- Когда у пациента на руках имеются направление в соответствующую клинику и результаты анализов, он должен позвонить в стационар, где выполняются подобные операции и узнать, в какое время ему следует госпитализироваться.
- После прибытия пациента в клинику его оформляют в кардиохирургическое отделение, где после осмотра врачей будет проводиться предоперационная подготовка.
- Накануне операции пациенту запрещается употреблять пищу (последний прием пищи не менее, чем за 8 часов до операции).
Как проводится операция?
Пластика клапанов сердца всегда выполняется под общим наркозом. Перед тем, как пациента доставить в операционную, ему проводят премедикацию – это подготовка к наркозу с помощью внутривенного введения обезболивающих и снотворных средств.
После погружения больного в медикаментозный сон начинается операция. Хирург производит разрез передней грудной стенки в области грудины и специальным инструментом осуществляет разрез грудинной кости.
Теперь сердце больного доступно для манипуляций. Сердце подключают к аппарату искусственного кровообращения (АИК). Это аппарат, имитирующий работу легких. Он с помощью специальных трубочек подсоединяется к камерам сердца, и кровь притекает к аппарату, насыщается кислородом, а затем по собственным сосудам разгоняется по организму. По другим трубочкам кровь от всех сосудов организма снова поступает в аппарат, чтобы вновь насытиться кислородом. Таким образом, жизненно важные органы получают кислород при “отключенном” сердце.
Далее начинается основной этап операции. Методика пластики клапанов зависит от вида поражения того или иного клапана:

аннулопластика (пластика опорным кольцом)
Так, при недостаточности митрального или трикуспидального клапана используется аннулопластика – восстановление нормального отверстия с помощью опорного кольца. Данное кольцо выбирается по размеру исходя из степени увеличения атриовентрикулярного отверстия. Пластика митрального клапана опорным кольцом может быть выполнена только в том случае, если у пациента нет кальциноза створок клапана.
При недостаточности и неполном смыкании створок клапанов может быть использована шовная пластика – соединение створок вручную с помощью наложения шва. Такая операция может быть применена на любом из измененных клапанов сердца. Противопоказанием является наличие фиброза и кальциноза створок. Так, например, пластика трикуспидального клапана может быть осуществлена с помощью наложения П-образных швов (по Бойду) или полукисетных швов (по Де Вега, или по Амосову).
При стенозе митрального клапана может быть выполнена закрытая или открытая комиссуротомия, другими словами – рассечение сросшихся створок клапана. Закрытая комиссуротомия проводится без аппарата искусственного кровообращения, а доступ к сердцу осуществляется с помощью небольшого разреза в межреберье слева. В полость ушка левого предсердия вводится специальный аппарат – комиссуротом. Данный метод показан в случае наличия массивного кальциноза клапана. Открытая комиссуротомия при пластике митрального клапана проводится на открытом сердце в случае отсутствия кальциноза клапана или при незначительном кальцинозе.

Иногда митральный стеноз обусловлен гипертрофией сосочковых мышц. Это небольшие образования в стенке желудочков, больше левого, которые дают начало хордам. Последние, в свою очередь, как тонкие пружинки, удерживают створки трикуспидального и митрального клапанов в подвижном, но в то же время необходимом для полного смыкания положении. В случае гипертрофии сосочковых мышц они утолщаются и укорачиваются, что мешает хордам полноценно поддерживать створки. Развивается митральный стеноз. Если надсечь скальпелем эти мышцы, хорды вновь смогут обеспечить достаточную подвижность створок митрального клапана. Операция называется папиллотомия.
В целом операция по пластике клапанов длится около двух часов, иногда больше. По окончании операции пациент выходит из наркоза, и несколько часов или суток наблюдается в отделении интенсивной терапии. После этого он переводится в кардиохирургическое отделение, и после необходимых исследований выписывается домой.
Стоимость операции
 В настоящее время операции по пластике клапанов проводятся практически в любом городе, оснащенном крупной кардиологической клиникой. Как правило, это областные центры и крупные города.
В настоящее время операции по пластике клапанов проводятся практически в любом городе, оснащенном крупной кардиологической клиникой. Как правило, это областные центры и крупные города.
Относительно стоимости операции можно сказать, что цены практически не различаются в разных клиниках. Так, в ГВКГ им. Бурденко, в ГКБ им. Боткина и в НИИ им. Склифосовского (г. Москва) цены располагаются в интервале от 30 тыс руб (комиссуротомия) до 60-70 тыс руб при пластике клапана другими методами. Цена пластики аортального клапана может достигать 160 тыс руб. Также в эту цену включена стоимость дополнительных методов обследования и пребывания в клинике согласно проведенным койко-дням.
Возможны ли осложнения при пластике клапанов сердца?
Разумеется, любое оперативное вмешательство всегда представляет собой определенный риск для пациента, и это следует учитывать при проведении операции. Тем не менее, при пластике клапанов сердца операционная летальность у лиц моложе 50-ти лет составляет менее 1%. Однако, риск осложнений увеличивается с возрастом, достигая у лиц старше 80-ти лет 32%.
К основным осложнениям в раннем постоперационном периоде относятся тромбоэмболические и инфекционные.
Профилактикой тромбоэмболических осложнений является своевременное назначение антикоагулянтов и антиагрегантов (варфарин, аспирин и др).
Профилактикой инфекционных осложнений в области постоперационной раны является постоянное наблюдение за данной областью, и назначение антибиотиков в случае мокнутия или гнойного воспаления раны.
Образ жизни после операции
Первые четыре недели после операции считаются ранним постоперационным периодом. В это время пациент должен как можно бережнее относиться к своему организму и прислушиваться к своим ощущениям. После выписки из стационара при появлении малейших болевых ощущений, одышки, хрипов в грудной клетке следует немедленно обратиться к врачу кардиологу или к терапевту.

Также в это время пациент должен тщательнее следить за питанием, исключать все вредные продукты – жирное, жареное, соленое и пряное. Желательно ограничить потребление жидкости до полутора литров в сутки, чтобы не нагружать сердечно-сосудистую систему лишним объемом.
Крайне необходимо бросить курить и отказаться от употребления алкоголя.
Через месяц после операции можно допускать легкую физическую активность, например, недлительные прогулки в парке.
По окончании первого месяца после операции следует обратиться к лечащему врачу и выполнить полное обследование – УЗИ сердца, ЭКГ, суточное мониторирование АД и ЭКГ, а при необходимости – чреспищеводное ЭХО-КГ. Наблюдаться у врача в первый год следует ежемесячно, а затем – раз в полгода при отсутствии каких-либо жалоб.
Прогноз
Прогноз после операции в большинстве случаев благоприятный. Во-первых, у пациента значительно улучшается качество жизни – исчезают неприятные симптомы, он лучше переносит физические нагрузки (для пациентов с хронической сердечной недостаточностью даже ходьба до магазина в соседнем дворе уже представляет собой значимую физическую нагрузку). Во-вторых, достоверно увеличивается продолжительность жизни, а риск внезапной сердечной смерти при пороках сердца значительно снижается. Так, при пластике митрального клапана по поводу его недостаточности пятилетняя выживаемость составляет 58-64% по данным разных авторов.
 26-07-2019
26-07-2019 0 Просмотров
0 Просмотров 0 комментариев
0 комментариев 0 Рейтинг
0 Рейтинг