Особенности повреждения мягких тканей головы определяются направлением и силой механического воздействия, а также площадью контакта между ранящим предметом и покровами головы. Мягкие ткани головы содержат несколько слоев: — кожу (Skin), слой плотной соединительной ткани (textus Cormecti-vus), апоневроз (Aponeurosis), слой неплотной соединительной ткани (Loose connectiv tissue) и надкостницу (Pericranium). Объединение начальных букв названий этих слоев дает общепринятую аббревиатуру мягких тканей головы — «SCALP». Первые три слоя скальпа плотно приращены друг к другу, а надкостница к наружной поверхности кости.
Тяжесть травмы скальпа, определяется площадью и глубиной повреждения, варьируя в широких пределах — от поверхностных повреждений (ссадин) до обширных ран с отрывом мягких тканей со всей волосистой части головы (скальпированные раны).
Ушибы и ссадины скальпа — наиболее частые повреждения при травме головы, характеризуются отечностью мягких тканей в области удара и/или повреждением дермального слоя кожи. Если последний значительно не поврежден, удаляется грязь и проводится местное лечение. Обширные ссадины лба могут привести к косметическим дефектам. Основное клиническое значение ссадин и ушибов — в определении места удара, именно в этой зоне у детей в подавляющем большинстве случаев располагаются повреждения костей черепа и внутричерепные изменения (гематомы, очаги ушиба).
Гематомы скальпа — ограниченные внечереп-ные скопления крови, возникающие обычно сразу после травмы и характеризующиеся выпячиванием и синюшностью кожи в области гематомы. Различают гематомы кожи головы, подапоневротичес-кие и под надкостничные гематомы.
Гематомы кожи головы представляет собой геморрагический отек участка кожи головы, наблюдаются чаще у новорожденных и возникают в результате ущемления сегмента головы плода в родовом канале (caput saccedaneum, отечная голова). Локализация — свод головы. Отек проходит самостоятельно через несколько дней.
Подапоневротическая гематома -— это скопление крови в пространстве между апоневрозом и надкостницей. Учитывая рыхлое соединение этих двух слоев, такие гематомы имеют обычно достаточно большие размеры и распространяются за пределы одной кости. Преимущественная их локализацией в лобно-теменной области. Наибольшая опасность этих гематом связана с синдромом острой кровопотери у младенцев. При обширных гематомах дети госпитализируются. Объем обследования — для контроля значимости кровопотери повторно определяют гемоглобин и гематокрит, проводится краниография и ультрасонография, а при выявлении патологии (переломов костей черепа, травматических внутричерепных повреждений) и необходимости уточнения диагноза — КТ. Хирургическому лечению эти гематомы не подлежат, иногда осуществляется ге-мотрансфузия.
Под надкостничные гематомы (ПГ) представляют собой скопление крови между надкостницей и костью, причем границы гематомы точно соответствуют краям кости и очень редко распространяются над другой, расположенной рядом костью. Это объясняется тем, что у младенцев между костями черепа (в области швов) надкостница очень плотно приращена к твердой мозговой оболочке и потенциальное поднадкостничное пространство четко ограничено черепными швами, окружающими кость. ПГ встречаются обычно у новорожденных и детей до 1 года, располагаясь преимущественно над теменной и, реже, над лобной костями в виде напряженной припухлости. При неосложненных ПГ младенцы нуждаются обычно только в наблюдении, поскольку гематомы почти всегда рассасываются спонтанно в течение 1—2 мес. В редких случаях по периферии ПГ формируется узкая пластинка петрификации (этап «яичной скорлупы»). В дальнейшем возникает оссификация гематомы с более или менее выраженной асимметрией головы. Спустя 2—5 лет эта асимметрия обычно сглаживается и лишь очень редко возникает необходимость в проведении косметической операции. В некоторых случаях, когда содержимое гематомы становится жидким, и ее объем постепенно уменьшается, по периметру гематомы пальпируется плотный валик, создающий ложное впечатление о наличии вдав-
Клиническое руководство по черепно-мозговой травме
 ленного перелома. Для его исключения проводится рентгенография черепа в 2 проекциях. Однако предпочтение в этих случаях несомненно следует отдавать УС-краниографии [31].
ленного перелома. Для его исключения проводится рентгенография черепа в 2 проекциях. Однако предпочтение в этих случаях несомненно следует отдавать УС-краниографии [31].
Необходимо учитывать, что в 10—25% детей с ПГ обнаруживаются переломы черепа, которые могут сопровождаться как экстра-, так и интракраниалъ-ным кровотечением, формируя «лоднадкостнично-эпидуральную гематому» [1, 43]. Поэтому детям с поднадкостничной гематомой целесообразно провести УС с оценкой внутричерепного состояния и целостности костей черепа в области гематомы.
Вызывает споры необходимость пункционного удаления обширных ПГ, не имеющих тенденции к рассасыванию. Мы предпочитаем их пунктировать после разжижения сгустков крови (на 10—12 день после их возникновения). Такая тактика диктуется риском инфицирования, возникновения резкого утолщения кости (травматический остит) или фиброзного перерождения (фиброзный остит) с постепенным нарастанием локального выпячивания. Особенности техники проведения пункции ПГ изложены ранее (см. раздел «Родовая травма головы»),
В подапоневротическом или поднадкостничном пространствах может скапливаться не только кровь, но и ЦСЖ. В этих случаях припухлость не имеет синюшного цвета и появляется не сразу после травмы (как гематома), а обычно спустя 1—3 суток. Это экстракраниальные гигромы, и их наличие указывает на более серьезную травму, сопровождающуюся не только повреждением скальпа и/или кости черепа, но и разрывом твердой и арахноидальной оболочек мозга с истечением ликвора в мягкие ткани головы. Такие дети подлежат госпитализации, обследованию с целью уточнения состояния костей черепа (рентгенография черепа, УС-крани-ография) и исключения внутричерепных оболочеч-ных скоплений (УС, КТ). В большинстве наблюдений эктракраниальные ликворные скопления исчезают самостоятельно в течение 1—2 недель. В редких случаях необходимо тугое бинтование головы. Наличие линейного перелома с экстракраниальной гигромой требует повторного проведения УС-краниографии для исключения растущего перелома (см. ниже).
Раны скальпа — механические повреждения мягких тканей мозгового черепа, сопровождающиеся нарушениями целостности кожи. Глубина повреждения скальпа имеет важное значение в характеристике травмы (открытая или закрытая). К открытым повреждениям относятся случаи ЧМТ, сопровождающиеся ранами, включающими повреждение
апоневроза. Кроме этого, к открытым ЧМТ относятся также случаи, сопровождающиеся ликворе-ей. Открытая травма встречается в 16,5% случаев [3, 44].
По механизму повреждения раны делятся на: резаные, колотые, рубленые, рваные, ушибленные, размозженные, укушенные, огнестрельные. По форме — линейные, дырчатые, звездчатые, лоскутные, скальпированные. Следует выделять загрязненные раны (при наличии в ней явно бактериально загрязненных инородных тел) и инфицированные (раны с объективными признаками воспаления).
Особенностью кровоснабжения головы является то, что к ней направляется около 20% сердечного выброса, а сосуды скальпа имеют множество анастомозов. Поэтому кровотечение при ранах скальпа может быть массивным.
Основные задачи при лечении ран скальпа следующие: а) гемостаз; б) оценка состояния костей черепа; в) удаление размозженных участков скальпа; г) ушивание раны без натяжения ее краев; д) антибактериальная терапия; е) профилактика столбняка.
Учитывая обильность кровоснабжения скальпа у детей и их особую чувствительность к кровопо-тере, необходимо на ранних этапах обеспечить гемостаз (давящая повязка, компрессия краев раны в области кровоточащего сосуда и т.д.). Оптимальным лечением ран является ранняя (в течение первых 24 часов после травмы) первичная хирургическая их обработка с окончательным гемостазом, иссечением некротизированных краев и ушиванием. Б два слоя у детей зашивается рана только в области лба, где кожные швы надо снять как можно раньше. При этом швы на апоневроз накладываются неокрашенным материалом, иначе у младенцев возможно их просвечивание через кожу. Большинство ран обрабатывается под местной анестезией. Для обширных повреждений скальпа используется общая анестезия.
В современных условиях иммунизации у детей в возрасте до 10 лет имеется адекватная защита от столбняка. У более старших детей при загрязненных ранах необходима прививка. Антибиотики назначаются только при загрязненных и укушенных ранах.
Загрязненные раны скальпа требуют рассмотрения вопроса об отсроченном вторичном закрытии. Это укусы, причиненные животными и людьми или загрязненные раны. В этих ситуациях рана многократно обрабатывается в течение 48 часов и после ее достаточного очищения (бактериальный индекс меньше, чем 10 5 в грамме ткани) рана ушивается.
Черепно-мозговая травма у детей
 Повреждения скальпа с дефектом тканей требуют мобилизации фрагмента скальпа, несущего волосы. Основные принципы лечения следующие:
Повреждения скальпа с дефектом тканей требуют мобилизации фрагмента скальпа, несущего волосы. Основные принципы лечения следующие:
при любой мобилизации ткани необходимо учитывать косметические последствия;
при возможности подлежат мобилизации участки скальпа в зоне роста волос;
кожный лоскут становится мобильным при рассечении скальпа до надкостницы и уло жен он должен быть также на надкостницу;
особенно важным является сохранение хо рошего кровообращения в перемещаемом лоскуте (всегда при перемещении большо го лоскута он должен содержать крупный сосуд);
применение электрокоагуляции может при вести к повреждению волосяных луковиц и локальному облысению.
Раны с незначительными дефектами скальпа обычно удается без труда закрыть. При более тяжелых повреждениях используются в основном способы растяжения, перемещения и ротации лоскута, а также наращивания ткани.
Растяжение лоскута осуществляется при разрыве ткани с образованием лоскута скальпа. Необходимо приподнять лоскут скальпа и сделать несколько надрезов с внутренней стороны лоскута, рассекая только апоневроз. Производимые разрезы должны быть параллельны основанию лоскута. После таких «внутренних послабляющих разрезов» размеры лоскута могут быть увеличены, что обеспечивает закрытие дефекта.
Перемещение и ротация лоскута осуществляется после формирования послабляющих разрезов параллельно краям раны с одной или обеих ее сторон. После этого осуществляется субгалеальная мобилизация скальпа в области раны и закрытие дефекта с небольшим натяжением краев кожи.
При обширных дефектах скальпа наибольшими возможностями обладает метод наращивания ткани, который совершил революцию в реконструктивной хирургии скальпа. На стороне раны формируется субгалеальный карман и в него помещается силиконовый протез, объем которого постепенно увеличивается. Этот метод обеспечивает получение пол-нослойного лоскута с хорошей васкуляризацией и волосяным покровом. При такой технике в течение нескольких месяцев нормальный скальп может быть расширен по крайней мере вдвое.
Хирургические вмешательства при больших дефектах скальпа с применением ротации лоскутов, пересадки кожи или метода наращивания ткани проводятся с участием пластических хирургов. Это
обеспечивает значительно больший косметический эффект реконструктивной хирургии.
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Общие клинические проявления саркомы челюстно-лицевой области,
черепа и шеи
В каждом конкретном случае симптоматика будет зависеть от точной локализации опухоли, а также степени вовлеченности и поражения нервов и сосудов. Кроме того, саркома лица, головы или шеи уже в самом начале своего развития вызывает появление асимметрии и видимой деформации, а также нарушения функций и болевой синдром.
Например, саркома горла, затрагивающая голосовые связки, проявляется осиплостью голоса, нарушениями глотания, спазмом мышц нижних челюстей или тризмом. Саркома языка, расположенная в его середине или на кончике, имеет другие симптомы – выраженную боль и онемение языка, которое распространяется на десны и небо. Саркома костей черепа, имеющая остеогенное происхождение, быстро становится хорошо заметной визуально, формируя на черепе выпячивания и патологические костные отростки.
Клинические проявления саркомы головы и шеи часто включают наличие характерных симптомов в отдалении от основного опухолевого очага. Возникновение иррадиирующей боли или отеков тканей не в непосредственной близости от новообразования, а вдали от него, связано с богатым кровоснабжением и иннервацией этих областей человеческого организма. Описанные симптомы распространяются по ходу сосудов и нервов.
Наиболее частыми признаками этих опухолей служат:
- постоянная односторонняя заложенность носа;
- спонтанные носовые кровотечения;
- выделения из носа, обычно имеющие крайне неприятный запах, или необычно темную окраску кровяного цвета;
- односторонние постоянные отеки лица или каких-то его частей – неба, щек, глазниц, ушных областей и т.д.;
- увеличивающаяся подвижность зубов;
- болевой синдром, который может носить тупой, пульсирующий характер при отеке тканей, или быть острым и простреливающим вследствие поражений нервов. Такая боль может быть очень разнообразной в своих проявлениях. Она способна распространяться довольно широко, захватывая обширные области головы и шеи. В то же время боль может иметь точечный характер, возникая в определенном месте – например, около уха, по нижнему краю глазницы или в местах выхода крупных нервных стволов на поверхность лицевого черепа.
Общие принципы диагностики
Общие принципы лечения
Саркома челюсти
Центральная
Саркома нижней челюсти вызывает онемение соответствующей половины нижней губы, а также кожи на подбородке – это так называемый симптом Венсана. Кроме того, эта опухоль чаще всего распространяется вниз, затрагивая шейные структуры.
Периферическая
Саркома мягких тканей челюсти
Саркома головного мозга
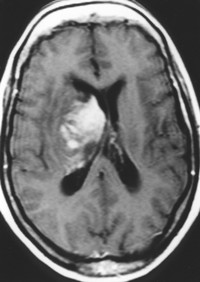
Что это такое?
Такое название носят злокачественные новообразования, развивающиеся из соединительнотканных элементов мозга или его оболочек. Обычно эти опухоли имеют вид узла, находящегося внутри черепной коробки.
Для саркомы головного мозга характерны все черты злокачественной опухоли:
- нечеткость и смазанность границы между опухолью и здоровой тканью;
- агрессивность по отношению к окружающим клеткам;
- склонность к быстрому росту с проникновением в соседние структуры.
В большинстве случаев саркома головного мозга имеет метастатический характер. Т.е. первичный очаг опухоли расположен вне головного мозга, и его поражение является следствием уже имеющегося в организме опухолевого процесса. Саркома мозга по своей структуре может быть достаточно рыхлой, или представлять из себя плотный узел. Кроме того, иногда такая опухоль может даже иметь очаги обызвествления.
Классификация
Саркомы мозга подразделяют на:
1. Внутримозговые.
2. Внемозговые.
Внутримозговые опухоли расположены под оболочками головного мозга, непосредственно в его массиве. Злокачественность таких сарком чрезвычайно высока, опухоль быстро распространяется в веществе мозга, и вовлекает в патологический процесс здоровые ткани.
Внемозговые саркомы происходят из тканей оболочек головного мозга. Их особенностью является то, что границы таких опухолей более-менее очерчены. Но в отличие от доброкачественных новообразований, внемозговые саркомы все равно обладают способностью врастать в мозговую ткань.
Из каких структур могут развиваться саркомы головного мозга?
Менингосаркома – злокачественное новообразование, исходящее из мозговых оболочек. Такая опухоль содержит большое количество патологически измененных сосудов, не имеет капсулы и способна к инфильтративному росту, то есть к прорастанию в другие ткани.
Ангиоретикулосаркома – опухоль, которая развивается из стенок сосудов головного мозга. Она также содержит огромное количество капилляров, по причине чего очень легко и быстро метастазирует с током крови.
Фибросаркома – это новообразование, исходящее из фиброзных связок и прослоек. Такая опухоль прогрессирует медленнее первых двух типов, но проявляется в неуклонном нарастании неврологической симптоматики. Одним из наиболее частых и ранних симптомов фибросаркомы является появление постоянной головной боли.
Общие клинические проявления
Кроме того, если саркома локализуется внутри желудочков головного мозга, или перекрывает их протоки, то зачастую это приводит к нарушению циркуляции спинномозговой жидкости. Клинически это проявляется повышением внутричерепного давления.
Важное клиническое значение имеет и расположение опухоли по отношению к структурам головного мозга, отвечающим за выполнение различных функций. Так, например, при саркоме, локализованной в затылочной области, в первую очередь страдает зрение пациента, а при опухоли височной доли нарушается слух. Поражение теменных и лобных долей оказывает влияние на чувствительность, двигательную активность и интеллектуальные способности пациента. Вовлечение гипофиза может менять гормональный баланс в организме и т.д.
Диагностика
Лечение
Саркома глаза
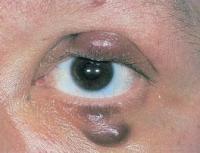 Саркома в области глазницы чаще встречается у детей дошкольного возраста. Эта опухоль развивается из тканей надкостницы орбиты, эписклеры и т.д. Процесс, как правило, поражает только одну сторону.
Саркома в области глазницы чаще встречается у детей дошкольного возраста. Эта опухоль развивается из тканей надкостницы орбиты, эписклеры и т.д. Процесс, как правило, поражает только одну сторону.
В начальной стадии развития саркома орбиты глаза может напоминать халазион. Ее первичный рост чаще наблюдается в верхних отделах глазницы. Одним из первых признаков опухоли глазницы является отечность и покраснение века, а затем развивается его опущение. На ощупь (если опухоль доступна для такого обследования) саркома определяется в виде эластичного или твердого образования, в зависимости от источника ее роста. В дальнейшем она способна прорастать сквозь кожу, и быть с ней спаянной.
Такая опухоль обычно демонстрирует довольно быстрое увеличение в размерах. Это сопровождается появлением чувства распирания в орбите, а также появлением боли в глазнице за глазом. Кроме того, отмечается смещение глазного яблока и ограничение его подвижности. Ведущим симптомом становится появление и быстрое нарастание одностороннего экзофтальма. В некоторых случаях он достигает 2,5-3 см. Саркома орбиты рано прорастает в носовую полость, околоносовые придаточные пазухи или непосредственно в полость черепа.
В связи с преимущественным поражением глазного яблока рано наступают зрительные расстройства и развиваются следующие изменения:
- застой диска зрительного нерва;
- атрофия зрительного нерва;
- кровоизлияния и очаги дегенеративных изменений в сетчатке;
- вследствие давления опухоли на глазное дно может развиться односторонняя слепота;
- при выраженном экзофтальме наблюдаются нарушения питания роговицы в виде снижения ее чувствительности, а также появления язв и эрозий.
Диагноз ставится на основании:
- клинической картины;
- характерной локализации и консистенции опухоли;
- данных цитологического исследования;
- рентгенотомографии;
- артерио- и венографии;
- радиоизотопных исследований.
Лечение саркомы орбиты глаза заключается в срочном удалении новообразования с широким захватом здоровой ткани, вплоть до очищения глазницы. В послеоперационном периоде применяется лучевая и химиотерапия в сочетании с регулярным переливанием крови.
Саркома носа и носоглотки
Классификация
Злокачественные опухоли внутренних полостей носа могут происходить из разных тканей, и делятся на:
- фибросаркомы;
- хондросаркомы;
- остеосаркомы;
- лимфосаркомы.
Фибросаркома произрастает из мягких соединительных тканей носа. Этот вид саркомы носа обладает чрезвычайной злокачественностью, быстрым проникающим ростом и способностью рано метастазировать с током крови.
Хондросаркома происходит из хрящевой ткани носовых ходов. Такие опухоли, равно как и фибросаркомы, имеют весьма выраженную злокачественность, и быстро распространяются путем гематогенного (с током крови) метастазирования.
Остеосаркомы , происходящие из костной ткани, также отличаются высоким темпом развития и проникающей способностью. Такие опухоли часто дают метастазы в легкие.
Лимфосаркомы произрастают из лимфоидных клеток, и метастазируют по лимфатическим сосудам. Этот вид саркомы чаще всего поражает среднюю носовую раковину и перегородку носа. Для нее также характерно частое появление рецидивов.
Симптомы
Клинические признаки злокачественной опухоли полости носа будут зависеть от вида опухоли, ее местонахождения и стадии развития. Все симптомы саркомы носа соответствуют 4 стадиям патологического процесса:
- латентный период;
- период роста внутри носовых ходов;
- период проникновения опухоли из носовой полости в соседние органы;
- период метастатических поражений лимфатических узлов и других отдаленных органов.
В латентном периоде каких-либо характерных опухолевых признаков в полости носа не обнаруживается. Иногда в среднем носовом ходе могут наблюдаться совершенно обычные полипы, как по строению, так и по внешнему виду. Это, так называемые, «полипы сопровождения». Само злокачественное новообразование на перегородке носа в этом периоде выглядит как односторонняя гладкая припухлость красного или желтоватого оттенка, имеющая различную плотность.
Во втором периоде при росте опухоли внутри носового хода начинают проявляться ее начальные симптомы. Возникают они незаметно, постепенно, и имеют совершенно банальный характер носовых выделений слизистой, слизисто-гнойной или кровянистой консистенции с неприятным запахом. Однако для злокачественного новообразования характерно одностороннее появление этих признаков. С прогрессированием заболевания носовые выделения становятся гнойными, грязно-серого цвета, и приобретают отчетливый гнилостный запах. Кроме того, они часто сопровождаются кровотечениями из носа. Одновременно с этим нарастает заложенность одной половины носа с односторонним нарушением обоняния и носового дыхания. В этот период также появляется ощущение субъективного шума в ухе на стороне поражения и его заложенности. Присоединяются выраженные черепно-лицевые невралгические боли и головная боль. Эти симптомы плохо поддаются лечению препаратами-анестетиками, и являются одними из наиболее характерных проявлений саркомы носа и носоглотки. Если опухоль начинает постепенно распадаться, то во время чихания или сильного сморкания из носа даже могут выделяться небольшие фрагменты опухоли, что сопровождается носовыми кровотечениями.
Третий период развития саркомы носа связан с распространением опухоли в окружающие анатомические структуры. Это вызывает появление соответствующих симптомов нарушения их функций. Так, прорастание саркомы в области выхода ветвей тройничного нерва провоцирует развитие невралгий. При распространении кпереди опухоль часто разрушает перегородку носа, мелкие носовые косточки, а также восходящие отростки верхнечелюстной кости. Если нарушается целостность носовой перегородки, то опухоль может распространяться и на противоположную половину носа.
При распространении опухоли вниз она разрушает мягкое и твердое небо, и проникает в ротовую полость. При прорастании саркомы кнаружи поражаются верхнечелюстные, лобные пазухи и орбита глаза. Рост опухоли в орбите, помимо нарушения зрения, вызывает также нарастающее сдавливание слезных путей, что проявляется односторонним слезотечением. Возникает отек век, воспаление и атрофия зрительного нерва, парезы и параличи глазодвигательных мышц. Присоединяется выраженный экзофтальм, что может приводить к атрофии всего глазного яблока.
Распространение опухоли вверх вызывает разрушение структур черепа, отделяющих полость головного мозга. В этих случаях возникает вторичный менингит и энцефалит. При росте опухоли в заднем направлении поражается носоглотка и слуховая трубка. Кроме того, по трубному каналу она может проникать в среднее ухо. В таких случаях наблюдается ярко выраженный синдром тугоухости, боль в ухе, а при поражениях ушного лабиринта – головокружение. Также, при распространении опухоли кзади может поражаться крылонебный нервный узел, что проявляется возникновением тризма (непроизвольного сжатия челюстей) и очень сильных болей. Невралгические боли, которые связаны с опухолевой патологией чувствительных нервов в челюстно-лицевой области, часто сопровождаются потерей чувствительности соответствующих кожных зон.
На последней стадии развития саркомы носа одновременно с местными симптомами наблюдается увеличение ушных и подчелюстных лимфатических узлов. В этот период происходит распад опухоли, который сопровождается массивными носовыми кровотечениями из поврежденных сосудов носовой перегородки. Опухолевые клетки с током крови или лимфы начинают распространяться по всему организму, образуя метастазы.
Диагностика и лечение
Саркома гортани
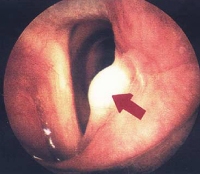 Саркомы гортани – это преимущественно первичные опухоли. Эти новообразования происходят, чаще всего, из надхрящницы или из подслизистого клеточного слоя. Вторичная саркома возникает только при переходах опухоли на гортань из окружающих тканей шеи, что встречается относительно нечасто.
Саркомы гортани – это преимущественно первичные опухоли. Эти новообразования происходят, чаще всего, из надхрящницы или из подслизистого клеточного слоя. Вторичная саркома возникает только при переходах опухоли на гортань из окружающих тканей шеи, что встречается относительно нечасто.
В большинстве случаев саркома гортани поражает голосовые связки. Реже она локализуется в подсвязочном пространстве, или на других связках и хрящах шеи. Размеры опухоли могут колебаться в довольно широких пределах, а ее цвет зависит от количества вовлеченных кровеносных сосудов. Изъязвление саркомы гортани происходит нечасто, и обусловлено, чаще всего, травматизацией опухоли. Также сравнительно редко наблюдается прорастание опухоли сквозь хрящевые структуры гортани, поражение регионарных лимфатических узлов и возникновение отдаленных метастазов.
Симптоматика этого злокачественного новообразования зависит от его точного местоположения и размеров. При поражении хряща надгортанника больные предъявляют жалобы на нарастающие затруднения при глотании. Если опухоль локализуется непосредственно на истинных голосовых связках, то у таких пациентов наблюдается выраженная охриплость голоса. При поражениях подсвязочного пространства гортани постепенно возникают явления, связанные с сужением дыхательных путей и пищевода.
В диагностике саркомы гортани широко используется бронхоскопия с возможным забором опухолевой части для ее последующего гистологического изучения.
Лечение злокачественных новообразований гортани заключено в хирургическом удалении опухоли с последующей радио- или химиотерапией.
Саркома щитовидной железы
 Саркомы щитовидной железы обычно произрастают из ее соединительнотканных прослоек. Такие новообразования имеют выраженное злокачественное течение, и очень рано метастазируют, преимущественно с током крови (гематогенным путем). При метастазах саркомы щитовидной железы поражаются легкие, почки и надпочечники, печень, твердая оболочка головного мозга, кожа и селезенка. А вот распространение такой опухоли в кости скелета практически не встречается.
Саркомы щитовидной железы обычно произрастают из ее соединительнотканных прослоек. Такие новообразования имеют выраженное злокачественное течение, и очень рано метастазируют, преимущественно с током крови (гематогенным путем). При метастазах саркомы щитовидной железы поражаются легкие, почки и надпочечники, печень, твердая оболочка головного мозга, кожа и селезенка. А вот распространение такой опухоли в кости скелета практически не встречается.
Наиболее часто первым клиническим признаком саркомы щитовидной железы является появление узлового образования в области шеи. Однако такие узлы в щитовидной железе встречаются у многих людей, и всего лишь менее 5% из их числа являются злокачественными. В некоторых случаях, когда опухоль расположена глубоко в массиве ткани, первым признаком заболевания служит увеличение лимфатических узлов. На более поздних стадиях развития опухоли присоединяются изменения голоса в виде нарастающей охриплости и болевые ощущения в передней части шеи, иногда отдающие в ухо или в затылок. При прорастании саркомы за пределы щитовидной железы больные жалуются на ощущение присутствия инородного тела, и чувство давления на трахею. В дальнейшем могут появляться затруднения глотания и дыхания. Они обусловлены вовлечением в патологический процесс нервов, ответственных за данные функции.
Диагностика сарком щитовидной железы включает в себя ультразвуковое исследование, различные методы визуализации опухоли с контрастными веществами, а также биопсию с изучением ткани опухоли под микроскопом. Это позволяет сделать вывод о виде злокачественного новообразования.
В лечении сарком щитовидной железы ведущим является хирургический метод, подразумевающий полное удаление опухолевого очага. Кроме того, по показаниям применяется лучевая и химиотерапия.
Автор: Пашков М.К. Координатор проекта по контенту.
Отек мягких тканей – патологическое состояние, характеризующееся постепенным скоплением жидкости в межклеточном пространстве. Возникает из-за нарушения лимфотока вследствие закупорки лимфатических путей. Лечение отеков мягких тканей, независимо от их локализации требует комплексного подхода, должно проходить под контролем лечащего врача.
Что такое лимфедема?

Регулярные отеки могут свидетельствовать о различных серьезных нарушениях в организме. Лимфедема проявляется нарастающим отеком мягких тканей по причине закупорки лимфатических капилляров и периферических сосудов. Лечение отечности зависит от первопричины.
Лимфедему классифицируют на первичную наследственную и несистемную. Развивается в результате врожденных патологий лимфатической системы. Прогрессирует во время беременности, после перенесенных травм. Чаще всего поражается дистальный отдел ноги, стопы, кисти руки.
Вторичную, приобретенную. Нарушение оттока лимфы может быть связано с развитием воспалительного процесса в мягких тканях при травмах конечностей, головы, шеи, лица, носа.
Отмечают также хроническую форму лимфедемы, которая может рецидивировать на протяжении всей жизни под воздействием неблагоприятных факторов. Хроническая отечность подразумевает комплексное и продолжительное лечение.
Причины лимфедемы
В патогенезе развития отечного синдрома существенное значение имеет нарушение газообмена, системная гемо и лимфодинамика, повышение проницаемости клеточных мембран и сосудов, повреждение сосудистого эндотелия.
- болезни сердечно-сосудистой, эндокринной, лимфатической системы;
- нарушения в работе почек, печени, органов ЖКТ;
- малоподвижный образ жизни;
- инфекционно-воспалительные процессы в тканях, суставах, костных структурах;
- наследственная предрасположенность.
Отечность может возникать вследствие длительного приема нестероидных, гормональных лекарств. Отеки имеют мягкую консистенцию, чаще всего появляются по утрам в области лица, кисти руки, на шее, веках, ниже колена.
Повреждения мягких тканей

Отечность мягких тканей может быть вызвана механическими повреждениями, которые не сопровождаются нарушением целостности эпидермиса. Ушибы, растяжения приводят к нарушению лимфотока, увеличению проницаемости, разрыву сосудов. Совокупность этих факторов является основной причиной, по которой возникает посттравматический отек.
Симптомы отечности мягких тканей чаще всего проявляются постепенно. Выраженность симптомов зависит от силы, характера повреждения тканей. Посттравматический отек развивается на 2-3 сутки после травмирования. Нарушается питание клеточных структур, ткани в зоне поражения воспалены. Припухлость после ушиба наиболее выражена в тканях с богатой клетчаткой, к примеру, на лице, поверхности стопы.
Повреждения мягких тканей конечностей лица, головы, шеи, других частей тела могут быть обусловлены ударом тупыми предметами, падениями с высоты, производственными травмами (придавливанием, падением на руки, ноги тяжелых предметов).
Прямые травмы тканей без нарушения их целостности приводят к разрыву структур подкожно-жировой клетчатки, коллагеновых волокон, образованию гематом, повреждению мышц, сухожилий, связок.
Посттравматический отек тканей может быть спровоцирован вывихами, переломами, растяжениями. К примеру, перелом ноги, руки, всегда сопровождаются повреждением, сильной отечностью мягких тканей. В тканях образуются кровоподтеки, гематомы. Очень сильно отекает ноги после вывиха колена, перелома лодыжки, травме стопы.
В первые часы после травмы лечение должно быть направлено на уменьшение болевого синдрома, устранение воспаления, снижение притока крови к очагам повреждений.
Снять посттравматический отек можно при помощи холодных компрессов, приложенных к месту поражения. Назначают сосудосуживающие, симптоматические, противовоспалительные лекарства.
После устранения воспаления, назначают лечение, направленное на ускорение оттока инфильтрата из тканей: УВЧ, лимфодренаж, тепловые процедуры.
Послеоперационный отек
Послеоперационный отек тканей – распространенное явление после проведения хирургических вмешательств, которые стали причиной воспалительных процессов. Послеоперационный отек мягких тканей вызывает лимфатический застой. Степень отечности зависит от индивидуальных особенностей организма.
После операции при повреждении капилляров и сосудов нарушается отток жидкости из межклеточного пространства. Послеоперационный отек развивается на 2-4 сутки после операции.
Чтобы снять послеоперационный отек назначают лимфатический дренаж, компрессионный трикотаж, лечебную диету, медикаментозную терапию, средства нетрадиционной медицины.
Если послеоперационный период происходит без осложнений, пациент соблюдает прописанные лечащим врачом рекомендации, отек мягких тканей спадает на пятый-седьмой день. В некоторых случаях послеоперационный отек спадает через две-три недели. Лечение должно проходить только под контролем лечащего врача.
Отечность конечностей

Отечность мягких тканей одной ноги, обеих конечностей вызвана нарушением венозного, лимфатического оттока, увеличением проницаемости капилляров, нарушением процессов связывания жидкости с белками крови. Причиной отека конечностей являются переломы ноги, руки, вывих, сильный ушиб колена, растяжение, разрыв связок, сухожилий.
Опухание ноги ниже колена вызывают общие и местными неблагоприятные причины, которые запускают механизм образования отека. Выраженный отек тканей ноги развивается при бурсите, артритах. Отмечают покраснение кожи, болевой синдром при интенсивном сгибании колена.
Отечность голеностопа
В зависимости от причин возникновения, отечность стопы может иметь эпизодический или хронический характер. Отек стопы чаще всего развивается на фоне сердечной недостаточности, болезней почек, печени. К очевидным причинам патологии относят травмы, полученные при прямом ударе стопы, переломы.
Растяжения, разрывы связок, сухожилий, вывихи, смещения также являются достаточно распространенной причиной отечности голеностопного сустава. Отечность может возникнуть в результате подвывиха стопы, при переломах костей пальцевых фаланг, повреждениях плюсневых костей стопы, врожденных анатомических аномалий, артритах, артрозах, бурситах.
Отечность стопы сопровождается сильными болевыми симптомами, дискомфортом, который вызван увеличением давления на голеностопный сустав, развитием воспаления. Лечение отечности стопы зависит от первопричины.
Отечность мягких тканей колена
Отек колена проявляется при смещении коленной чашечки, ушибах, после проведения хирургических операций. После травмы в связках, мышечных структурах, тканях, окружающих коленный сустав появляется спазм, препятствующий нормальному лимфо и кровотоку. В межтканевом пространстве происходит скопление жидкости, что и является причиной отечности. Отек колена возникает сразу после травмы или проявляется через некоторое время.
При сильном ушибе кожа в области больного колена отекает, краснеет. Любое движение сопровождается болевым синдромом, дискомфортом. Боль локализуется в зоне действия механического фактора.
Интенсивность болевого синдрома пропорциональна силе удара, площади очага поражения. Постепенно болевые ощущения уменьшаются, активизируются тканевые факторы. Отек колена сопровождается воспалительным процессом. Ткани пропитываются лимфой, воспалительным инфильтратом, образуется посттравматический отек мягких тканей.
Лечение отека колена включает применение холодных примочек, противоотечных мазей.
Отечность рук

Отеки руки могут быть вызваны повреждениями, системными заболеваниями, патологиями лимфатической системы. Отек руки у женщин может возникать после удаления молочной железы, во время беременности. Нередко отечность рук возникает наряду с отеками нижних конечностей. Данная патология может являться осложнением гнойно-воспалительного заболевания руки, возникать при переломах, травмах фаланг пальцев.
Отеки мягких тканей верхних конечностей проявляется припухлостью руки, увеличением региональных лимфоузлов, недомоганием, повышением температуры. Симптоматика зависит от причины, которая привела к скоплению лишней жидкости.
Лечение отека конечностей направлено на восстановление кровообращения. Пациентам прописывают противовоспалительные лечебные мази, мочегонные средства, назначают ЛФК, массаж, физиотерапию.
Отеки лица
Травмы носа, шеи, головы, сопровождающиеся повреждением, отечностью мягких тканей, повреждением подкожной клетчатки относятся к наиболее распространенным повреждениям в области лица. Возникают при ударах тупыми предметами, падениях с высоты.
Травмы носа, шеи, головы чаще всего диагностируют у детей, спортсменов. Отечность лица может возникать по причине чрезмерного употребления алкоголя, нарушениях в работе поек.
Травмы головы часто вызывают отек слизистой оболочки носа, мягких тканей лица, что приводит к затруднению носового дыхания. Ушиб носа сопровождается кровотечением, гематомой носовой перегородки.
Снять отек тканей лица после получения травмы носа, головы поможет холодный компресс, сосудосуживающие препараты. При травмах головы пациентам назначают постельный режим, физиотерапию.
Отечность шеи
Отеки шеи отмечают при увеличении лимфоузлов, инфекционных, вирусных болезнях, которые поражают верхние дыхательные пути.
Двухстороннюю отечность шеи диагностируют при простудных заболеваниях. На развитие лимфангиомы указывает припухлость, локализованная в нижней части шеи. Твердая отечность по бокам шеи возникает при заболевании верхних дыхательных путей, воспалении слизистой оболочки носа.
Отечность шеи может быть вызвана аллергенами. Наиболее тяжелые случаи возникновения отеков шеи имеют аллергическую природу происхождения – отек Квинке.
Стремительно нарастающий аллергический отек шеи приводит к нарушению дыхательных процессов, требует незамедлительного лечения.
Своевременно проведенное лечение отеков дает хорошие результаты. Болевые симптомы проходят, отек рассасывается, функции органа восстанавливаются.
 26-07-2019
26-07-2019 0 Просмотров
0 Просмотров 0 комментариев
0 комментариев 0 Рейтинг
0 Рейтинг