© И.Р Аглуллин, И.Г. Гатауллин, А.А. Валиев, З.М. Тойчуев, И.Р. Сафин,
Р.К. Шакиров, М.Р. Хамитов, Ф.И. Дидакунан, М.И. Аглуллин, М.И. Зиганшин,
Т.И. Аглуллин, Р.К. Махарджан, А.Ю. Родионова, 2012
УДК 617.553-006-089
ГАУЗ «Республиканский клинический онкологический диспансер МЗ РТ», Казань
Реферат. Лечение забрюшинных опухолей является трудной, многокомпонентной задачей для онкологов. Удаление опухоли с соблюдением онкологических принципов футлярности и зональности части приводит к образованию обширных дефектов на магистральных сосудах. Широкое внедрение новейших методов пластической сосудистой хирургии позволило значительно повысить процент сохранных операций и улучшить качество жизни многих пациентов. Проведен анализ результатов комбинированного лечения у 58 пациентов с местно-распространенными саркомами мягких тканей с инвазией в магистральные сосуды. Использованы реконструктивные хирургические вмешательства на магистральных сосудах при радикальном удалении опухолей, а также первый опыт в протезирования брюшной части аорты. Представленный анализ результатов, показывает что соблюдение онкологических принципов хирургического вмешательства с резекцией магистральных сосудов, пораженных опухолью, использование сосудистой реконструкции позволяет увеличить число органосохранных операций при саркомах и других опухолях опорно-двигательного аппарата и шеи, улучшает качество жизни больных.
Ключевые слова: забрюшинные опухоли, магистральные сосуды, реконструктивная хирургия.
Вовлечение в опухолевый инфильтрат магистральных сосудов, в том числе брюшного отдела аорты, традиционно считается одним из противопоказаний к радикальному хирургическому лечению при злокачественных опухолях брюшной полости и забрюшинного пространства. Такие поражения считаются неоперабельными из-за технических сложностей вмешательства и сомнений в его радикализме. Тем не менее в довольно редких публикациях, посвященных этой проблеме, продолжительность и качество жизни пациентов после комбинированных операций с протезированием аорты при некоторых заболеваниях оказываются вполне удовлетворительными [1].
Удаление забрюшинной опухоли больших размеров, нередко на фоне затрудненного кровотока по нижней полой вене и наличия множественных венозных коллатералей, сопровождается массивной кровопотерей и требует высокой квалификации хирургической, анестезиологической и реанимационной бригады, достаточной технической оснащенности. При выполнении комбинированных вмешательств возможно вскрытие просвета тонкой или толстой кишки и инфицирование брюшной полости в зоне протеза и т.д.
Первые попытки моноблочного удаления опухоли и участка сосудистой магистрали с последующим восстановлением целостности сосуда были предприняты Г.Л. Ратнером (1961) и E.S. Crawford et al. (1956). Однако с тех пор за полувековой период опубликованы лишь немногочисленные работы, касающиеся реконструкции МСЖ при хирургическом лечении опухолей органов живота. Между тем широкое применение сосудистой хирургии в абдоминальной онкологии предполагает увеличение группы резек-табельных наблюдений, повышение радикальности операции, выполнение операций, определяющих качество жизни пациентов. Таким образом, назрела необходимость в реализации давно предложенной ангиоонкологической стратегии, разработке комбинированных ангиоонкологических операций на основе известных приемов и методов сосудистой техники и определение четких показаний к этим операциям.
До сих пор довольно большое число онкологических больных (70—80%) поступает в стационар с распространенным опухолевым процессом. При этом имеет место высокая частота сосудистой инвазии. Несмотря на вышеизложенное, на сей день нет единой точки зрения в хирургическом лечении местно-распространенного опухолевого процесса. Бытует мнение, что разумным решением при данном поражении является отказ от попытки удаления опухоли либо выполнение циторедуктивных и паллиативных вмешательств. В то же время именно местно-распространенный опухолевый процесс с вовлечением магистральных сосудов наглядно отражает острую необходимость в объединении усилий онкологов и ангиохирургов.
Литературные данные последних лет свидетельствуют не только о росте онкологических заболеваний, но и о заметном увеличении числа неоперабельных больных с данной патологией (Илюхин Ю.А., 1998; Тарасов В.А. и др., 2000; Heda К. et al., 2001). Ключевым признаком неоперабельности опухоли считается вовлечение в опухолевой инфильтрат магистрального кровеносного сосуда. Несмотря на достижения современной сосудистой хирургии и позитивного опыта протезирования кровеносных сосудов у онкологических больных, отношение большинства хирургических клиник к возможностям радикального оперативного лечения больных этой категории в настоящее время представляется более чем сдержанным. Все еще высок процент отказа от радикальных операций в связи с опасностью повреждения сосудов или необходимостью вмешательств на них (Васютков В.Я., 1988; Дудицкая Т.К., 1994; Гробель О.В., 1999). При современном развитии ангиохирургии следует признать необоснованным частичное удаление новообразований с неизбежным сохранением опухолевых клеток в непосредственной близости от магистральных сосудов, поскольку это с высокой вероятностью сопровождается рецидивированием процесса и метастазами.
Впервые отдельные сообщения о произведенных реконструктивных вмешательствах на аорте и магистральных артериях при удалении новообразований различной локализации стали появляться с начала 50-х годов (Moore, 1952; Conley, 1953; Lord, Sehetlin, 1954; Lawrence, 1957). В отечественной литературе впервые такая операция была предпринята Г.Л. Ратне-ром в 1961 г., успешно выполнившим реконструкцию сосуда при удалении злокачественной опухоли мягких тканей бедра.
В последние годы сообщения о сосудистых реконструкциях в онкологической практике стали встречаться все чаще (Васютков В.Я., 1995; Зотов С.П., 1996, 1999; Соболевский В.А., 1999; Bianchi С. et al., 1999; Matsushita М. et al., 2001). Вместе с тем следует отметить, что в большинстве публикаций представлены лишь единичные наблюдения об успешно выполненных операциях, что свидетельствует только о принципиальной возможности сосудистой пластики у онкологических больных.
Такие важнейшие аспекты проблемы, как доопера-ционное определение степени вовлеченности сосуда в опухолевый процесс, выбор объема операции на сосудах и пластического материала в зависимости от локализации и морфологии опухоли, а также оценка результатов комбинированного лечения данного контингента пациентов и качества их жизни в разные периоды после операции представляют актуальную задачу не только для онкологии и сосудистой хирургии, но и для широкого круга специалистов разного профиля.
Указанные обстоятельства требуют широкопланового исследования на стыке двух специальностей: онкологии и сосудистой хирургии, и имеют не только медицинское, но и социальное значение.
Удобство использования готового пластического материала с необходимыми качествами и заложенной геометрией различных сосудов привело к широкому использованию синтетических имплантатов. Синтетические протезы изготавливаются из инертных полимеров. Они хорошо зарекомендовали себя при работе в крупных магистральных артериях.
Таким образом, когда возникает необходимость пластики дефектов аорты, это в подавляющем большинстве случаев выполняется с помощью синтетических протезов, поскольку они производятся серийно нескольких типов и размеров, функционировать могут десятилетия, однако общим основным недостатком для них является нестойкость к инфекции.
Таким образом, одной из нерешенных проблем сосудистой хирургии остается недостаточная эффективность современных методов профилактики осложнений протезирования сосудов в условиях инфицированной раны. Существование данной проблемы обусловлено тем, что использовать комбинированные протезы не всегда возможно из-за их отсутствия в экстренных ситуациях, аутовена может быть ранее удалена при флебэктомии или потребоваться в дальнейшем для АКШ или БПШ, или просто ее может быть недостаточно по площади для пластики большого дефекта. Все это побуждает к поиску новых материалов и способов их пластики, которые отвечали бы следующим требованиям: а) стойкость к инфекции; б) достаточные размеры для пластики больших дефектов; в) вызывающие минимальные иммунные реакции в организме (что наиболее легко достигается, если пластический материал является аутотканью).
При соблюдении этих требований трансплантат также должен быть мобильным, обладать достаточной эластичностью и прочностью, не подвергаться склерозированию, деформации и дилатации под действием давления крови в аорте.
Цель работы — улучшение показателей радикальных операций при удалении опухолей различной локализации путем усовершенствования хирургической тактики на магистральных сосудах.
Приводим наш опыт лечения больных с опухолями различных локализаций с инвазией магистральных сосудов. С 1995 по 2012 г. реконструктивные хирургические вмешательства на магистральных сосудах при радикальном удалении опухолей выполнено у 58 больных. Возраст больных — от 22 до 63 лет, мужчин 43, женщин 15. В дооперационном периоде больные обследованы на УЗИ, КТ, МРТ, УЗ-допплерографии, при необходимости проводилась ангиография. По данным этих исследований, у 41 больного до операции была инвазия сосудов. Изолированная пластика дефекта сегмента артерии выполнена у 38 больных, пластика дефекта вен — у 12, сочетанная пластика артерии и вены — у 8 больных. Показанием к выполнению реконструктивных вмешательств явилось прорастание опухоли или метастазов в стенку магистрального сосуда: в бедренную артерию (10), бедренную вену (3), наружную подвздошную артерию (8), наружную подвздошную вену (8), общую сонную артерию (8), бифуркацию сонной артерии (7), внутреннюю сонную артерию (3), плечевую артерию (10), подключичную вену (4), яремную вену (3). В 14 случаях было прорастание сонных артерий метастазами опухолей головы и шеи.

Клинический случай. В 2012 г. в абдоминальное отделение РКОД МЗ РТ поступила пациентка Ш., 56 лет, с диагнозом: опухоль забрюшинного пространства. При обследовании, по данным КТ, МРТ органов брюшной полости, выявлена опухоль забрюшинного пространства ниже почечных сосудов на уровне L3—L4 размерами 82×78 мм, охватывающая брюшную часть аорты.
При планировании хирургического вмешательства у пациентки с забрюшинной опухолью, расположенной вблизи аорты и, возможно, прорастающей в стенку, перед ведущими специалистами РКОД МЗ РТ стоял ряд вопросов: показано ли хирургическое лечение, существует ли техническая возможность удаления опухоли, насколько высок риск вмешательства, насколько соответствует степень риска ожидаемым ближайшим и отдаленным результатам, какова готовность хирургической, анестезиологической и реанимационной бригады к выполнению комбинированного, чреватого массивной кровопотерей вмешательства?
Учитывая современную оснащенность РКОД МЗ РТ и богатый опыт специалистов в лечении забрюшин-ных опухолей, решено было выполнить радикальное оперативное лечение.
Первым этапом во время операции выполнена ревизия органов брюшной полости, где была выявлена забрюшинная опухоль 8×7 см, располагающаяся на передней поверхности аорты и нижней полой вены (рис. 1). Верхний полюс располагался дистальнее впадения почечных вен, нижний полюс — проксимальнее устья нижней брыжеечной артерии.

Опухоль охватывала данные сосуды по передней и боковым поверхностям полуциркулярно, неподвижно. Для верификации диагноза интро-операционно была выполнена срочная гистология, результат — лейомиосаркома. Нижняя брыжеечная артерия перевязана и пересечена у устья. Аорта отделена от позвоночной фасции (рис. 2). Выполнено удаление опухоли с резекцией брюшной части аорты (рис. 3).


Непрерывность аорты восстановлена с помощью сосудистого эндопротеза (протяженность составила 12 см, диаметр 22 мм, эндопротез фиксирован с помощью швов по Каррелю посредством нитей SURGIPRO 4-0 и укреплена «тахокомбом») (рис. 4). Время пережатия аорты на всем протяжении операции до наложения сосудистого анастомоза составило 27 мин.

Соблюдение онкологических принципов хирургического вмешательства с резекцией магистральных сосудов, пораженных опухолью, использование сосудистой реконструкции позволяет увеличить
число органосохранных операций на магистральных сосудах при саркомах и других опухолях опорно-двигательного аппарата и шеи, улучшает качество жизни больных.
1. Babaian, R.J. Complications of transabdominal retroperito-neal lymphadenectomy / R.J. Babaian, R.B. Bracken, D.E. Johnson // Urology. — 1981. — Vol. 17. — P. 126—131.
2. Beck, S.D.W. Aortic replacement during post-chemotherapy retroperitoneal lymph node dissection / S.D.W. Beck, R.S. Foster, R. Bihle [et al.] // J. Urol. — 2001. — Vol. 165. — P. 1517—1520.
3. Bohner, H. Primary malignant tumors of the aorta: Clinical presentation, treatment, and course of different entities / H. Bohner, B. Luther, S. Braunstein [et al.] // J. Vasc. Surg. — 2003. — Vol. 38. — P. 1430—1433.
Факторы прогноза, стадирование.
Главным прогностическим фактором является стадия рака толстой кишки в момент первичной диагностики.
В России пользуются либо классификацией, предусматривающей 4 стадии рака, либо разработанной Международным Противораковым Союзом системой стадирования – TNM. В мире широко используют классификацию Dukes или ее модификацию Astler-Coller.
Согласно отечественной классификации к I стадии относят опухоли, занимающие менее полуокружности стенки кишки, прорастающие лишь слизистый и подслизистый слои. При этом у больных нет регионарных и отдаленных метастазов. Ко II стадии относят случаи, при которых опухоль занимает более полуокружности кишки, врастает в мышечный слой стенки кишки. Возможно поражение единичных регионарных лимфоузлов, метастазов в отдаленных органах нет. При Ш стадии опухоль прорастает все слои стенки кишки, врастает в жировую клетчатку. Возможны метастазы в регионарные лимфоузлы. Основными характеристиками IV стадии являются прорастания опухоли в прилегающие органы (мочевой пузырь, матку, желудок, простату, влагалище) или метастазирование в отдаленные органы (печень, легкие, кости).
По системе TNM рассматриваются нижеследующие категории:
TIS – рак ин ситу,
Тх – первичная опухоль не может быть оценена
То – первичной опухоли нет
Т1 – опухоль прорастает в подслизистый слой
Т2 – опухоль прорастает мышечный слой
ТЗ – опухоль прорастает в субсерозную ткань или околокишечную клетчатку
Т4 – опухоль перфорирует висцеральную брюшину или инвазирует соседние органы и структуры.
NX – регионарные лимфоузлы не могут быть оценены
No – нет метастазов в регионарных лимфоузлах
N1 – выявлены метастазы в 1-3 периректальных или периободочных лимфоузлах
N2 – метастазы в 4 или более региональных лимфоузлах
N3 – метастазы в любых лимфоузлах вдоль крупных сосудов
MX – не уточнено присутствие отдаленных метастазов
Мо – их нет
М 1 – выявляются метастазы в отдаленные органы и ткани.
В западном мире, начиная с тридцатых годов, используется классификация Dukes. Она удивительно проста и хотя была много раз модифицирована, многие продолжают на нее ориентироваться.
Dukes A – опухоль не пенетрирует наружную оболочку кишки.
Dukes В – опухоль прорастает в серозную оболочку.
Dukes С -есть поражение л/узлов.
Dukes D- отдаленные метастазы.
5 лет выживают 90% больных с Dukes A,70-75% с Dukes В, 45-55% с Dukes С , средняя выживаемость больных с Dukes D – 8-12 месяцев. Классификация Astler-Koller предусматривает следующие градации:
А- опухоль прорастает лишь слизистую оболочку
B1 – опухоль прорастает мышечную оболочку
B2 – опухоль прорастает серозную оболочку
С1 – опухоль прорастает мышечную оболочку но имеются метастазы в регионарные лимфоузлы
С2 – опухоль прорастает серозную оболочку и имеются метастазы в регионарных лимфоузлах.
Т.О. эта классификация позволяет выделить и уровень прорастания стенки кишки и вовлеченность лимфоузлов.
На рис.№1 представлена 5-летняя выживаемость в зависимости от стадии по Astler-Koller после хирургичексого лечения.

Рисунок 1. Колоректальный рак: стадии и выживаемость.
К другим прогностическим факторам относят: а) возраст, б) пол, в)симптомность, г) наличие опухолевых осложнений, д) инвазию нервов и сосудов, е) число пораженных лимфоузлов, ж) степень дифференцировки, з) высокие цифры ЛДГ и числа лейкоцитов в крови, и) плоидность ДНК, к)холецистэктомию в анамнезе, л) облучение таза в анамнезе.
Чем моложе пациент, тем хуже прогноз. Рак в возрасте до 40 лет протекает крайне неблагоприятно. У таких пациентов гораздо больше метастазов в лимфатических узлах, они обычно позже обращаются за медицинской помощью. При среднем возрасте в 62 года дифференцированные раки встречаются достоверно чаще, чем при среднем возрасте в 55 лет. Муцинозные опухоли также чаще регистрируются у молодых.
У женщин прогноз лучше чем у мужчин.
Симптомность рака толстой кишки при постановке диагноза усугубляет прогноз. Безсимптомные больные (со случайной диагностикой) живут 5 лет в 71% случаев, наоборот, симптомные больные до первичного диагноза – 49%.
Наличие опухолевых осложнений – перфорации или непроходимости ухудшает прогноз, 5-летняя выживаемость в Дании среди имевших эти осложнения РТК (219 больных) составила 23%, а больных без этих осложнений (732 пациента) – 35%.
Факторы прогноза, обозначенные буквами д, е, ж, з присутствуют у больных с малыми сроками жизни и редко среди долгоживущих.
Противоречивы сведения о значении плоидности ДНК при колоректальном раке. Wolley и соавторы сообщили, что 65% с диплоидным содержанием ДНК живут 5 лет, в то время как среди больных с анеуплоидными опухолями этот процент равен 7,5.
Как известно, под плоидностью понимается индекс, образуемый от отношения числа клеток в G-0 фазе к числу клеток, находящихся в пресинтетической фазе G-1. При индексе равной 1 опухоли диплоидные, при индексе 2 – тетраплоидные, при индексе >2 анеуплоидные или полиплоидные (плоидность опухолей определяется с помощью цитометрии).
Schutte и соавт. нашли, что плоидность имеет достоверное прогностическое значение лишь при стадии Dukes С. Допускается, что худший прогноз обусловлен не столько плоидностью ДНК, сколько связан с Dukes стадией, степенью пораженности л/узлов и дифференцировкой опухоли.
В качестве прогностического фактора считается также пролиферативный индекс (S-фракция более 20%). Однако, большинство авторов склоняются к необходимости учета пролиферативного индекса и плоидности в рамках стадии по Dukes. Это означает, например, что прогноз у больных с анеуплоидной ДНК и высоким индексом пролиферации хуже в подгруппе Dukes В, чем у больных с диплоидной ДНК и низким индексом пролиферации, но только в той же стадии.
В группу риска входят больные, перенесшие холециститэктомию. Этот факт был описан в 1981 г. Однако, позднее было уточнено, что повышение риска достоверно лишь для женщин, перенесших эту операцию и особенно, если холецистэктомия была проведена более чем за 10 лет до выявления раковой опухоли.
Как известно, одним из пластических завершений цистэктомии является наложение уретеросигмостомы. У таких больных через отдаленные сроки (до 20 лет) повышается риск развития полипов и рака толстой кишки.
К факторам риска относят также облучение таза, предшествующее появлению опухоли на 10 лет и более. Обычно облучение проводилось по поводу рака шейки матки. Опухоль прямой кишки имеет строение колоидной карциномы в этих случаях, что не типично для рака возникшего без облучения таза в анамнезе. Хотя были и наблюдения, показывающие, что РТК часто возникает и после гинекологических опухолей, не подвергавшихся облучению. Точка была поставлена после констатации увеличения частоты РТК у женщин, подвергавшихся облучению по поводу спондилеза, метрорагии и других доброкачественных состояний.
Жизнь сорокалетнего Мустахима из Казахстана перевернулась в сентябре 2018 года. У молодого мужчины обнаружили новообразование в легком. И хотя первая биопсия показала обнадеживающий результат: опухоль доброкачественная, – пациента не оставляли сомнения. Он обратился к российским специалистам, и прямая пункция подтвердила наихудшие ожидания Мустахима: редкая злокачественная опухоль тимуса.
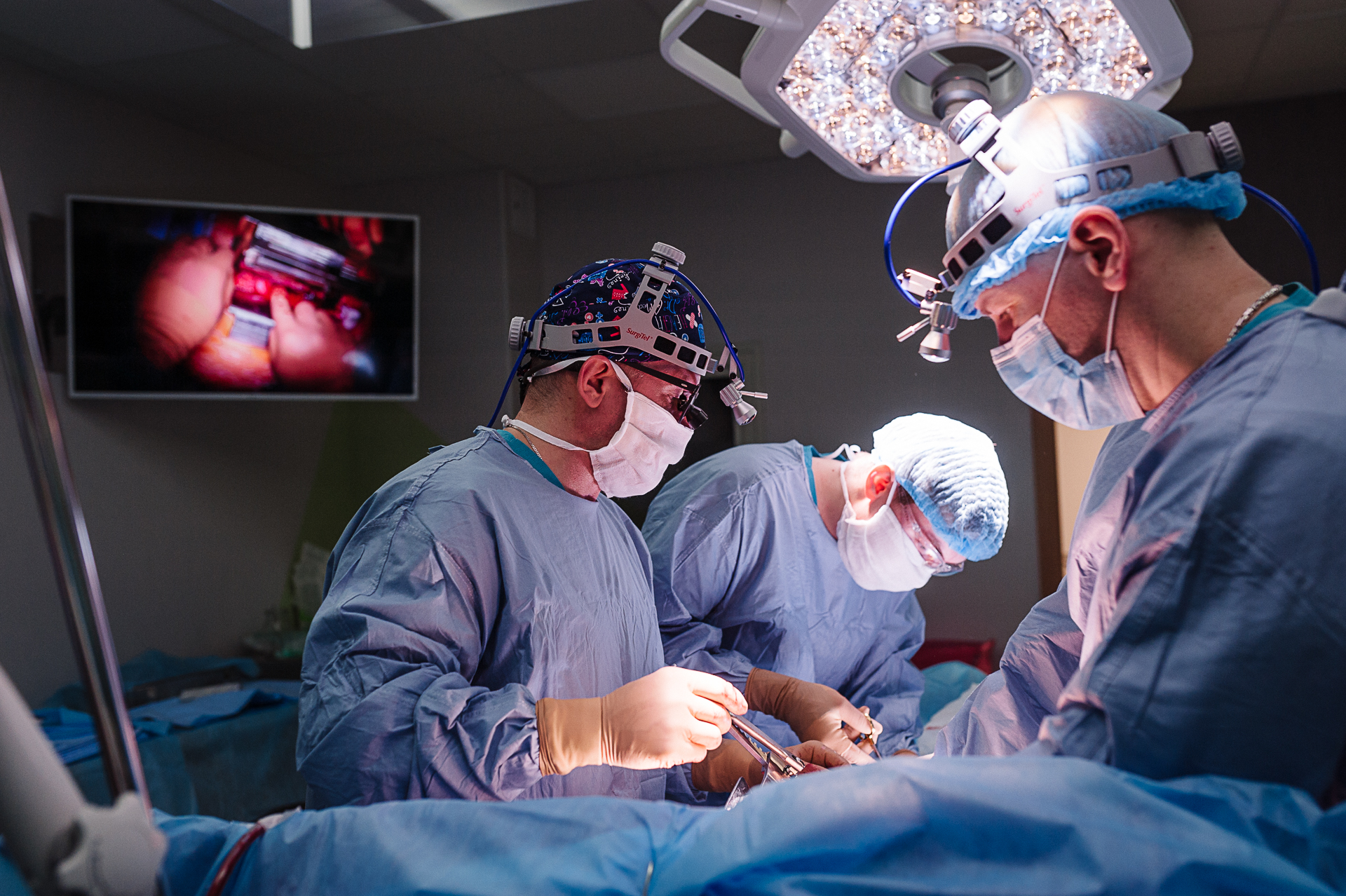
Опухоль, которая поразила легкие, сердце, аорту, проросла в область подключичной и сонной артерий, ствол легочной артерии
В Республиканском центре онкологии Казахстана хирурги смогли удалить лишь 60% новообразования, и были вынуждены остановиться. В процессе операции выяснилось: рак поразил не только легкое, но и перикард, магистральные сосуды и даже одно из предсердий. В мировой практике таких больных чаще всего оперировать не рискуют. Назначают лучевую и химиотерапию. Проводить такую операцию без кардиохирургов, аппаратов искусственного кровообращения и экстракорпоральной поддержки – зачастую невозможно.
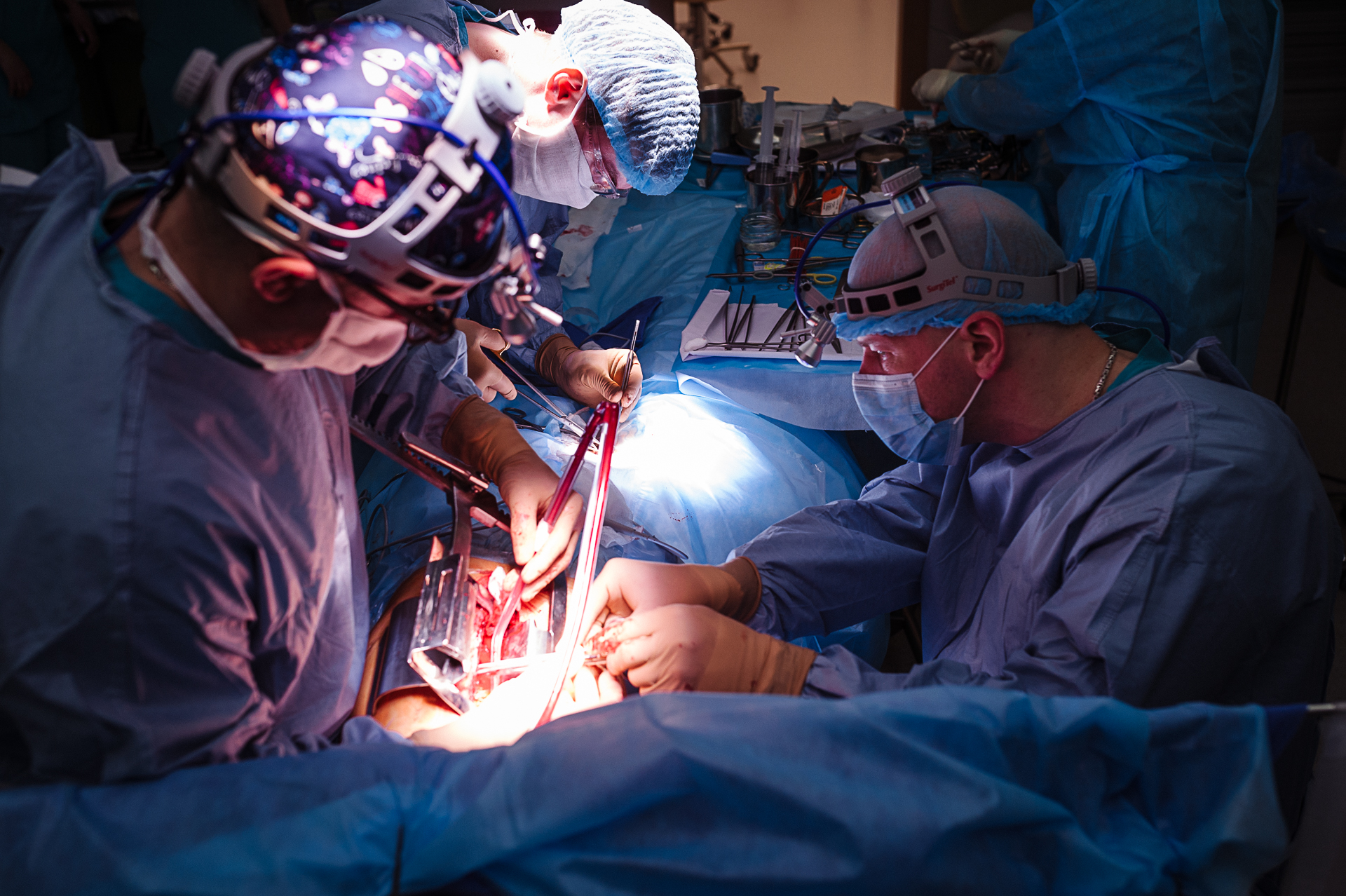
И казахские хирурги сдались. Затем было четыре курса химиотерапии, и хотя после них врачи сказали, что за дальнейшее лечение не берутся, но предложили обратиться к белорусским коллегам-онкологам.
Но Мустахим продолжил бороться за свою жизнь. Он приехал на консультацию в Беларусь, известную высочайшим уровнем специалистов. Однако две ведущие клиники не решились проводить операцию, опасаясь, что пациент ее просто не перенесет.
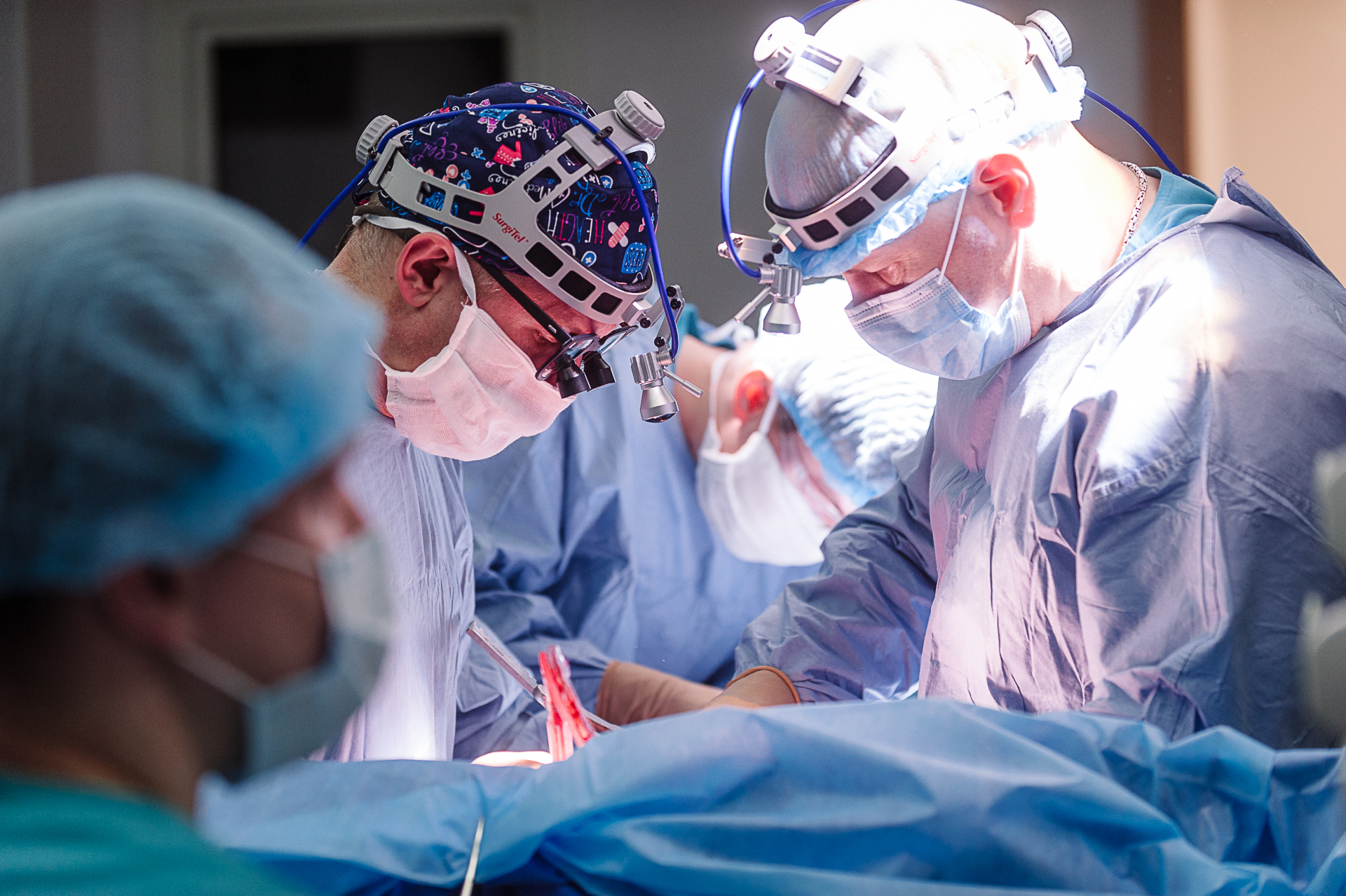
Опухоль проросла в дугу аорты, подключичную, сонную артерии и ствол легочной артерии. Поразила легкое, сердце и главные сосуды. Чтобы ее удалить, нужна была команда торакальных и кардиохирургов, анестезиологов – не только высочайшей квалификации, но большой смелости.
Собрать ее удалось в Одессе, в Медицинском доме Odrex.
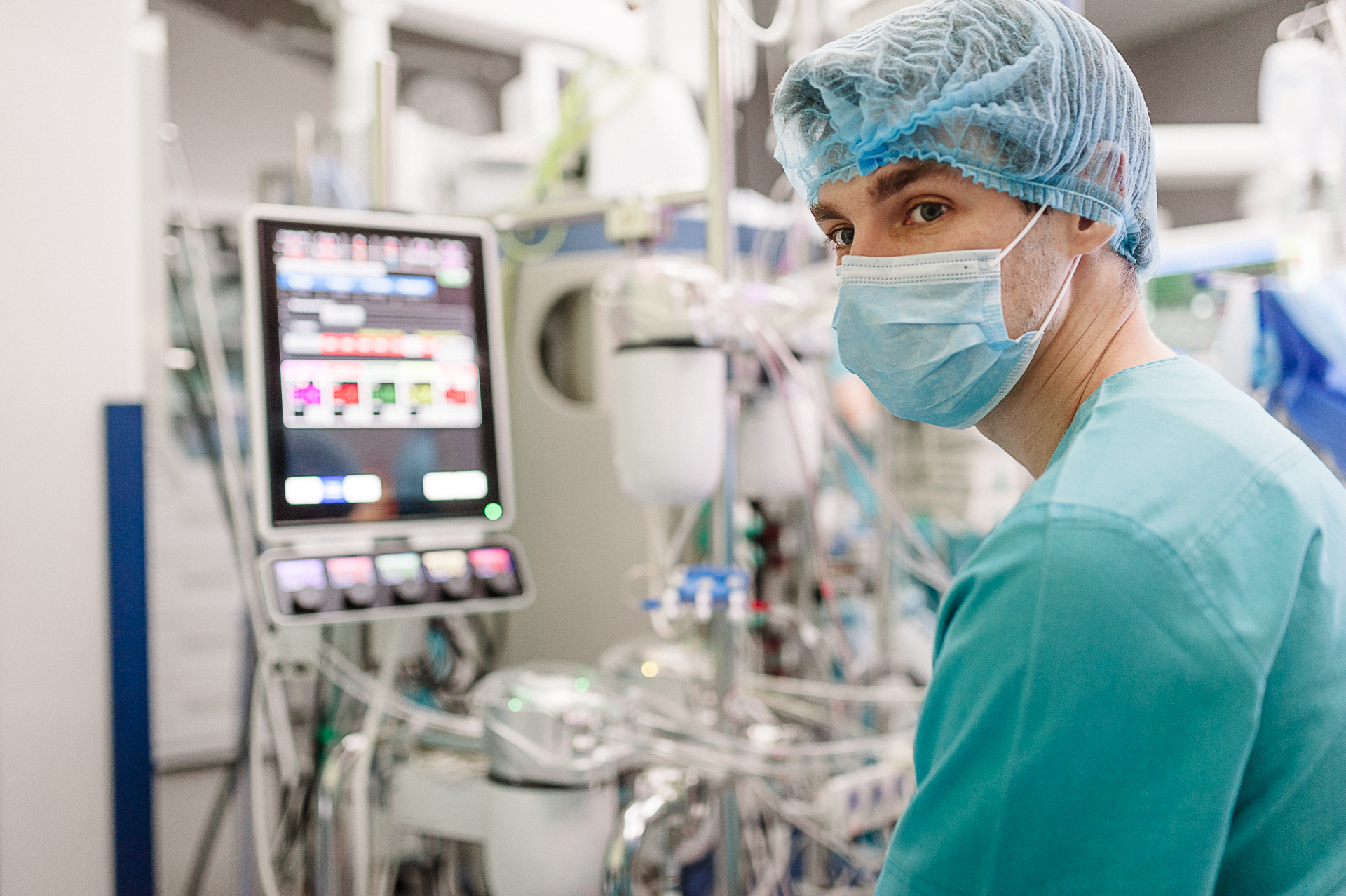
Команде Дмитрия Турлюка предстояло провести большую операцию, которую отказались делать врачи в трех странах
Заведующий кардиохирургическим отделением Odrex Дмитрий Турлюк, руководитель подразделения анестезиологии и интенсивной терапии Клиники Сердца Odrex Максим Павловский, а также приглашенный — один из лучших — торакальный хирург из Беларуси посчитали, что, несмотря на высокий риск, провести операцию реально. К ним присоединился главный онколог Одесской области, торакальный хирург Владислав Севергин.
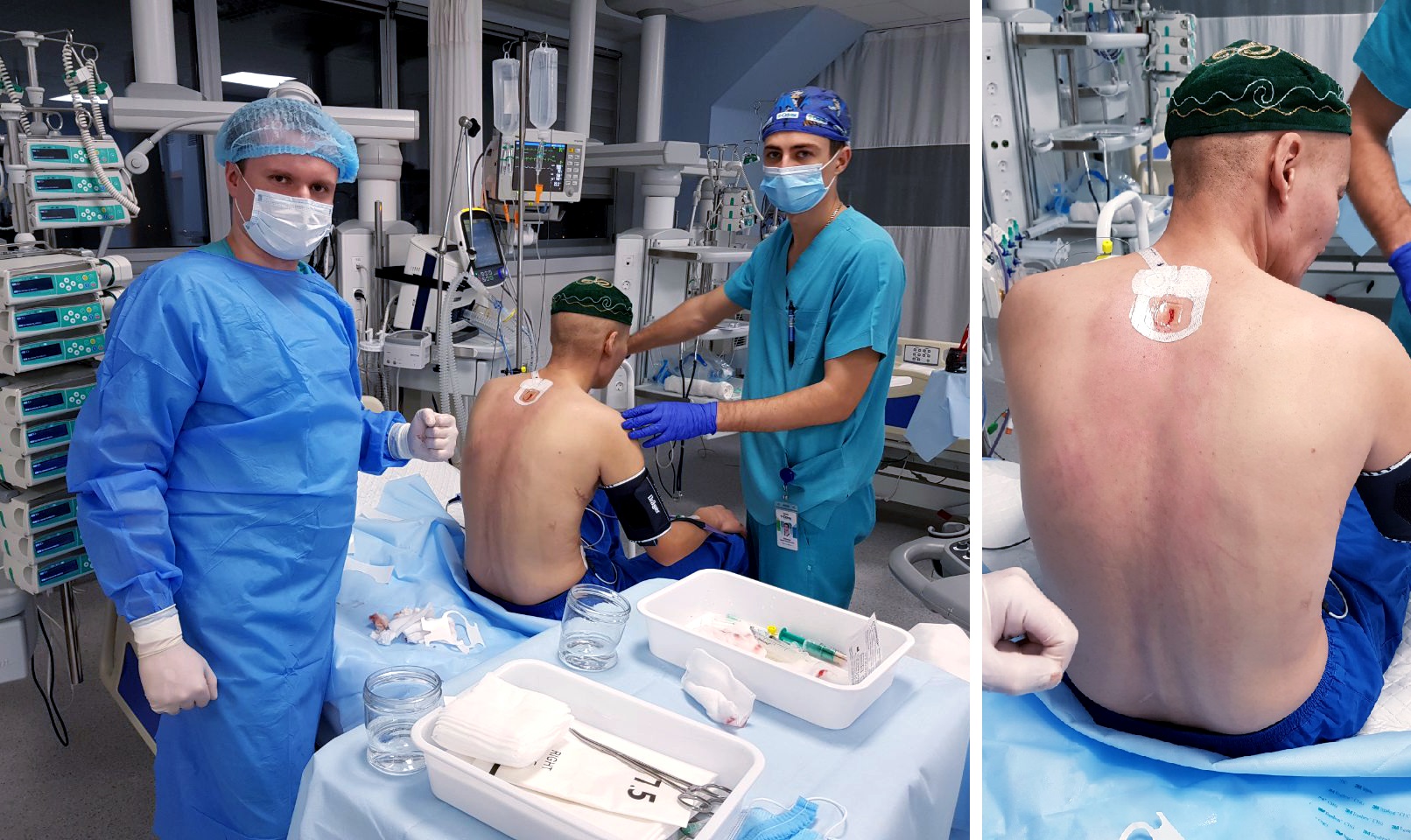
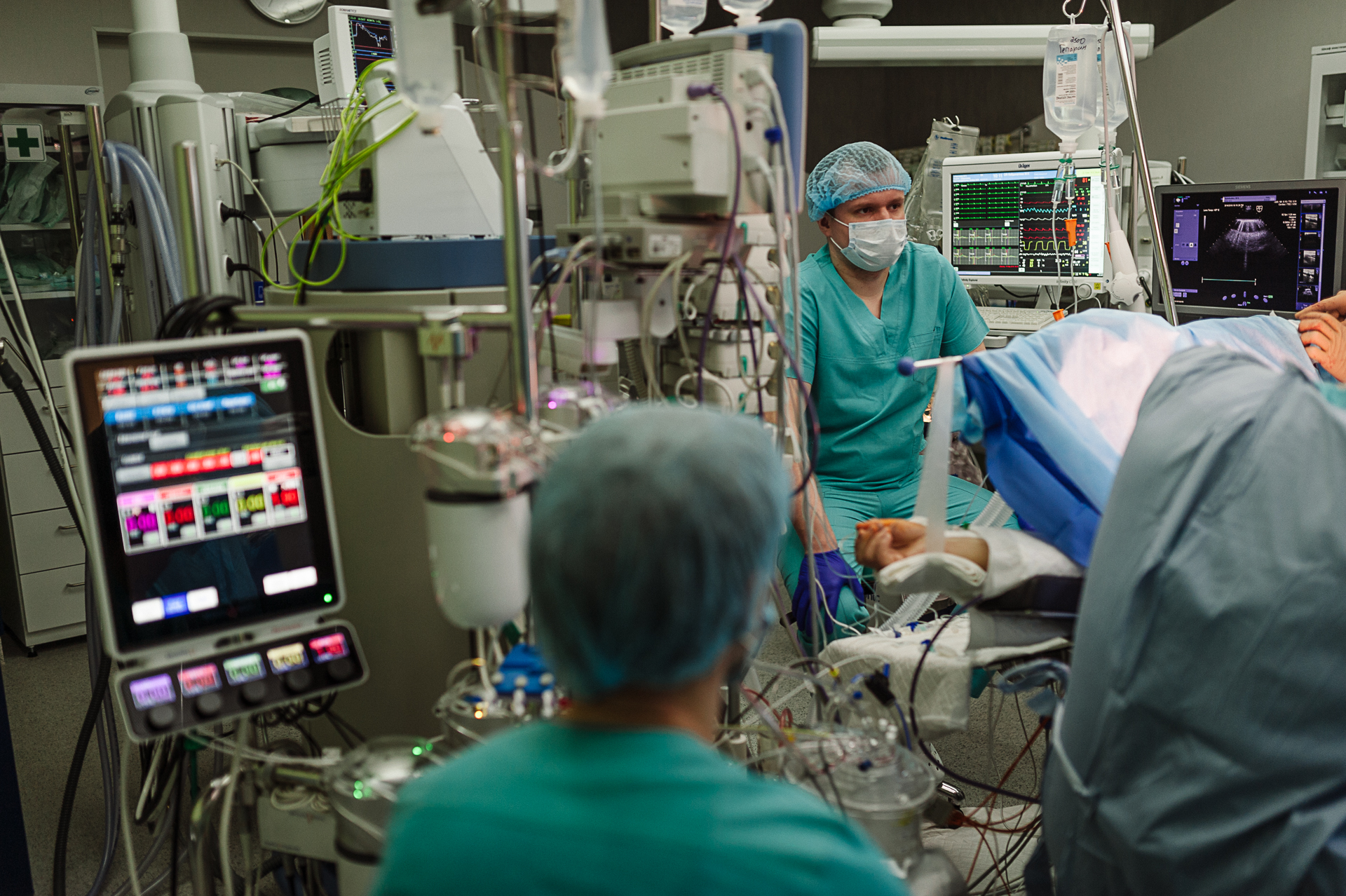
Но для этого, в первую очередь, необходимо было гарантировать стабильное кровообращение пациента во время операции. Оборудование Медицинского дома и навыки специалиста-перфузиолога, Александра Попсуйко, позволили это сделать. Организовали так называемую двухконтурную систему искусственного кровообращения, когда кровь подается в организм больного и снизу, и сверху. Это позволяло обойти зону дуги аорты и обеспечить питание одновременно всех органов.
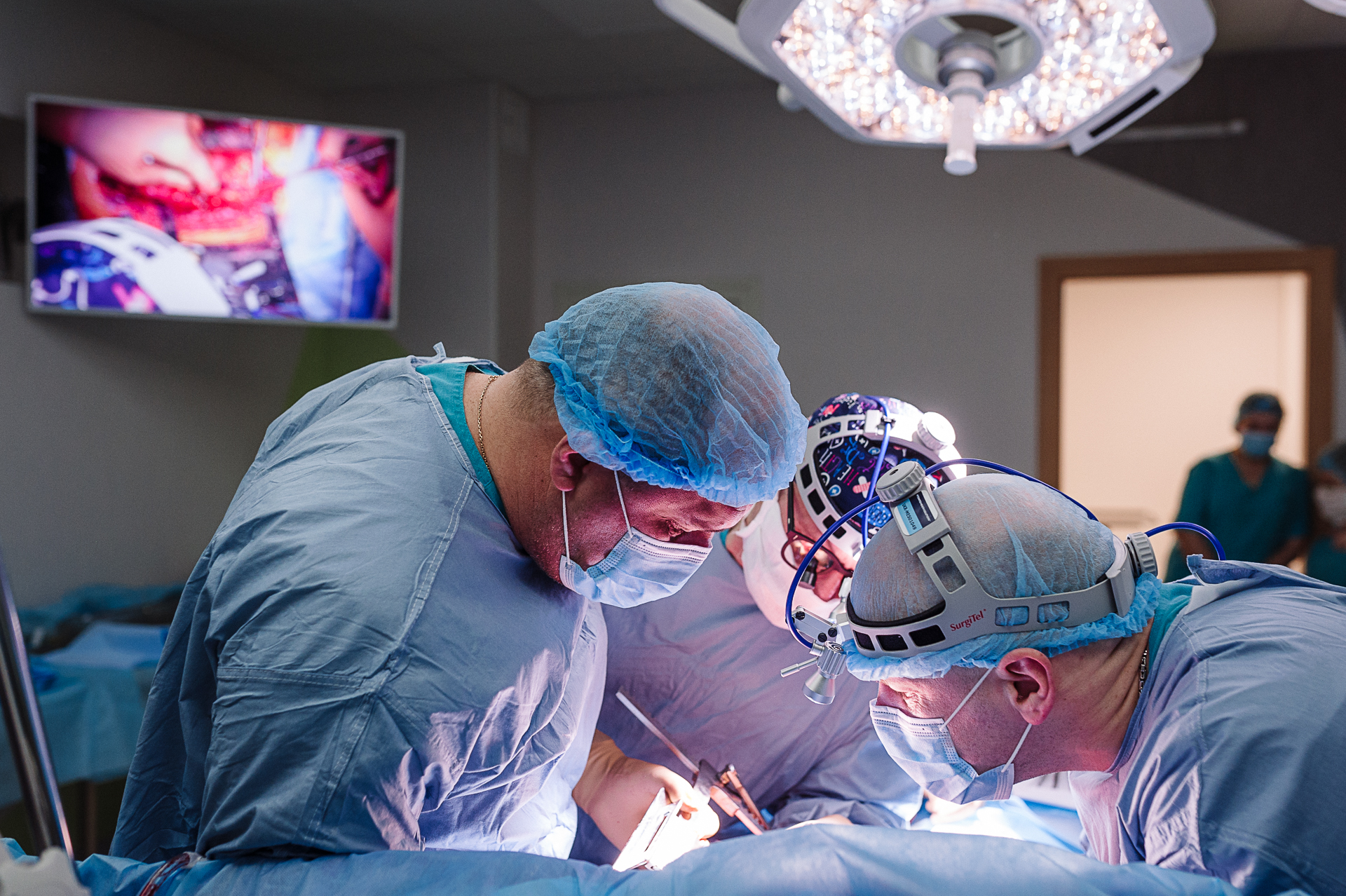
Саму операцию можно назвать фантастической. Хирурги сделали большую резекцию опухоли: вместе с верхней долей легкого и почти со всей передней стенкой легочного ствола, с захватом ушка левого предсердия, которое было ушито. Одним блоком переместили подключичную артерию, восходящую аорту и позвоночную артерию, которая отходила от дуги аорты, сделали резекцию нисходящей части дуги и провели пластику.
Перед тем, как попасть в Одессу, Мустахим перенес две операции. Он потерял голос после одной из них. И обе операции изменили анатомию мужчины: работу хирургов осложняли спаечные процессы. И все же команда справилась. Пациент перенес операцию. Хотя риск не миновал.
Послеоперационный период был сложным и позволил в полной мере оценить возможности отделения анестезиологии и интенсивной терапии Odrex: возможность ежедневного проведения бронхоскопии, наличие оборудования и специалистов для выполнения продленной почечно-заместительной терапии.
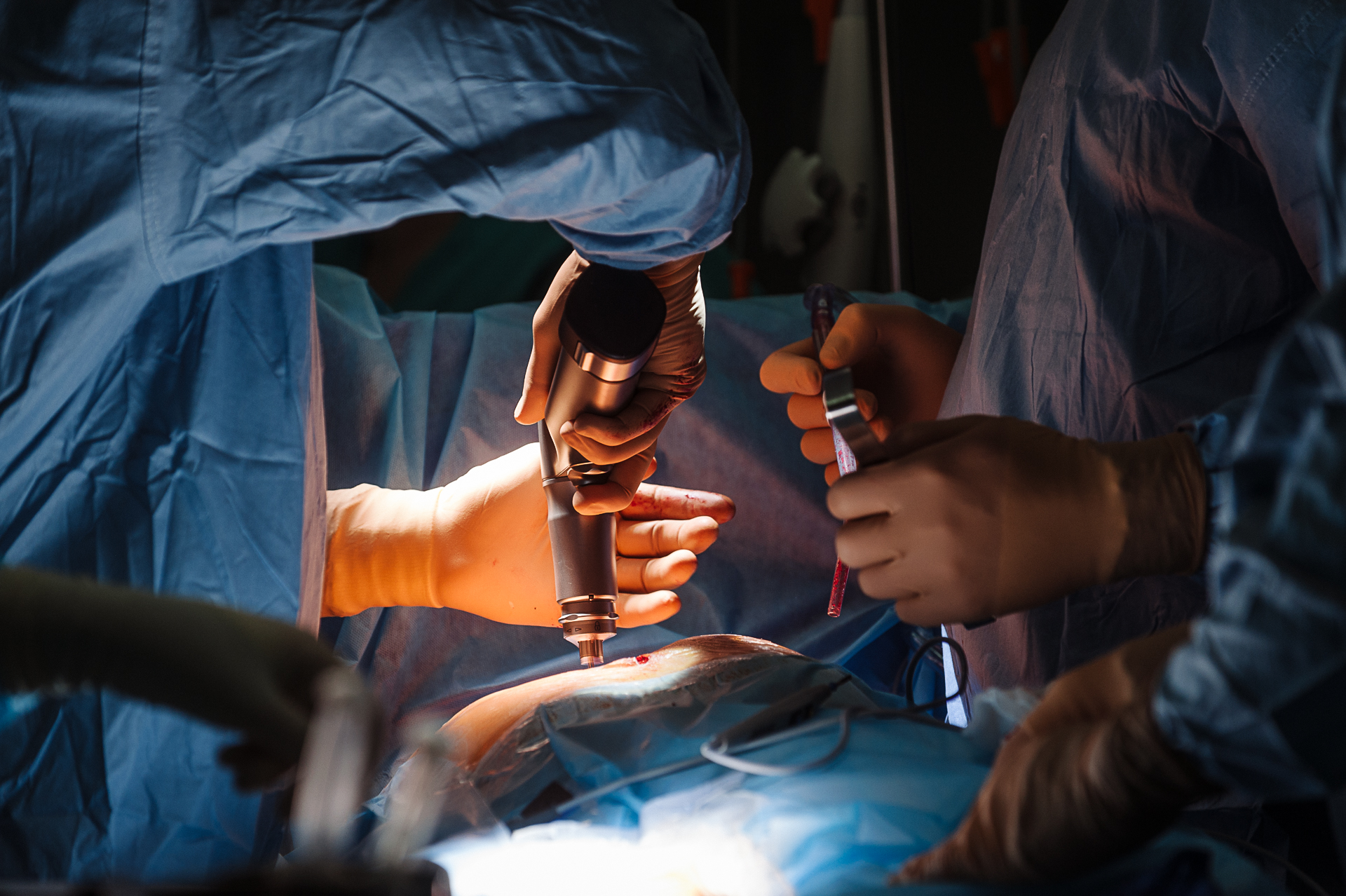
По результатам исследования тканей опухоли в краях отсечения опухоли найдено не было, а значит операция проведена радикально.
Домой, в Казахстан, за рулем собственного автомобиля
Лечение Мустахима прошло в рекордные сроки. Менее чем через две недели он выписался из клиники Odrex, самолетом долетел до Минска, а оттуда, за рулем собственной машины, вернулся в родной Казахстан.

Мустахим Кенжебаевич с кардиохирургом Дмитрием Турлюком и кардиологом Алёной Марченко
Его спасла возможность собрать в клинике Odrex команду для проведения комбинированной операции. Такие совместные операции, на сегодня – актуальное направление хирургии. Ведь тесное соседство сердца, легких и крупных сосудов, создают условия для распространения опухоли. Оперировать сам такое разросшееся образование торакальный хирург не может. И если не получается привлечь кардиохирурга, операция может быть не завершена и останется лишь “пробной”, как в случае с первой попыткой удалить опухоль Мустахима.
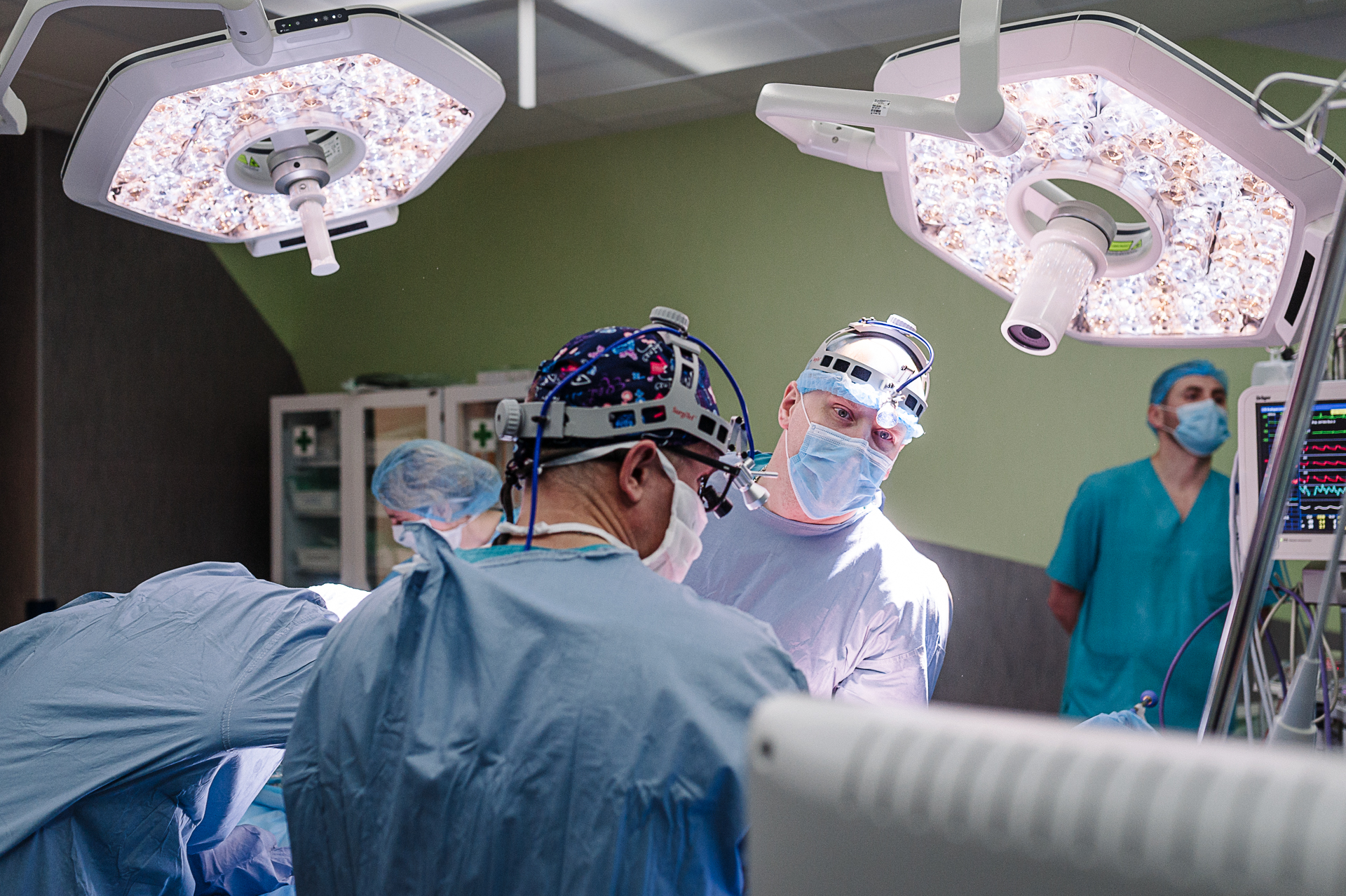
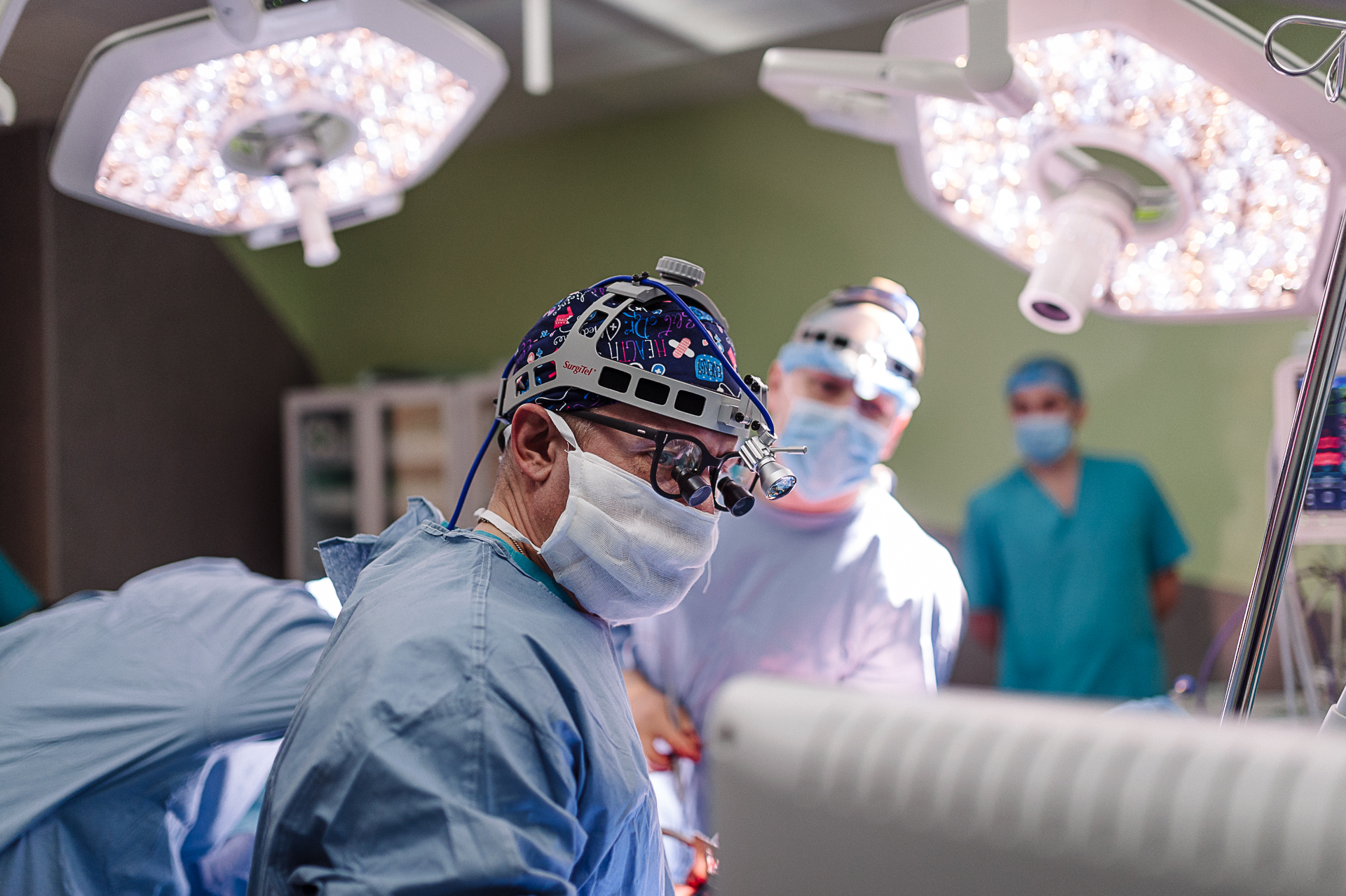
Торакальный хирург и кардиохирург
При этом, для успеха важен не только личный опыт кардио- или торакального хирурга, но и взаимодействие между всеми членами команды, поставленное “на поток”. К сожалению, во многих клиниках, и не только Украины, отсутствие такой командной работы приводит к прерыванию операций или отказу от их проведения. Сорокалетнему Мустахиму повезло найти такую команду в Медицинском доме Odrex.
 26-07-2019
26-07-2019 0 Просмотров
0 Просмотров 0 комментариев
0 комментариев 0 Рейтинг
0 Рейтинг