Фармакотерапия прежде всего используется для облегчения симптомов СН, стенокардии и предотвращения синкопальных состояний. При отсутствии симптомов заболевания назначение рутинной медикаментозной терапии не рекомендуется.
– БАБ рассматриваются в качестве препаратов первой линии для лечения ГКМП. Полезные эффекты средств этой группы обусловлены их отрицательным хронотропным действием (что способствует увеличению продолжительности диастолического наполнения) и отрицательным инотропным действием.
– Недигидропиридиновые блокаторы кальциевых каналов являются альтернативой БАБ. Наиболее широко применяется верапамил, который увеличивает релаксацию и наполнение ЛЖ, а также снижает его сократимость. Однако у пациентов с выраженной обструкцией выходного тракта ЛЖ назначения верапамила, обладающего и вазодилатирующим действием, следует избегать.
Дилтиазем используется не столь широко, однако также может улучшать диастолическую функцию ЛЖ.
Назначение блокаторов кальциевых каналов из группы производных дигидропиридина больным ГКМП противопоказано, поскольку эти средства оказывают преимущественно вазодилатирующее действие, что может способствовать увеличению выраженности обструкции выходного тракта ЛЖ.
– Дизопирамид, являясь антиаритмическим средством IA группы, обладает еще и мощным отрицательным инотропным действием. Он применяется в тех случаях, когда БАБ и блокаторы кальциевых каналов не оказали желаемого влияния на симптоматику заболевания. Дизопирамид может вызвать ускорение проводимости по АВ-узлу и поэтому назначается совместно с БАБ.
Каковы методы немедикаментозного лечения ГКМП?
– Оперативная септальная миэктомия являлась золотым стандартом лечения у больных с тяжелыми и рефрактерными к медикаментозной терапии симптомами заболевания на протяжении более чем 45 лет. Септальная миэктомия, известная также под названием операции Морроу (Morrow), заключается в трансаортальной резекции небольшого участка проксимальной части межжелудочковой перегородки.
Показано, что данное вмешательство сопровождается устойчивым и продолжительным улучшением состояния больного ГКМП, что выражается в уменьшении клинической симптоматики и увеличении толерантности к нагрузкам.
– Еще одним методом немедикаментозного лечения ГКМП, который в последние годы завоевывает все большую популярность, является химическая (алкогольная) септальная аблация. Манипуляция заключается во введении 96-98% этанола в септальную перфорирующую ветвь левой передней нисходящей коронарной артерии, что вызывает развитие ограниченного ИМ в проксимальных отделах межжелудочковой перегородки.
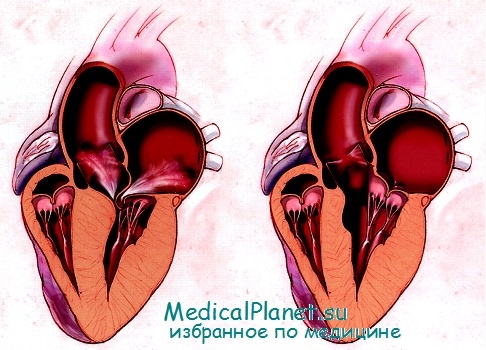
Последующее рубцевание сопровождается прогрессирующим уменьшением толщины и гипокинезом межжелудочковой перегородки, что способствует увеличению диаметра выходного тракта ЛЖ, нормализации функции митрального клапана и резкому уменьшению выраженности сужения выходного тракта ЛЖ.
Связанная с данной процедурой летальность составляет 1-2% и сопоставима с таковой при отсутствии вмешательства.
– В начале 1990-х годов для облегчения симптоматики и уменьшения выраженности обструкции выходного тракта ЛЖ в качестве альтернативы миэктомии предложено выполнять двухкамерную электрокардиостимуляцию.
Однако в последующих рандомизированных исследованиях было показано, что субъективно ощущаемое пациентом некоторое облегчение симптоматики не сопровождается объективным увеличением толерантности к физической нагрузке и может быть обусловлено эффектом плацебо. Таким образом, двухкамерная электрокардиостимуляция в современном ведении больных ГКМП имеет весьма ограниченное значение и, вероятно, может применяться у относительно небольшого числа пациентов старшего возраста, которые не являются кандидатами для выполнения миэктомии или алкогольной аблации межжелудочковой перегородки.
Каковы показания для имплантации ИКД больному ГКМП?
Методом выбора для профилактики внезапной сердечной смерти у больных ГКМП является ИКД. Показания к его установке приведены ниже.
– ИКД может использоваться для вторичной профилактики у пациентов, выживших после остановки сердца или перенесших эпизод устойчивой желудочковой тахикардии.
– ИКД показан пациентам, относящимся к группе высокого риска, что определяется при наличии двух и более факторов риска внезапной сердечной смерти.
– У пациента с одним фактором риска внезапной сердечной смерти подход должен быть индивидуальным. Решение об имплантации ИКД должно приниматься с учетом возраста пациента, серьезности (выраженности) фактора риска, степени риска, приемлемой для самого пациента и членов его семьи и потенциальной вероятности осложнений.
– ИКД может использоваться и на терминальной стадии ГКМП – при наличии систолической дисфункции ЛЖ, истончении его стенок и расширении камер сердца.
Каково естественное течение ГКМП? Клиническое течение ГКМП у разных пациентов варьирует. Клинические проявления заболевания могут манифестировать в любом возрасте – от рождения до 90 лет. Многие больные не имеют каких-либо проявлений или имеют минимальные проявления болезни, доживая при этом до конца срока нормальной ожидаемой продолжительности жизни. В других случаях развивается картина СН в виде рефрактерных к медикаментозной терапии прогрессирующей одышки и снижения толерантности к физической нагрузке.
Нарастание выраженности гипертрофии ЛЖ обычно наблюдается в подростковом и раннем периоде зрелого возраста; у более старших пациентов толщина стенки ЛЖ обычно остается стабильной. Примерно у 10-15% пациентов наблюдается прогрессирование ГКМП до терминальной стадии, картина которой описана выше. У 10-20% пациентов развивается фибрилляция предсердий, что может способствовать дестабилизации состояния. Ежегодная летальность среди пациентов с ГКМП составляет 1% у взрослых и 2% у детей.

Гипертрофическая кардиомиопатия (ГКМП) – это поражение сердца, при котором стенки левого желудочка утолщаются. Также при этом развивается сердечная недостаточность, в большинстве случаев диастолическая.

Частота развития этого заболевания не большая, всего 0,2%, причем чаще всего это касается молодых людей. Однако заболевание достаточно сильно прогрессирует, при нем очень большая угроза смертности, которая составляет около четырех процентов. Доказано, что этот недуг имеет наследственную природу, иногда к нему даже применяют определение «семейное заболевание», однако такой характер оно носит не всегда, и бывают случаи, когда у родственников не обнаруживается такого поражения сердца. Данная кардиомиопатия проявляется в нескольких вариантах, которые мы рассмотрим ниже.
Классификация
Выделим несколько известных форм данного заболевания.
-
Обструктивная гипертрофическая кардиомиопатия. Эта форма проявляется в утолщении апикальной, средней и верхней части межжелудочковой перегородки или всей ее площади. Можно выделить три вида: субаортальная обструкция, облитерация левого желудочка и обструкция на уровне папиллярных мышц.
 Обструктивная форма заболевания
Обструктивная форма заболевания
Гипертрофия также подразделяется по степени утолщения миокарда:
- умеренная степень – от 15 до 20 мм;
- средняя степень – от 21 до 25 мм;
- выраженная степень – более 25 мм.
Классификация заболевания включает в себя и клинико-физиологический фактор, который включает в себя четыре стадии:
- в ВТЛЖ (выходной тракт левого желудочка) градиент давления составляет не больше 25 мм.рт.ст., отсутствуют жалобы;
- градиент давления в той же области не превышает 36 мм.рт.ст., признаки появляются при физической нагрузке;
- градиент давления не превышает 44 мм.рт.ст., симптомы – одышка, стенокардия;
- градиент давления, составляющий до 80 мм.рт.ст. и выше, явные нарушения гемодинамики, есть риск внезапной сердечной смерти.
Риск внезапной сердечной смерти повышается у определенных групп людей, у которых кардиомиопатия стоит наряду с некоторыми факторами.
- Люди, которые во время физических нагрузок страдают сильным повышением давления.
- Люди с плохой наследственностью, особенно если у кого-то из членов семьи случилась внезапная сердечная смерть.
- Люди с серьезными симптомами и плохой сердечной функцией;
- Люди молодого возраста, которые имели несколько случаев падения в обморок.
- Люди, обладающие высокой частотой сердцебиений и с аритмией.
к содержанию ↑
Симптомы болезни
Гипертрофическая кардиомиопатия может долгое время протекать бессимптомно, а клиническая манифестация чаще всего проявляется в возрасте от 25 до 40 лет.
Соответственно симптомов может быть много и некоторые из них можно спутать с признаками других болезней. Мы перечислим все возможные симптомы, которые могут проявляться в том или ином случае.
- ангинозные боли: загрудинные боли происходят по причине ухудшения диастолического расслабления, а также из-за того что в результате гипертрофии миокард нуждается в большем количестве кислорода;

- одышка: проявляется в результате того, что происходит увеличение диастолического давления наполнения в левом желудочке, а также увеличение давления в венах легких, а эти процессы приводят к нарушению газообмена.
- головокружение;
- обморочные состояния: они, как и головокружение при физических нагрузках происходят из-за ухудшения мозгового кровообращения или же из-за аритмий;
- преходящая артериальная гипотензия;
- нарушение ритма сердца: сердцебиение может стать проявлением желудочковой и наджелудочковой тахикардии, а также фибрилляции предсердий;
- сердечная астма;
- отек легких;
- цианоз, который обнаруживается при выраженной сердечной недостаточности;
- двойной верхушечный толчок, а также систолическое дрожание; это выявляется при пальпации;
- систолический шум, который имеет характер нарастания и убывания; он может иррадиировать в область подмышек; прослушивается лучше всего между левым краем грудины и верхушкой сердца;
- при осмотре вен шеи наблюдается выраженная волна А.
к содержанию ↑
Диагностика заболевания
Методов диагностики данного заболевания существует несколько, причем все из них очень известные.
- ЭхоКГ – это основной метод, позволяющий диагностировать такое заболевание, как гипертрофическая кардиомиопатия. Он помогает определить локализацию тех участков миокарда, которые гипертрофированы. Кроме того, можно понять степень выраженности заболевания и наличие обструкции выносящего тракта. Асимметричная гипертрофия выявляется в 60 процентах случаев, симметричная в 30 процентах, апикальная в десяти процентах.
- ЭКГ. Изменения на электрокардиографии будут выявлены в девяносто процентах случаев. Это включает в себя изменение зубца Т и сегмента ST, гипертрофию левого желудочка, трепетание и фибрилляцию предсердий, наличие патологических зубцов и так далее. Также возможно суточное мониторирование ЭКГ, которое в половине случаев выявляет наджелудочковые аритмии, а в 25 процентах желудочковую тахикардию.
- Рентгенологическое исследование. Однако контуры сердца могут оставаться нормальными. Выбухание ствола легочной артерии и расширение ветвей может отмечаться при большом повышении давления.
Лечение кардиомиопатии
Лечение направлено на достижение следующих целей:
- уменьшение выраженности симптомов;
- продление жизни пациента;
- предотвращение нарастания кардиомиопатии или уменьшение ее выраженности;
- профилактика и лечение осложнений, куда также включается предотвращение внезапной смерти.
Лечение гипертрофической кардиомиопатии включает в себя избежание больших физических нагрузок, так как при них увеличивается градиент давления между аортой и левым желудочком. Также это способствует обморочным состояниям и возникновению аритмий сердца. Поэтому необходимо осуществлять должный контроль над всеми нагрузками.

Лекарственная терапия включает в себя применение b-адреноблокаторов, а также блокаторов кальциевых каналов. Вопрос назначения этих препаратов при бессимптомном течении заболевания до конца не изучен. В любом случае при их назначении врач будет учитывать каждый случай индивидуально. Однако данные препараты часто назначают при наличии выраженных симптомов. B-адреноблокаторами могут быть: атенолол или пропранолол, а в качестве блокаторов кальциевых каналов может выступать верапамил. Их действие направлено на уменьшение частоты сокращений сердца, давления наполнения и увеличения пассивного наполнения левого желудочка. Эту же терапию врач может назначить при фибрилляции предсердий.
Применение антикоагулянтов показано больным, у которых существует риск развития тромбоэмболии. В том случае, если симптомы выражены очень сильно, врач может дополнительно назначить диуретики. Адреномиметики, нитраты и сердечные гликозиды не нужно принимать в случае обструктивной ГКМП. При этой форме должна быть проведена профилактика инфекционного эндокардита, так как в митральном клапане, на его передней стенке, могут появиться вегетации из-за постоянной травматизации. Чтобы предотвратить эндокардит, нужно обязательно оповестить стоматологов и врачей о том, что поставлен диагноз кардиомиопатии гипертрофической. Они могут назначить антибиотики перед процедурами, из-за которых может возникнуть кровотечение. Также важно следить за здоровьем десен и зубов.
 Операция по удалению утолщения в сердце
Операция по удалению утолщения в сердце
Хирургическое лечение обычно проводится в случае обструктивной формы кардиомиопатии. При этом градиент давления должен составлять более 50 мм.рт.ст. Проводится операция Морроу или септальная миотомия. Суть этой операции заключается в удалении части перегородки сердца, которая утолщена. Это помогает расширить путь, по которому из сердца выходит кровь. Если наблюдаются частые пароксизмы желудочковой тахикардии, может быть произведена имплантация кардиовертера-дефибриллятора. С помощью него сердечный ритм постоянно контролируется. Если ритм сердца достигает высокой отметки, прибор посылает сердечным мышцам электрический импульс, что заставляет сердце работать в положенном ритме.
Обычно гипертрофическая кардиомиопатия протекает стабильно, также возможно улучшение состояния пациента. Если диагноз поставлен во время беременности, не стоит сильно волноваться, так как обычно беременные женщины с таким диагнозом хорошо переносят свой особый период. Однако если заболевание протекает долгое время, чаще всего это приводит к сердечной недостаточности.
Если это заболевание проявляется у людей не так часто, это не значит, что профилактика совсем не важна. Правильный образ жизни приносит пользу всем, а в случае этого заболевания он может спасти жизнь. Однако правильный образ жизни должен проходить под наблюдением врача, который знает степень и выраженность заболевания, с помощью чего он может дать полезные советы по улучшению качества жизни, которая в большей степени находится в руках самого пациента.

Богачев-Прокофьев А. В., Железнев С. И., Фоменко М. С., Пивкин А. Н., Демин И. И., Демидов Д. П., Шарифуллин Р. м., Караськов А. М.
ФЕДЕРАЛЬНОЕ ГОСУДАРСТВЕННОЕ БЮДЖЕТНОЕ УЧРЕЖДЕНИЕ «НОВОСИБИРСКИЙ НАУЧНО-ИССЛЕДОВАТЕЛЬСКИЙ ИНСТИТУТ ПАТОЛОГИИ КРОВООБРАЩЕНИЯ ИМЕНИ АКАДЕМИКА Е.Н. МЕШАЛКИНА» МИНИСТЕРСТВА ЗДРАВООХРАНЕНИЯ РОССИЙСКОЙ ФЕДЕРАЦИИ;
Objectives: Золотым стандартом в хирургическом лечение гипертрофической кардиомиопатии (ГКМП) с обструкцией выходного отдела левого желудочка является миоэктомия выходного отдела левого желудочка по Morrow, но даже она не всегда приносит необходимый результат. [Караськов А.М., 2012] Применение расширенной миоэктомии (резекция межжелудочковой перегородки, мобилизация и плоскостная резекция папиллярных мышц митрального клапана, резекция хорд второго порядка) у пациентов с обструктивой гипертрофической кардиомиопатией дает возможность устранить обструкцию не только в базальном отделе но и на уровне средней трети межжелудочковой перегородки. Methods: В период с ноября 2011 по июнь 2013 г. в центре приобретенных пороков сердца и биотехнологий ННИИПК им. акад. Е.Н. Мешалкина выполнено 53 процедуры расширенной миоэктомии у пациентов с обструктивной ГКМП. Средний возраст составил 51,9 ± 14,2 лет. (разброс от 22 до 74 лет.). Фракция выброса ЛЖ перед операцией 72,8±7,9%, а пиковый градиент на уровне выходного отдела левого желудочка 89,9±27,2 мм рт. ст. с при толщине МЖП 25,8±4,1 мм. Передне-систолическое движение передней створки митрального клапана (SAM- синдром) наблюдалось у 100% пациентов, при этом умеренная и выраженная митральная регургитация встретилась у 73,5% (39 пациентов). Расчет объема резекции миокарда выполняли по данным ЧП ЭхоКГ. Для оценки результатов операций использовалась ЧП ЭхоКГ и прямая тензиометрия. Results: Все процедуры выполнялись в условиях искусственного кровообращения при гипотермии (34-32°С). Среднее время ИК составила 119±40 мин, окклюзии аорты 88±34 мин. В 34 случаях расширенная миоэктомия дополнена сочетанными вмешательствами: протезирование митрального клапана 27 (50,9%), аортокоронарное шунтирование 2 (3,7%), протезирование аортального клапана 2 (3,7%), лечение фибрилляций предсердий 3 (5,6%) случаях. Госпитальная летальность отсутствовала. Среди осложнений в одном (1,8%) случае выполнено закрытие дефекта межжелудочковой перегородки, 5 пациентам (9,4%) был имплантирован постоянный ЭКС в связи с полной АВ блокадой. Среднее значение при прямой тензиометрии на операционном столе составили 9,3±3,5 мм рт.ст. Уже в раннем послеоперационном периоде отмечено ремоделирование полости ЛЖ. Отмечалось достоверное увеличение КДО левого желудочка. На момент выписки ФВ ЛЖ – 67,7±9,1%, КДО ЛЖ 81,9±32,1 мл., градиент на уровне выходного отдела левого желудочка 16,8±7,4 мм рт.ст. Среднее время пребывания пациента в клинике составило 16,8±7,4 суток. Conclusions: Техника расширенной миоэктомии позволяет полноценно устранить обструкцию выходного отдела левого желудочка в базальном отделе и на уровне средней трети межжелудочковой перегородки с хорошими клиническими и гемодинамическими результатами.
 26-07-2019
26-07-2019 0 Просмотров
0 Просмотров 0 комментариев
0 комментариев 0 Рейтинг
0 Рейтинг