Человеческий глаз имеет очень сложное строение, главное место в котором занимает именно сетчатка, которая позволяет глазу воспринимать световые импульсы. В её функции входит обеспечение взаимодействия оптической системы и зрительных отделов, местом расположения которых является головной мозг. Это достигается посредством получения, обработки и передачи зрительной информации. При развитии дистрофии сетчатки глаза (такое заболевание в большинстве случаев диагностируется у людей преклонного возраста) наблюдается нарушение работы сосудистой системы глаз. При прогрессировании болезни у пациентов происходит поражение сетчатки на микроклеточном уровне, из-за чего страдают фоторецепторы, функции которых заключаются в организации процессов восприятия глубокой цветовой гаммы, а также в обеспечении дальнего зрения.
Что такое дистрофия сетчатки глаза?
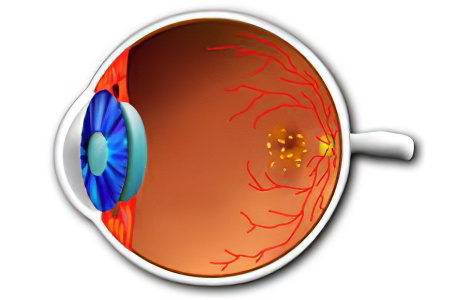
Дистрофия сетчатки глаза – это заболевание, сопровождающееся отмиранием тканей глазного яблока. Пациенты, у которых диагностирована запущенная стадия этой болезни, начинают стремительно терять зрение, при этом у них наблюдается прогрессирующая дегенерация тканей сетчатки.
Современная медицина разделяет дистрофию сетчатки глаза на приобретённую и врождённую (переданную по наследству).
Существует также классификация этого заболевания по локализации патогенеза:
Периферическая дистрофия. Развивается на фоне перенесённой травмы органов зрения. Послужить толчком для появления периферической дистрофии может врождённая или приобретённая близорукость, а также миопии;
Центральная дистрофия. Наблюдается в макулярной области глаза, может возникать на фоне возрастных изменений человеческого организма. Центральная дистрофия сетчатки глаза подразделяется на влажную и сухую.
К группе риска развития дистрофии сетчатки глаза относятся люди преклонного возраста, имеющие плохую наследственность, проживающие в экологически неблагополучных регионах и ведущие нездоровый образ жизни.
Согласно статистическим данным, опубликованным в специализированных средствах массовой информации, дистрофия сетчатки глаза встречается:
У людей с близорукостью – в 30-40% случаев;
У людей с дальнозоркостью – в 6-8% случаев;
У людей с нормальным зрением – лишь в 2-3% случаев.
Симптомы дистрофии сетчатки глаза
Дистрофия сетчатки глаза обычно сопровождается характерной симптоматикой:
Мелькание чёрных мушек перед глазами;
Искажение зрительно воспринимаемых образов;
Отсутствие центрального зрения;
Нечёткое восприятие боковых предметов;
Появление ярких вспышек перед глазами;
Нарушение остроты зрения;
Появление пелены перед глазами;
Невозможность отличить статичный предмет от движущегося;
Возникновение необходимости в ярком освещении во время чтения и письма.
Если пациент несвоевременно обратится в медицинское учреждение за квалифицированной помощью, у него может произойти прогрессирование заболевания, что в конечном итоге приведет к отслойке сетчатки и полной потере зрения.
Причины дистрофии сетчатки глаза
К причинам развития дистрофии сетчатки глаза специалисты относят следующие факторы:
Нарушение работы глазной сосудистой системы. Эта патология приводит к тому, что у пациентов в сетчатке начинается процесс рубцевания;
Нарушение работы иммунной системы также может привести к началу рубцевания слоёв сетчатки;
Несбалансированный рацион питания. Многие врачи считают, что дистрофия сетчатки глаза может развиваться на фоне употребления некачественных продуктов с нарушением режима питания;
Табакокурение негативно влияет на все внутренние органы и системы человеческого организма, но особенно сильно от никотина страдают органы зрения, в частности, сетчатка;
Систематическое употребление алкогольных напитков тоже может спровоцировать дистрофию сетчатки глаз;
Перенесённые вирусные инфекции, в процессе лечения которых не была получена квалифицированная медицинская помощь;
Хронические заболевания, такие, как сахарный диабет, болезни сердца, эндокринной системы, гипертония;
Перенесенное хирургическое вмешательство на глазах;
Нарушение обменных процессов в организме человека, которые приводят к ожирению.
Последствия дистрофии сетчатки глаза
Если пациент, имеющий дистрофию сетчатки глаза, не получит квалифицированной медицинской помощи, а будет заниматься самолечением, он может столкнуться с серьёзными последствиями. Самым худшим вариантом для него станет полная потеря зрения, которое уже невозможно будет восстановить даже хирургическим способом.
Лечение дистрофии сетчатки глаза
Прежде чем назначить лечение пациенту, у которого подозревается дистрофия сетчатки глаза, офтальмолог проводит комплексную диагностику, которая предусматривает следующие мероприятия:
Ультразвуковое исследование глазного яблока;
Инструментальное исследование глазного дна;
Флуоресцентную ангиографию глазных сосудов;
Электрофизиологическое исследование (главной целью этой процедуры является определение рабочего состояния нервных клеток сетчатки, а также зрительного нерва).
При терапии дистрофии сетчатки глаза узкопрофильные специалисты задействуют различные методики. В настоящее время наиболее действенным методом борьбы с дистрофией сетчатки глаза является лазерная хирургия. Это обусловлено тем, что такой тип оперативного вмешательства считается наименее травматичным и полностью бескровным, так как у хирурга отпадает необходимость осуществлять вскрытие глазного яблока. В процессе проведения хирургического лечения лучом лазера благодаря бесконтактному воздействию на область поражения сетчатки полностью исключается возможность инфицирования пациента.
Медикаментозный метод лечения дистрофии сетчатки глаза предусматривает приём пациентами специальных лекарственных средств.
В большинстве случаев больным назначаются следующие медицинские препараты:

Ангиопротекторы и вазодилататоры. Эта группа препаратов имеет действие, направленное на укрепление и расширение кровеносных сосудов. Сюда относятся: Компламин, Но-шпа, Аскорутин, Папаверин и т. д. Лечащий врач индивидуально подбирает дозировку и форму лекарства для каждого пациента, учитывая степень заболевания и общее самочувствие;
Антиагреганты . Действие этих лекарственных препаратов заключается в предотвращении образования тромбов в сосудах. Чаще всего пациентам назначают Клопидогрель, Тиклодипин или Ацетилсалициловую кислоту;
Витаминные комплексы , а также отдельно витамины группы В;
Луцентис – препарат, предотвращающий патологическое разрастание кровеносных сосудов;
Медикаменты, способные эффективно снижать уровень холестерина в крови;
Лекарственные средства, которые вводятся в структуру глаза, так как они способны улучшать микроциркуляцию (например, Пентоксифиллин);
Препараты, которые получены из биологического материала, взятого у крупного рогатого скота. Эта группа лекарственных средств имеет название «полипептиды» (к ней относится, например, Ретиноламин);
Глазные капли , такие, как Офтан-Катахром, Тауфон, Эмоксипин и т. д. Эта группа медикаментов способствует улучшению обменных процессов, а также быстрой регенерации тканей глазного яблока.
При назначении медикаментозной терапии лечащий врач самостоятельно разрабатывает схему приёма препаратов. Обычно пациентам с таким сложным диагнозом приходится повторять курс лечения несколько раз в году. Параллельно с медикаментозной терапией дистрофии сетчатки глаза специалисты задействуют различные физиотерапевтические методы.
Выраженный лечебный эффект достигается при следующих процедурах:
Фотостимуляция или электростимуляция сетчатки глаза;
Электрофорез (при проведении этой процедуры используется Но-шпа, гепарин либо никотиновая кислота);
Использование низкоэнергетического лазерного излучения для стимуляции сетчатки;
Лазерное облучение крови (внутривенное);
Магнитотерапия и т. д.
В запущенных случаях специалисты проводят хирургическое лечение дистрофии сетчатки глаза.
Пациентам индивидуально подбирается тип оперативного вмешательства:
Лазерная коагуляция сетчатки глаз. После такого хирургического вмешательства пациентам необходимо принимать специальные препараты, относящиеся к группе ингибиторов ангиогенеза. Благодаря медикаментозной поддержке у больных не будут разрастаться аномальные сосуды, а также будет остановлен процесс прогрессирования макулодистрофии сетчатки глаза (влажной);
Реваскуляризирующие и вазореконструктивные оперативные вмешательства;
После прохождения курса терапии больные, у которых была диагностирована дистрофия сетчатки глаза, обязаны с регулярной периодичностью проводить мероприятия профилактического характера. Такой категории пациентов категорически запрещается перенапрягать органы зрения (в процессе чтения необходимо делать перерывы для отдыха). Нахождение на улице под воздействием ультрафиолетовых лучей должно быть только в солнцезащитных очках. Таким людям рекомендуется пересмотреть свой рацион питания и обогатить его полезными для зрения продуктами. Ежедневно нужно принимать витамины и минералы, которые необходимы для полноценного функционирования органов зрения. Полностью следует отказаться от вредных привычек, таких, как табакокурение и злоупотребление алкоголем.
Народные средства

Народная медицина в комплексе с традиционными методами лечения довольно успешно борется с различными заболеваниями органов зрения, в том числе и с начальной стадией дистрофии сетчатки глаза. Пациентам рекомендуется пройти курс гирудотерапии, при которой пиявки впрыскивают в кровь больного свою слюну, богатую полезными ферментами.
Укус пиявки оказывает уникальное благотворное воздействие на человеческий организм:
Нормализует работу иммунной системы;
Выступает в качестве обезболивающего;
Способствует очищению организма от токсинов;
Понижает уровень вредного холестерина и сахара в крови и т. д.
В народной медицине существует большое количество рецептов, которые можно использовать при лечении дистрофии сетчатки глаза:
Взять свежее козье молоко и смешать его с кипячёной водой (1:1). После этого полученной смесью закапать больной глаз и прикрыть его тёмной тканью на полчаса. Курс лечения составляет 1 неделю, считается, что за это время будет остановлен процесс отслоения сетчатки;
Взять в определённых пропорциях и смешать следующие компоненты: хвою (5 частей), ягоды шиповника (2 части), луковую шелуху (2 части). Залить всё кипятком и варить на медленном огне в течение 10 минут. Охлаждённый и процеженный отвар следует пить по 0,5 литра в день, разделив на несколько приемов. Курс лечения составляет 1 месяц;
Насыпать 1 столовую ложку тмина в эмалированную ёмкость и залить 200 мл кипящей воды. Поставить посуду на огонь и кипятить жидкость в течение 5 минут. В полученный отвар необходимо добавить цветки василька (1 ст. ложку), перемешать и накрыть крышкой. После остывания и процеживания отвар используют в качестве глазных капель (закапывать надо 2 раза в день по 2 капли в каждый глаз);
Насыпать 1 ст. ложку чистотела в любую ёмкость и залить кипятком. Поставить посуду на медленный огонь и кипятить на протяжении нескольких минут. После того, как отвар остыл и настоялся, он готов к применению. Рекомендуется закапывать глаза 3 раза в день по 3 капли. Лечебный курс занимает 1 месяц;
Настойки из листьев берёзы, хвоща, брусники, горчицы и других полезных для зрения трав можно принимать внутрь несколько раз в день.
Автор статьи: Дегтярова Марина Витальевна, врач-офтальмолог, специально для сайта ayzdorov.ru

Продукты, которые никогда не едят диетологи

Тяжело уснуть? Узнайте о 3 рекомендациях экспертов-сомнологов при бессонице
Помутнение стекловидного тела можно выявить при прямой офтальмоскопии. При этом в красном свечении зрачка (оно возникает из-за отражения света от глазного дна) видны затемнения. Если свечения нет или оно тусклое, возможны отслойка сетчатки, обширное помутнение стекловидного тела или внутриглазная опухоль.
Патологию сетчатки и сосудистой оболочки можно различать по цвету патологического очага (рамка 176.1). Красный очаг на сетчатке обычно бывает кровоизлиянием. Помогают в диагностике и другие признаки, например локализация очага. Так, при кровоизлиянии только в одном квадранте сетчатки вероятен тромбоз ветви центральной вены сетчатки, а кровоизлияния в желтом пятне и вокруг него чаще бывают при системном поражении сосудов, например при гипертонической или диабетической ретинопатии. Важна и глубина кровоизлияния: так, кровоизлияние в сетчатку характерно для диабетической ретинопатии, а под нее – для субретинальных неоваскулярных мембран. Помимо кровоизлияний красный цвет имеют сосудистые опухоли (например, гемангиомы) и аномальные сосуды (например, телеангиэктазии).
Типичный очаг желтого цвета – это друзы сетчатки. Они располагаются в субретинальном пространстве преимущественно в области желтого пятна. У пожилых с друзами сетчатки велика вероятность возрастной дегенерации желтого пятна (см. ниже). Другие частые желтые очаги – это твердые экссудаты. Существуют разные причины их появления, но механизм одинаков: повышенная проницаемость капилляров приводит к отложению липидов плазмы в наружном сетчатом слое сетчатки. Волокна этого слоя и сопровождающие их сосуды расходятся радиально вокруг центральной ямки, поэтому отложения липидов в области желтого пятна часто образуют фигуру звезды. Атрофические хориоретинальные рубцы тоже желтые. Наконец, желтые очаги в сетчатке или под ней, как в желтом пятне, так и на периферии или повсюду, встречаются при наследственных дегенеративных заболеваниях глаз.
Белый цвет имеют ватообразные экссудаты – ишемизированные области сетчатки с отеком аксонов из-за нарушенного ретроградного тока аксоплазмы. Ватообразные экссудаты появляются при разных заболеваниях, но чаще при тех, которые сопровождаются ишемией сетчатки. Другой очаг белого цвета – это перистые пятна вокруг диска зрительного нерва, появляющиеся при миелинизации волокон зрительного нерва. Эти пятна можно спутать с ватообразными экссудатами, но они белее и сохраняются постоянно, тогда как ватообразные экссудаты со временем могут исчезать. Участки белого цвета на глазном дне имеются и при врожденных дефектах собственно сосудистой оболочки и сетчатки – колобомах.
Белый цвет имеют и дисковидные рубцы при фиброзе сетчатки. Глиоз сетчатки тоже имеет белую окраску и неотличим от фиброза без гистологического исследования. Белый цвет имеют некоторые опухоли, например астроцитома и рети-нобластома. И, наконец, воспалительная инфильтрация при инфекционном ретините или хориоретините тоже придает сетчатке белесоватый оттенок.
Серовато-белые участки появляются при отеке или отслойке сетчатки. Как правило, при этом структуры собственно сосудистой оболочки становятся неразличимыми. Отек сетчатки может быть следствием окклюзии артерий сетчатки, иногда он бывает первым проявлением повышенной проницаемости сосудов (например, при диабетической ретинопатии или телеангиэктазии), затем сменяясь появлением твердых экссудатов. Серовато-белая окраска сетчатки отмечается при ее отслойке – тракционной, регматогенной и экссудативной.
Черные и коричневые очаги говорят о том, что в оболочках заднего отдела глаза нарушено распределение пигмента. В норме он содержится только в пигментном эпителии сетчатки и строме собственно сосудистой оболочки. Перемещение пигмента в нервный слой сетчатки бывает при наследственных заболеваниях глаз, например при пигментной дегенерации сетчатки. Другие причины перемещения пигмента – травмы сетчатки и воспалительные заболевания глаз.
Гиперплазия пигментного эпителия встречается при рубцевании сетчатки и собственно сосудистой оболочки. При этом обнаруживают неправильные гиперпигментированные очаги, обычно соседствующие с участками гипопигментации. Четко очерченные черные пятна характерны для врожденной гипертрофии пигментного эпителия сетчатки. Если пигмент залегает в собственно сосудистой оболочке, то очаг может приобретать зеленоватый оттенок. Самый частый очаг – пигментный невус собственно сосудистой оболочки. Подобным образом проявляется меланома собственно сосудистой оболочки, но она несколько приподнята над глазным дном.
Число проявлений, которыми сетчатка и собственно сосудистая оболочка реагируют на различные патологические воздействия, невелико. Однако их локализация и изменения, а также сопутствующие симптомы могут значительно различаться.
Цвет очагов на глазном дне при различных заболеваниях
- Кровоизлияние
- Гемангиома
- Телеангиэктазия
- Друзы сетчатки
- Твердые экссудаты
- Хориоретинальные рубцы
- Наследственные дегенеративные заболевания глаз
- Ватообразные экссудаты
- Миелиновые волокна зрительного нерва
- Колобома
- Фиброз сетчатки
- Глиоз сетчатки
- Астроцитома
- Ретинобластома
- Ретинит
- Хориоретинит
1. Отек сетчатки:
- Окклюзия артерий сетчатки
- Повышенная проницаемость сосудов
2. Отслойка нервного слоя сетчатки от пигментного эпителия.
3. Отслойка сетчатки:
- Тракционная
- Регматогенная
- Экссудативная
Коричневый и черный:
1. Перемещение пигментного эпителия сетчатки:
- При наследственных заболеваниях (пигментная дегенерация сетчатки)
- При травмах сетчатки
- При воспалительном процессе в глазу
2. Рубцовые изменения сетчатки и собственно сосудистой оболочки.
3. Врожденная гипертрофия пигментного эпителия сетчатки.
4. Невус сосудистой оболочки.
5. Меланома собственно сосудистой оболочки.
"Какие заболевания стекловидного тела, сетчатки, сосудистой оболочки можно обнаружить при офтальмоскопии" – статья из раздела Помощь при заболеваниях глаз
Диагностика, лечение и реабилитация в лучших клиниках Германии , для пациентов из России и стран СНГ по самым современным медицинским технологиям, без посредников.
–> Глазная клиника профессора Трубилина квалифицированное лечение заболеваний глаз, современная коррекция зрения.
Пигментная дистрофия сетчатки (пигментный ретинит, тапеторетинальная дегенерация). Заболевание неизвестной этиологии с определенной семейно-наследственной тенденцией.
Больные жалуются на ослабление и потерю зрения, особенно с наступлением сумерек (гемералопия). На глазном дне по ходу ретинальных сосудов, начиная с периферии, образуются своеобразные пигментные отложения темно-коричневого цвета, напоминающие костные тельца различной величины и формы. Нередко они скапливаются в кучки в виде россыпи мелкого угля. По мере прогрессирования процесса клетки пигментного эпителия обесцвечиваются так, что глазное дно просвечивает и приобретает вид мозаики, создаваемой хориоидальными сосудами. Увеличиваются количество и размеры пигментных отложений, зона распространения их медленно расширяется, пока вся сетчатка не будет густо усеяна пигментными массами (рисунок 13.5).
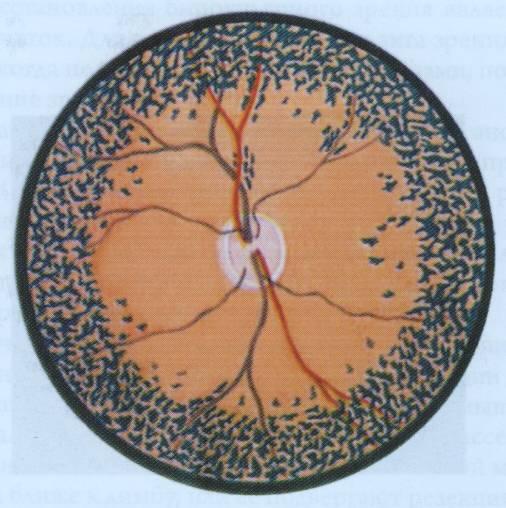
Рис. 13.5 – Пигментная дистрофия сетчатки
Дистрофические изменения, начавшись на крайней периферии в виде единичных «костных телец», распространяются и постепенно захватывают центральные отделы. При этом отмечается также резкое сужение калибра ретинальных сосудов, они становятся нитевидными. Снижается центральное зрение, поле зрения постепенно концентрически суживается. Изменения в поле зрения характеризуются кольцевидными скотомами соответственно расположению участков дистрофии.
Начинает выпадать поле зрения в нижнетемпоральном квадранте, затем скотома приобретает частичную или полную кольцевидную форму. Дольше всего сохраняются функции центральной и парацентральной зон сетчатки. Диск зрительного нерва становится бледным с восковидным оттенком, а позднее развивается типичная картина атрофии зрительного нерва.
При классической пигментной дистрофии отмечается медленное хроническое течение. Периоды прогрессирования процесса чередуются с ремиссиями. В период ремиссии улучшается острота зрения, расширяется поле зрения. Пигментные отложения по ходу сосудов становятся офтальмоскопически видны в возрасте между 3-8 годами. Типичные проявления пигментной дистрофии начинаются в школьные годы и к 20 годам становятся уже отчетливо видными. Слепота обычно наступает между 40-50 годами, редко – в возрасте старше 60 лет.
В диагностике ранних стадий пигментной дистрофии большое значение придают электроретинографическому исследованию.
Пигментная дистрофия нередко протекает атипично. Она может поражать лиц преклонного возраста. Количество пигмента может варьировать от интенсивных скоплений до единичных глыбок вплоть до полного их отсутствия (пигментная дистрофия без пигмента). Могут наблюдаться отклонения и в форме пигментных отложений – от «костных телец» до причудливой мозаики. Топография пигментных клеток может носить диффузный характер, иметь вид конгломератов в центральных участках сетчатки или ее секторах. Нередко пигментная дистрофия развивается на одном глазу.
Данные об этиологии пигментной дистрофии противоречивы. Придают значение генетическим факторам, эндокринным расстройствам, авитаминозу, гипофункции мозгового придатка, полигландулярным расстройствам или токсическим влияниям. Высказывается гипотеза, что пигментная дистрофия является результатом расстройства системы обновления фоторецепторов сетчатки под влиянием избыточного света, который высвечивает родопсин. Прогноз неблагоприятный. Систематическое лечение способно лишь замедлить патологический процесс.
Лечение. Рекомендовано ношение очков со светофильтрами во избежание повреждающего действия света. Из множества предложенных методов наиболее патогенетически оправданы те из них, которые направлены на расширение сосудов, улучшение трофики сетчатки, хориоидеи и зрительно нерва (пентоксифиллин, винпоцетин). Целесообразно назначение антиоксидантов (эмоксипин, гистохром). Полезны витамины: С, В2, Е, РР; антоцианозиды, микроэлементы: цинк, селен. Из хирургических процедур применяют реваскуляризацию в виде частичной пересадки полосок глазодвигательных мышц в перихориоидальную область в целях улучшения кровообращения в сосудистой оболочке. Метод у ряда больных дает положительный эффект. Предпринимаются попытки трансплантации клеток пигментного эпителия и нейрональных клеток сетчатки зародыша.
Юношеские дистрофии сетчатки
Генетически обусловленные дистрофические изменения сетчатки и сосудистой оболочки, возникающие в детском и юношеском возрасте, нередко носят семейно-наследственный характер и передаются по рецессивному или доминантному типу. Как правило, поражаются оба глаза. Заболевание характеризуется медленным снижением остроты зрения, появлением центральной скотомы, нарушением цветоощущения. Различают следующие основные формы юношеских макулодистрофий.
Желточная дистрофия Беста офтальмоскопически характеризуется наличием кистообразного очага желтого цвета, правильной округлой формы, с четкими границами, размером от 0,5 до 2-3-х диаметров диска зрительного нерва.
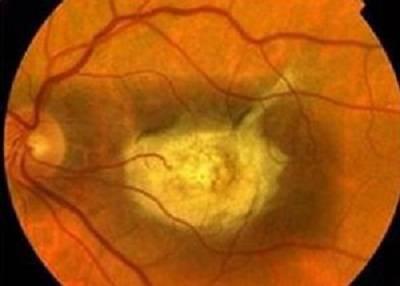
Желточная дистрофия Беста
Этот очаг располагается в макулярной области и по внешнему виду весьма напоминает желток сырого яйца. Течение заболевания делится на три стадии: желточной кисты; экссудативно-геморрагическую, которая характеризуется разрывом кисты и появлением кровоизлияний в сетчатку и сосудистую оболочку, наличием отека сетчатки; рубцово-атрофическую. На месте кисты формируется атрофический очаг.
Дистрофия Штаргардта имеет медленно прогрессирующее течение. В начальной стадии заболевания в макулярной области определяется крапчатый отек овальной или округлой формы, имеющий буроватую окраску. Отмечается рефлектирование сетчатки за пределами зоны дистрофического поражения.
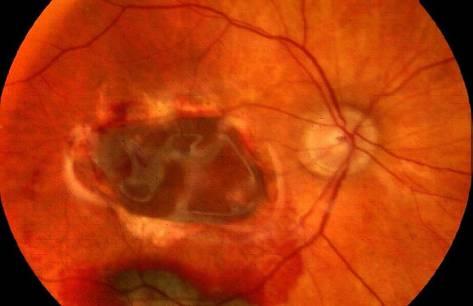
Во второй стадии развития поражение выходит за пределы макулярной зоны, нарастает деструкция пигментного эпителия, уплотняется базальная пластинка, что характеризуется появлением «золотистых» рефлексов. В третьей стадии значительно усиливается депигментация очага, появляются изменения в сосудистой оболочке, что приводит к формированию атрофического фокуса.
Желточно-пятнистая дистрофия Франческетти характеризуется наличием очень своеобразных желтоватых очажков, локализирующихся в наружных слоях сетчатки. Величина их варьирует от точечных до полутора диаметров вены, форма разнообразная. Иногда желточно-пятнистые очажки сливаются или наслаиваются друг на друга. Располагаются они в макулярной области, но могут быть рассыпаны и по всему заднему полюсу глаза. Заболевание может протекать стационарно, но чаще прогрессирует. Следует различать три стадии желточно-ггятнистой дистрофии: начальную, неосложненную, характеризующуюся наличием только желто-пятнистых очажков; развитую, или осложненную: в макулярной зоне, помимо желто-пятнистых очажков, появляются диспигментация, уплотнение базальнои пластинки, т. е. изменения, аналогичные таковым при дистрофии Штаргардта; далеко зашедшую, в которой, как правило, отмечается диффузное распространение процесса по всему глазному дну.
Возрастные дистрофии сетчатки
В пожилом возрасте нейронные элементы сетчатки претерпевают мало изменений, хотя атрофия небольшой степени, видимо, поражает все невральные структуры. Наиболее выраженным признаком является атеросклероз ретинальных сосудов. В старческом возрасте атрофические изменения более всего выражены во внутренних слоях сетчатки, но если к этим изменениям присоединяются также склеротические изменения в хориокапиллярах, дистрофические процессы распространяются на внешние слои. Сетчатка с возрастом становится офтальмоскопически менее прозрачной, а фон ее более темным. Исчезают юношеский блеск, макулярный и фове-альный рефлексы. Возрастные изменения сетчатки наблюдаются особенно в двух зонах, где циркуляция наиболее уязвима, – на периферии сетчатки и в желтом пятне, поэтому дистрофии сетчатки принято делить на центральные и периферические.
В течение возрастной макулярной дистрофии различают три фазы: сухую (рисунок 13.6); экссудативно-геморрагическую; рубцово-атрофическую, или псевдотуморозную (дистрофия Кунта – Юниуса).
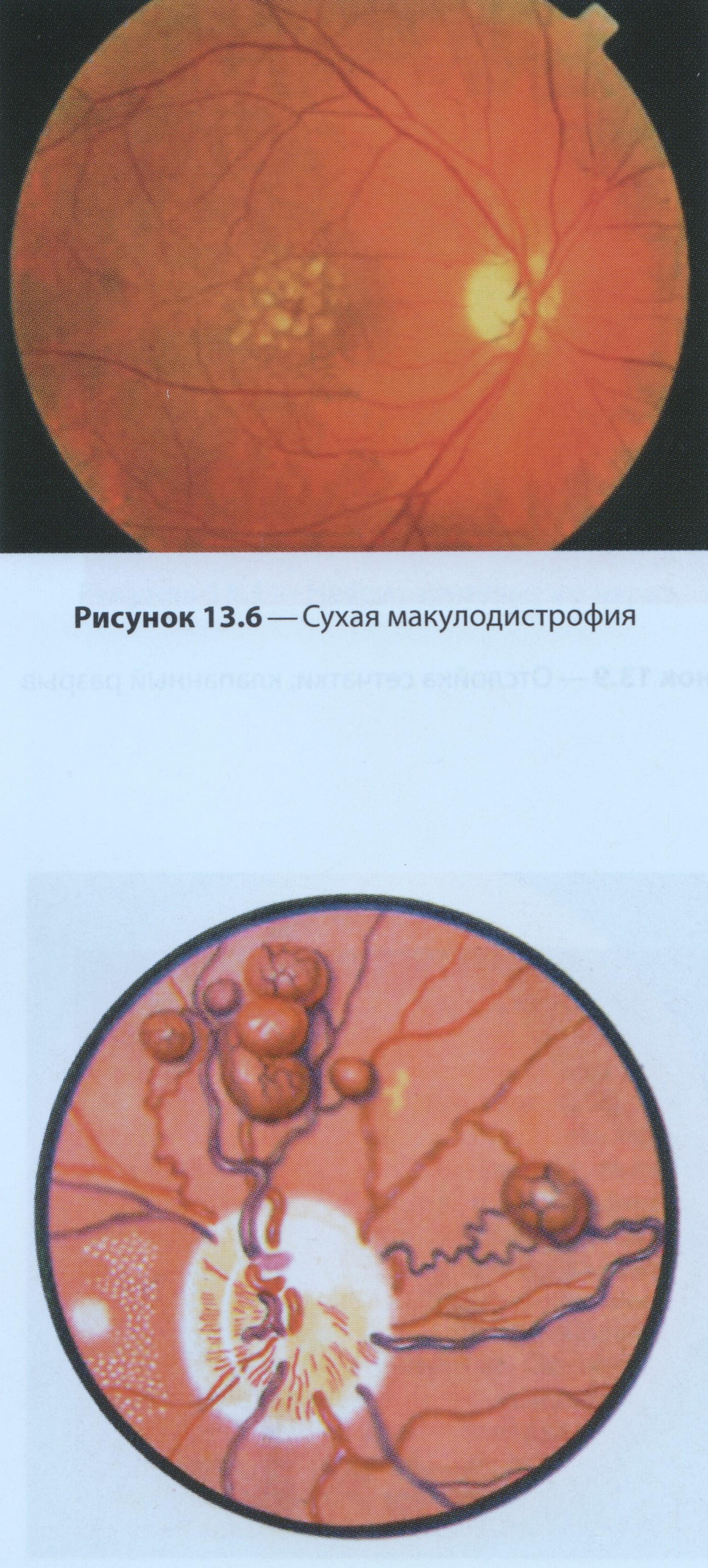
Рис. 13.6 – Сухая макулодистрофия
Процесс преимущественно двусторонний.
В начальной стадии появляется мелкоочаговая диспигментация, на ее фоне возникают желтовато-розовые очажки, вокруг которых видна неравномерная ячеистая пигментация. Крупные глыбки наблюдаются редко. Иногда просвечивают склерозированные хориоидальные сосуды. В этой стадии возможно формирование кисты.
Для экссудативно-геморрагической фазы характерен отек сетчатки. Сетчатка утолщается более чем в 2 раза, приобретает сероватый оттенок. Отложения экссудата смазывают ход мелких парамакулярных сосудов, появляются штриховидные и точечные геморрагии. Очаги становятся крупнее. Позднее начинают преобладать процессы пролиферации, формируется серого цвета, дисковидной формы образование, резко проминирующее в стекловидное тело, окаймленное геморрагиями. На поверхности диска видны пигментные отложения. Дисковидная дистрофия очень напоминает новообразование. Возрастные дистрофии относятся к абиотрофическим проявлениям.
Крайняя периферия сетчатки по мере старения теряет прозрачность. Накопление липофусцина в ганглиозных клетках приводит к появлению локализованных округлых утолщений по ходу нервных волокон. Одновременно в самих периферических отделах сетчатки (у зубчатой линии), преимущественно в темпоральном секторе, появляются клеточные, а затем и межклеточные вакуоли, располагающиеся во внутреннем ядерном и наружном плексиформном слоях. Вакуоли, сливаясь, формируют кисты различной величины, содержащие мукоидный материал. Возникает кистовидное перерождение. Первые проявления кистовидной дистрофии можно наблюдать даже у лиц до 30 лет, но наиболее отчетливой она становится в старческом возрасте. При патологических состояниях кистозное перерождение проявляется ярче и, в конце концов, может наблюдаться даже в центральных зонах.
Разрушение межкистных стенок и расщепление сетчатки на две пластинки по наружному плексиформному слою называется ретиношизисом.
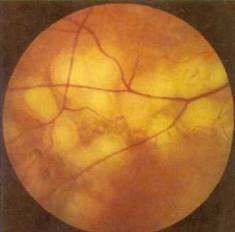
Изменения в сетчатке носят характер серовато-белого пузыревидного возвышения, артерии и вены беловатые, облитерированные. Процесс начинается на периферии в нижнем квадранте височной стороны, часто симметричен в обоих глазах и распространяется по направлению к заднему полюсу. Кистоподобное образование имеет четкие границы, гладкую поверхность, сохраняет прозрачность, вследствие чего офтальмоскопически трудно различимо. Его легче всего распознать по наличию ретинальных сосудов, которые кажутся свободно плавающими в стекловидном теле. Изредка ретинальные сосуды могут разрываться, и тогда кровь заполняет интраретинальную полость. Такие полости, содержащие остатки крови и гемосидерин на стенке, клинически напоминают опухоль. При ретиношизисе можно обнаружить маленькие и множественные отверстия в обоих слоях, при наличии которых может развиться ретинальная отслойка.
В ранней стадии ретиношизиса клинические симптомы полностью отсутствуют, только в запущенной стадии может наблюдаться снижение зрения. Заболевание может быть обнаружено только при периметрии. Визуальные дефекты становятся очевидными, если ретиношизис распространяется за экватор.
Дифференциальная диагностика ретиношизиса довольно трудна. Чаще приходится дифференцировать его с отслойкой сетчатки, которая при отслойке становится более мутной, образует подвижные складки. Границы отслойки менее четки, чем при ретиношизисе. Прогноз при периферическом ретиношизисе довольно благоприятный до тех пор, пока он остается стабильным и прогрессирует медленно. При прогрессировании заболевания возникает опасность поражения центральной зоны (макулярная дистрофия).
Из других видов периферической дистрофии следует назвать очаговую и диффузную хориоретинальную дистрофию, решетчатую дистрофию, ретинальную экскавацию.
Для очаговой и диффузной хориоретинальной дистрофии, как свидетельствует само название, характерно вовлечение в процесс не только сетчатки, но и сосудистой оболочки.
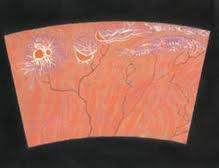
Диффузная хориоретинальная дистрофия
Очаговая дистрофия имеет вид довольно крупных очагов бело-серого цвета с четкой границей и причудливым отложением пигмента. Диффузная хориоретинальная дистрофия по форме напоминает след дождевого червя.
Морфологически подтверждается поражение наружных слоев сетчатки. Склероз поражает, прежде всего, капилляры. В пигментном эпителии старческие изменения более отчетливы, при этом они соответствуют своим гомологам в цилиарном теле и радужке.
Для решетчатой дистрофии и ретинальной экскавации типично нарушение в мозговом слое сетчатки. Не исключено, что патологические изменения стекловидного тела играют не последнюю роль в патогенезе этих видов периферической дистрофии сетчатки.
Для решетчатой дистрофии характерны очаговые истончения сетчатки с наличием штриховидных белых линий, формирующих причудливую решетку.
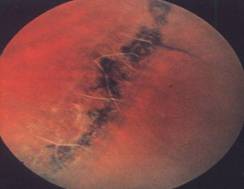
Решетчатая дистрофия сетчатки
В этой области нередки разрывы сетчатки.
Ретинальная экскавация – это локальное истончение сетчатки. Соответственно очагу сетчатка кажется ярко-красной, очаг дистрофии напоминает разрыв, но никогда не бывает виден клапан, сохраняется непрерывный ход сосудов. Это скорее предразрыв, который в дальнейшем может привести к разрыву сетчатки и ее отслойке. Если для очаговой и диффузной хориоретинальной дистрофии характерно отложение пигмента, то решетчатой дистрофии и ретинальной экскавации пигментные скопления несвойственны.
Как правило, периферические дистрофии наблюдаются на обоих глазах, но степень их проявления бывает различной. Развиваются они годами без значительного ухудшения зрительных функций. Офтальмоскопически их трудно видеть, если не использовать трехзеркальную линзу Гольдмана.
У пожилых людей возможен гиалиноз базальной пластинки. Она становится желтоватой, менее эластичной, легко отслаивается, в ней появляются своеобразные выросты, которые имеют вид беловатых блестящих очажков различной величины (друзы сетчатки). Острота зрения при друзах обычно не страдает.
Лечение возрастной дегенерации малоэффективно. Обычно применяют антиоксиданты (эмоксипин, гистохром), витамины A, B1, B2, В6, каротиноиды, микроэлементы (селен, цинк), антикоагулянты, кортикостероиды, ангиопротекторы, липотропные средства, пептидные биорегуляторы (ретиналамин). Положительных результатов добиваются лазеркоагуляцией, которая особенно показана при экссудативной и экссудативно-геморрагической формах макулодистрофии. Этот вид лечения позволяет добиться значительного улучшения зрительных функций и длительной стабилизации их на достигнутом уровне. Перспективным является также использование методов лазеркоагуляции и лазерной стимуляции при лечении так называемых сухих форм макулодистрофии. Обнадеживающие результаты позволяет получить фотодинамическая терапия. Менее эффективны лазерные вмешательства, как, впрочем, и другие методы лечения при псевдотуморозных формах центральной дистрофии, когда в макулярной области на месте фиброваскулярной мембраны уже сформировался плотный рубец. Для улучшения кровообращения заднего полюса глаза проводят реваскуляризирующие, вазореконструктивные операции, трансплантацию биоматериалов. Большие надежды возлагаются на разрабатываемое в настоящее время хирургическое лечение, заключающееся в трансплантации пигментного эпителия и фоторецепторного слоя сетчатки.
 26-07-2019
26-07-2019 0 Просмотров
0 Просмотров 0 комментариев
0 комментариев 0 Рейтинг
0 Рейтинг