10 Внутренние болезни 5 курс
5 курс. Внутренние болезни.
Лекция: непроникающий инфаркт миокарда и острая коронарная недостаточность.
Классификация ишемической болезни сердца:
2. острый инфаркт миокарда
3. постинфарктный кардиосклероз
4. другие острые и подострые формы ИБС, в том числе острая коронарная недостаточность, острая ишемическая дистрофия, внезапная смерть.
5. другие клинические проявления:
– острая сердечная недостаточность обусловленная ИБС
– нарушения ритма обусловленные ИБС
6. бессимптомная форма ИБС: не имеет клинических проявлений, диагностируется только инструментальными методами исследования. Эту форму стали классифицировать, когда начали превентивно исследовать большие группы населения на факт наличия ИБС. Именно эта форма часто дебютирует острейшими состояниями.
Непроникающий инфаркт миокарда. В принципе инфаркт миокарда – это морфологически некроз участка миокарда вследствие прекращения его кровоснабжения. Инфаркт может быть трансмуральным (или проникающим) и непроникающим.
Важнейшими ЭКГ критериями проникающего инфаркта миокарда является появление патологического зубца Q . При непроникающем инфаркте миокарда такого зубца на ЭКГ не отмечается. Дело в том что патологический зубец Q именно в отведении, регистрирующем инфаркт миокарда, обусловлен тем что инфаркт – это мертвая нейтральная зона и вследствие этого при ЭКГ снимается потенциал внутренней поверхности миокарда, которая заряжена противоположно наружной поверхности и поэтому в отведениях начинает регистрироваться не положительный зубец R, а отрицательный зубец Q.
В литературе существует понятие о крупноочаговом и мелкоочаговом инфаркте миокарда. Надо сказать что крупноочаговый инфаркт миокарда и трансмуральный это не одно и тоже. Все дело в том что мы не можем судить по ЭКГ – критериям, по большинству ферментных показателей о размерах инфаркта миокарда т.к. может быть непроникающий инфаркт миокарда больших размеров, или проникающий, но небольших размеров. Поэтому в настоящее время, судя по ЭКГ-критериям о крупноочаговом или мелкоочаговом инфаркте миокарда достоверно говорить нельзя. Это очень условные понятия.
В западной литературе (на основании наличия или отсутствия зубца Q инфаркты миокарда делят на Q-инфаркты и не-Q-инфаркты. Понятие Q-инфаркта эквивалентно проникающему инфаркту, понятие неQ-инфаркта эквивалентно непроникающему инфаркту.
Если говорить о клинической картине непроникающего инфаркта миокарда, то фактически она ни чем не отличается от картины проникающего инфаркта. Точно также мы имеем следующие признаки:
1. болевой синдром: боли в грудной клетке, с возможной широкой иррадиацией болей (влево, вправо, вверх, в спину.
Если на первый план выходят явления левожелудочковой недостаточности, а боли выражены меньше – это астматическая форма, т.к. острая левожелудочковая недостаточность характеризуется симптомами одышки, удушья, при этом боли уходят на второй план.
Если боль локализуется больше в верхней части живота, если эти боли сопровождаются тошнотой, рвотой – то это абдоминальная форма. Если попросить больного показать, где болит то он покажет, как правило, на мечевидный отросток и нижнюю часть грудины (Это очень важный симптом: больной жалуется на боль по всему животу, а рукой показывает в область грудины). При патологии органов брюшной полости больной будет показывать на живот. Проверка этого симптома позволит избежать ошибки в дифференциальной диагностике с другими заболеваниями (напр. отравлениями).
Если в клинике острого инфаркта миокарда не первый план будут выступать аритмические осложнения, а боли будут носить менее выраженный характер – то эта аритмическая форма.
При церебральной форме клиника наблюдается не в острейший период, а несколько позже. Церебральная форма инфаркта миокарда – это форма инфаркта миокарда, при котором уменьшается сердечный выброс и у больного с проблемами кровоснабжения головного мозга развивается ишемия (динамические нарушения мозгового кровообращения, а иногда и инсульты). Неврологическая симптоматика появляется несколько позже, чем клиника инфаркта миокарда.
Особенности клинической картины непроникающего инфаркта миокарда. Дело в том что атеросклероз поражает артерии эласто-мышечного и эластического типа. Фактически атеросклероз поражает собственно коронарные артерии (достаточно большого калибра, диаметр составляет 2-3 мм). При ветвлении на более мелкие артерии, артерии становятся мышечного типа, которые атеросклерозом не поражаются.
Соответственно если мы говорим, что инфаркт миокарда обусловлен атеросклерозом, то это означает что при непроникающем инфаркте миокарда некроз развивается не сразу после места, где нарушен кровоток, а дистальнее, то получается что при непроникающем инфаркте (некрозе) остаются достаточно большие участки миокарда, которые продолжают подвергаться ишемии. Поэтому при непроникающем инфаркте миокарда чрезвычайно часто сохраняется стенокардия, или появляется постинфарктная стенокардия, которая ведет к рецидиву инфаркта миокарда.
Рецидив инфаркта миокарда – это инфаркт миокарда в зоне предшествующего инфаркта миокарда в течение ближайших 8 недель.
Повторный инфаркт миокарда – это инфаркт миокарда, который развивается в течение 8 недель, но не в зоне предшествующего инфаркта миокарда.
С точки зрения прогноза по развитию рецидива непроникающий инфаркт миокарда менее благоприятен, чем проникающий инфаркт миокарда.
ДИАГНОСТИКА НЕПРОНИКАЮЩЕГО ИНФАРКТА МИОКАРДА.
1. ЭКГ – основной метод диагностики непроникающего инфаркта миокарда. При любом инфаркте миокарда в ЭКГ-диагностике наиболее ценным фактом является появление очаговых изменений, с последующей обратной динамикой. К этим очаговым изменениям относятся:
– смещение сегмента ST или вверх или вниз
– инверсия зубца T
– уменьшение размеров зубца R
– зубец Q при непроникающем инфаркте миокарда отсутствует и присутствует при проникающем инфаркте миокарда.
Выраженность этих изменений различна. Обратная динамика ЭКГ-изменений зависит от объема некроза, который уменьшается в размерах. На его месте образуется соединительная ткань и изменения нивелируются. При проникающем инфаркте миокарда обратная динамика быстрая: к концу 8 недели ST обязательно приходит на изолинию, зубец T не столь закономерно приходит к исходному состоянию и может длительно оставаться отрицательным.
Морфологически некроз трансформируется в рубец в течение 8 недель (иногда в течение 5-6 недель). Т.е. при проникающем инфаркте миокарда мы имеем обратную динамику в течение нескольких недель.
Появление зубца Q – очень типичный признак. Отсутствие зубца Q , небольшое изменение ST на предшествующей измененной ЭКГ (допустим у больного уже был инфаркт миокарда) затрудняет интерпретацию ЭКГ. Поэтому надо наблюдать ЭКГ в динамике несколько дней.
2. При непроникающем инфаркте миокарде очень большое значение имеет диагностика сывороточных ферментов. Оцениваются ферменты, которые находятся в миокардиоците, и при разрушении, которого они оказываются в кровяном русле. Наиболее простая методика определения – это определение АСАТ. Но надо помнить что выход трансфераз происходит дискретно в связи с расширение некроза (который имеет определенный темп нарастания).
Трансаминазы не стойкие ферменты, и максимум их определяется в течение максимум 6 часов, после чего трансаминазы быстро приходят к исходному уровню. Хотя это и дешевый метод, но он требует выполнения некоторых правил:
– анализ крови должен быть сделан в течение первых 6 часов
– забор крови должен быть произведен 4 раза в сутки (через 6,12,18, 24 часа)
В этом случае значительно чаще регистрируется увеличение трансаминаз имеющее диагностическое значение. Если анализ сделан только при поступлении, то результаты его не достоверны.
Определение ЛДГ (5-й фракции). Метод более дорогой, хотя уровень ЛДГ повышается в течение суток и держится в течение 2-х суток.
Наиболее ценным методом сывороточной диагностики является определение креатинфосфокиназа. Уровень КФК возрастает в течение первых суток, и сохраняется на стабильный уровень в течение 3-4 суток и снижается к 6-7 суткам.
Достаточно одного определения КФК. Уровень КФК на 2-е сутки после инфаркта миокарда в большей мере, чем другие сывороточные методы указывает на размер некроза. Уровень КФК больше при непроникающем инфаркте, чем при проникающем.
3. Нуклидные методы исследования. Используют 2 метода:
1. первый метод основан на сцинтиграфии с талием. В силу непонятных причин талий тропен к функционирующему миокардиоциту и поэтому после его введения он фиксируется в функционирующих миокардиоцитах. При сканировании сердца выявляются немые зоны (зоны в которых талий не фиксируется). По этим зонам можно определить размер некроза или рубца.
2. второй метод – это сцинтиграфия с пирофосфатом, меченным технецием. Метод основан на том принципе, что пирофосфат связывает ионы кальция внутри функционирующих миокардиоцитов. Большинство ионов кальция в норме находятся внутри миокардиоцитов, при некрозе ионы кальция выходят из миокардиоцита, пирофосфат при этом соединяется с ними и фиксируется. При сцинтиграфии выявляются поля фиксации пирофосфата, которые содержат участки некроза. В рубцовых участках миокарда кальция нет, следовательно, там фиксации пирофосфата не происходит.
Эти 2 методики проводят, как правило, вместе. Они являются очень ценными в отношении выявления функционирующего миокарда и зон некроза и их локализации.
Диагностика непроникающего инфаркта миокарда отличается от диагностики проникающего инфаркта миокарда тем что на ЭКГ не появляется специфического зубца Q, есть более быстрая динамика ЭКГ-изменений. Большее значение имеют сывороточные методы диагностики.
1. Анальгезия. Можно использовать ненаркотические анальгетики (чаще используется анальгин внутривенно в комбинации с седативными препаратами – например, димедрол). Чаще приходится использовать комбинацию наркотических анальгетиков и седативных средств.
Самым сильным наркотическим анальгетиком является морфий, но он обладает неблагоприятными эффектами: часто вызывает тошноту, рвоту, в последующем часто вызывает парез кишечника. Поэтому анальгезию начинают с комбинации промедола с седативными препаратами, или применяют нейролептанальгезию (фентанил 0.1% 1 мл и дроперидол 2.5% 1 мл). Важно помнить что эта комбинация очень легко переносится, но анальгетический эффект фентанила составляет около 2 часов, поэтому в ряде случаев фентанил надо доводить. Использование закиси азота – очень хороший метод, но требует анестезиолога.
2. При диагностике инфаркта миокарда в течение первых 6 часов больному целесообразно назначить фибринолитическую терапию. Дело в том что любой инфаркт миокарда обусловлен развитием тромбоза либо ведет к развитию тромбоза, так как при некрозе имеется большой выход факторов, вызывающих начало свертывания: адреналин, АДФ, куски базальной мембраны.
Используют следующие фибринолитики:
– фибринолизин (непосредственно лизирует тромб).
– Проактиваторы фибринолизина: стрептокиназа, урокиназа.
Использование гепарина не является самостоятельной терапией, его надо использовать совместно с фибринолитиками т.к. он без них работать не будет. Поэтому фибринолитическая терапия состоит в применении фибринолитика и гепарина. Доза гепарина в этом случае определяется тем фибринолитиком, который мы используем. Говорить о стандартных дозах нельзя. Фибринолитик вводимый внутривенно в периферическую артерию не может обеспечить адекватного эффекта. Большую дозу ввести нельзя т.к. он вызовет кровотечение в другом месте. Но можно ввести фибринолитик непосредственно в коронарную артерию или через катетер (проводится в кардиохирургических отделениях) или путем использования специальных препаратов которые действуют только в зоне тромбоза – таким препаратом является стрептодеказа (очень дорогой препарат, активируется самостоятельно в зоне тромбоза).
Но даже внутривенное введение фибринолитика прекращает дальнейшее развитие тромбоза, улучшает микроциркуляцию в сохранившейся части миокарда, сокращает периинфарктную зону.
Если мы сталкиваемся с больным уже спустя 6 часов после развития инфаркта миокарда, когда процессы некроза уже окончились, когда есть стабилизация. В этом случае фибринолитическая терапия проводится в том случае, если есть угроза рецидива, появления постинфарктной стенокардии, ухудшение течения стенокардии. В остальных случаях целесообразна терапия антиагрегантная (направлена на снижение риска возникновения тромбоза) малыми дозами гепарина (15-20 тыс. ЕД. в сутки, дробно). Разовая доза составляет 5 тыс. ЕД., вводится подкожно, лучше в переднюю брюшную стенку, так как передняя брюшная стенка наиболее безопасное место введения гепарина, если вводит в других областях, то имеется очень большой риск развития попадания в мышцу и развития массивных внутримышечных гематом. Эта терапия малыми дозами гепарина уменьшает агрегацию тромбоцитов, но очень быстро. В последующем переходят на антиаггрегантную терапию ацетилсалициловой кислотой в суточной дозе от 100 до 350 мг, или используют курантил по 25 мг 3 раза в сутки.
3. Терапия нитратами. Терапия нитратами имеет несколько положительных эффектов:
1. уменьшение преднагрузки, соответственно выравнивание дисбаланса между доставкой кислорода и потребностью миокарда.
2. расширение коронарного русла
3. профилактики левожелудочковой недостаточности
В остром периоде инфаркта миокарда нитраты могут вводится внутривенно: раствор нитроглицерина внутривенно капельно, или нитропруссид натрия капельно, медленно под контролем АД. В последующем назначаются в адекватной дозе нитраты пролонгированного действия – нитросорбид (90-80-100 мг в сутки в 4 приема), пролонгированные формы нитроглицерина (сустак-форте, тринитролонг, нитронг, нитромазь и др.).
Решение об отмене нитратов у больных с инфарктом миокарда решается через 5-6 месяцев после развития инфаркта миокарда т.к. через 5-6 мес. мы имеем абсолютно стабильное состояние.
4. В острые период больным показана терапия калием, если нет брадикардии и нет нарушений проводимости. Так как аритмии при непроникающем инфаркте миокарда бывают с той же частотой что и при проникающем инфаркте миокарда. Подавляющее число аритмий – это появление вторичных очагов возбуждения, При ишемии количество калия внутри сердца уменьшается, поэтому он показан. Терапия проводится с применением хлористого калия в составе поляризующей смеси (5% раствор глюкозы 200 мл, инсулин, хлористый калий). Концентрация калия должна быть не более 1%.
Струйно вводить калий нельзя т.к. может быть остановка сердца. В дальнейшем переходят на аспаргинат калия и аспаргинат магния, входящих в состав панангина и аспаркама. В терапии калием больной нуждается только в остром и подостром периоде. Как только больной переходит к двигательному режиму препараты калия отменяют.
5. Симптоматическая терапия (терапия в зависимости от ситуации). Например, если у больного имеются признаки гиперкатехолемии (появление лихорадки и лейкоцитоза в острейший период надо назначить бета-блокаторы. Предположения что лихорадка и лейкоцитоз при инфаркте миокарда возникают в результате некроза должны быть отвергнуты. Температура появляется в первые сутки, к 3-4 суткам температуры нет. Лейкоцитоз возникает в первые сутки, к 5-6 дню все должно вернутся в норму.
Принято считать, что при непроникающем инфаркте миокарда больничный этап составляет 2.5 недели, при проникающем инфаркте миокарда он составляет 3.5 недели.
На 6-7 сутки больной должен сидеть, на 10 сутки – стоять, на 12-14 сутки – ходить. К 18 суткам больных можно переводить в отделение реабилитации.
Частота осложнений в острейший период при непроникающем инфаркте миокарда меньше. Осложнения в острейшем периоде:
– развитие шока (истинный шок развивается крайне редко)
– развитие хронической сердечной недостаточности
– развитие острой сердечной недостаточности
ОСТРАЯ КОРОНАРНАЯ НЕДОСТАТОЧНОСТЬ
Можно долго спорить о термине. Дело в том, что между обычным приступом стенокардии, который купируется в течение 5-10 минут и инфарктом миокарда (т.е. когда уже развился некроз) существует довольно большой промежуток, который обозначается как острая или подострая, или переходная форма ИБС.
Клинически острая коронарная недостаточность диагностируется в 2-х случаях:
1.Если имеется ситуация, когда имеется длительный и выраженный болевой синдром без развития инфаркта миокарда
2. Острая внезапная смерть, при которой мы доказываем наличие ишемии, но не обнаруживаем инфаркта миокарда.
1. Ранее было отмечено, что существует достаточно большое количество больных, у которых за весь анамнез набирается 5-6 так называемых микроинфарктом или клинических инфарктом. Хотя мы знаем что острый инфаркт миокарда с сердечной недостаточностью часто заканчивается смертью. Таким образом, диагноз 3-й инфаркт миокарда практически неправдоподобен.
Острая коронарная недостаточность – это длительный стенокардитический приступ, сопровождающийся неспецифическими изменениями конечной части желудочкового комплекса с изменением зубцов ST и Т с длительностью до 48-72 часов и не сопровождается повышением активности сывороточных ферментов.
1. выраженные боли, требующие адекватного обезболивания
2. появление в острый период изменений на ЭКГ.
Если при стенокардии приступ купируется то ЭКГ возвращается в норму, то при острой коронарной недостаточности приступ купируется, а ЭКГ признаки остаются. Эти изменения сохраняются максимум 72 часа.
3. сывороточных критериев некроза нет, поскольку при острой коронарной недостаточности значимой гибели миокардиоцитов нет. В принципе миокардиоциты в очень малом количестве погибают и при приступе стенокардии, отчего и собственно говоря, и развивается кардиосклероз.
Изменения на ЭКГ обусловлены, тем что ишемия может вызывать не только некроз, а может вызывать дистрофию, которая в отличие от некроза является обратимым состоянием. Эта дистрофия носит очаговый характер и нарушает электрический баланс миокарда. Соответственно реполяризации появляется асимметрия левого и правого желудочков. Но дистрофия восстанавливается, в конечном счете, и ЭКГ картина приходит в норму.
Клиническая картина острой коронарной недостаточности укладывается в картину инфаркта миокарда, поэтому, собственно говоря, диагноз острой коронарной недостаточности является ретроспективным. Он выставляется на 3-4 сутки после приступа болей.
В первые сутки лечение острой коронарной недостаточности такое же, как при инфаркте миокарда. Спустя 3-е суток состояние стабилизируется, и ЭКГ признаки уходят. Тогда решается вопрос о диагнозе. Если установлен диагноз острая коронарная недостаточность, то больной может на 4-е сутки ходить. Физическая нагрузка лимитируется не развитием изменений в миокарде, а стенокардией, на фоне которой возникла острая коронарная недостаточность. Больные не нуждаются в реабилитации.
Больные с затяжными, длительными приступами нуждаются в более интенсивной, плановой терапии, которая включает хирургические методы лечения:
– баллонная дилатация – более дешевый метод. Через бедренную артерию вводится катетер и производится расширение сужений артерий. В 90% случаев эта операция происходит успешно.
– Аортокоронарное шунтирование является более рискованной операцией.
2. Второй вариант – острая ишемическая смерть. Диагноз острая коронарная недостаточность в данном случае также выставляется ретроспективно. В этой ситуации мы имеем дело с больным, внезапно теряющим сознание. В этой ситуации надо хорошо помнить симптомы и методы выведения больного из этого состояния. Симптомы:
– потеря сознания. В общем-то, это неспецифический признак
– отсутствие пульса на а.carotis . На лучевых артериях пульс искать не надо т.к. АД может быть низким и его не пропальпировать. Если пульса нет, то через 30-40 секунд после прекращения сокращений сердца возникает следующий симптом
Очень важно знать что дыхательные движения могут сохраняться еще в течение 5-7-10 минут. Поэтому дыхательные движения расценивать при остановке сердца, за что либо другое является грубой ошибкой. Если есть эти признаки, то надо начинать кардиопульмональную реанимацию:
1. больной должен быть помещен на твердое основание
2. надо одновременно начать массаж сердца (с частотой 60-65 толчков в минуту, при этом нажатие должно быть на нижнюю часть грудины, так чтобы в момент толчка грудина уходила на 6-8 см). Пи этом возможны переломы 2-х нижних ребер слева и 1-го нижнего ребра справа, особенно у людей после 50 лет. Одновременно производится дыхание рот в рот или рот в нос с частотой 15-16 в минуту, т.е. 4 толчка должны приходится на 1 дыхательное движение.
Далее целесообразна регистрация ЭКГ: если есть фибрилляция – то надо сделать попытку перевести фибриляцию в асистолию путем введения адреналина калия хлорида внутрисердечно, а затем произвести дефибриляцию. После этого навязывают кардиостимуляцию
Успех таких мероприятий зависит от адекватности массажа и вентиляции. Адекватность, которых оценивается по зрачку (при адекватных мероприятиях зрачок суживается). Если зрачок не суживается значит адекватного кровоснабжения головного мозга нет.
Вентиляция и массаж сердца без друг друга не выполняются! Длительность кардиопульмональной реанимации различна. По данным Чазова до 1.5 часов.
Симптомы и лечение обширного инфаркта

Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день.
Принято считать, что обширный инфаркт миокарда случается внезапно у совершенно здорового человека, однако это не совсем так. Болезнь иногда развивается постепенно, и если человеку не окажут своевременную медицинскую помощь, последствия могут быть плачевными.
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Что это такое?
Острая недостаточность кровоснабжения сердечной мышцы и называется инфарктом миокарда. Такое состояние сопровождается тромбозом венечной артерии и некрозом мышечной ткани органа. Чтобы лучше понять, что такое инфаркт, нужно разобраться в особенностях заболевания.

Когда от плохого кровоснабжения страдает небольшой участок сердца, инфаркт называется мелкоочаговым. Обширный инфаркт сердца – это полное поражение мышечной ткани органа. Такое состояние нередко заканчивается тяжелыми осложнениями и даже смертью человека.
Причинами обширного инфаркта становятся:
Если человек будет игнорировать лечение, недуг спровоцирует инфаркт. В группу риска входят люди после 60 лет, а также имеющие избыточную массу тела, сахарный диабет, высокий уровень холестерина в крови и вредные привычки. Среди мужчин чаще случается инфаркт, нежели у женщин. Ныне нередки случаи возникновения инфаркта и у людей трудоспособного возраста.
Такая несущественная особенность, как храп во сне в несколько раз повышает риск развития недуга. Если человек пребывает в постоянном стрессе, это также может спровоцировать инфаркт.
Симптомы
Знание первых симптомов недуга способствует своевременному оказанию медицинской помощи, минимизацию последствий и сохранению жизни человека. Такое заболевание как обширный инфаркт делится на несколько стадий, и на каждой из них больной испытывает на себе определенные симптомы.
- Предынфарктный период – длится от нескольких часов до нескольких недель. Человек ощущает обострение стенокардии или учащение ее приступов.
- В острейший период развивается ишемия миокарда и формирование участка отмирания ткани. Длительность периода составляет максимум три часа. На протяжении этого времени человек ощущает жгущую или давящую боль в сердце и сдавливание в грудине. Неприятные ощущения могут распространяться на левую руку или плечо. Необъяснимая паника и страх – характерный признак инфаркта. Если у человека таким образом проявилась стенокардия, боль уймется после приема нитроглицерина. При инфаркте препарат не поможет. Кроме болевых ощущений отмечается обильное потоотделение, головокружение и нередко потеря сознания. Если поражена задняя стенка сердечной мышцы, человек будет ощущать некоторые симптомы отравления – тошноту, рвоту, резкую боль в желудке. Бывают случаи, когда случившийся обширный инфаркт миокарда имеет нетипичные признаки, к примеру, внезапную боль в правой руке. Безболезненно случается инфаркт у диабетиков, так как их нервные окончания замедленно реагируют на раздражители.
- Острый период длится до двух недель. Пораженная ткань отмирает и ферментируется. Некроз ткани провоцирует рост температуры тела, из-за чего больной ощущает лихорадку. Артериальное давление также может повышаться. Наблюдаются симптомы сердечной недостаточности, например, одышка при нагрузке. Однако через десять дней самочувствие улучшается, показатели температуры тела и давления постепенно приходят в норму.
- Подострый период – отмерший участок рубцуется, а признаки инфаркта исчезают.
- В постинфарктном периоде сердце приспосабливается к произошедшим изменениям. После перенесенного инфаркта миокарда больного могут беспокоить приступы стенокардии, одышка, нарушения сердечного ритма.
Помощь
При обнаружении подобных симптомов человеку незамедлительно вызывают скорую помощь, при этом уточняют, что больному требуется осмотр реаниматологами или кардиологами. До прибытия бригады медиков больного успокаивают, так как паника может еще больше навредить.
Человек принимает удобную позу, желательно положить его на твердую горизонтальную поверхность. Помещение, где находится человек с сердечным приступом, тщательно проветривают. Пострадавшему дают таблетку нитроглицерина, через пятнадцать минут, если показатели давления не вышли за пределы нормы, – еще одну. Также рекомендуется медленно разжевать аспирин, который разжижает кровь.

Если потерпевший находится в обморочном состоянии, больного укладывают и запрокидывают ему голову. Но если у человека появляются признаки приближения рвоты, голову поворачивают на бок. При остановке сердца выполняют его непрямой массаж и искусственное дыхание.
Прибывший врач в первую очередь купирует острую боль, для этого применяют наркотические препараты. Для оценки тяжести состояния делают электрокардиограмму. Если человек поступит в медицинское учреждение в первые часы после приступа, последствия можно будет минимизировать. Больному сразу же введут препарат, который растворит тромб и нормализует кровообращение.
Когда от момента возникновения инфаркта и поступления в больницу проходит более шести часов, тромб уплотняется и его невозможно разрушить медикаментозно. Больной принимает препараты, которые препятствуют образованию тромбов и предотвращают ишемию. В первые дни после приступа показан строгий постельный режим. Все гигиенические процедуры выполняются медицинским персоналом. Однако человек может самостоятельно принимать пищу.
Если состояние не ухудшилось, приблизительно на третий день можно встать с постели и немного походить. С каждым днем дистанция пеших прогулок постепенно увеличивается.
Если больной перенес инфаркт, ему может быть показано хирургическое лечение (аортокоронарное шунтирование, баллонная ангиопластика).

После выписки из больницы врач обычно рекомендует проведение кардиореабилитации. Больной получает необходимые процедуры в санатории или специализированном центре. Обычно реабилитация включает в себя:
- коррекцию образа жизни;
- лечебную физкультуру;
- психологическую поддержку;
- помощь в подборе лекарственных и витаминных препаратов.
Людям, которые пережили этот недуг, врач выписывает такие лекарства:
- аспирин (препятствует образованию тромбов);
- диуретики при сердечной недостаточности;
- нитраты (снимают спазм сосудов);
- ингибиторы ангиотензинпревращающего фермента, нормализующие артериальное давление и предупреждающие сердечную недостаточность;
- статины, снижающие уровень холестерина в крови;
- бета-блокаторы, улучшающие выживаемость больных после инфаркта миокарда.
Последствия
В течение первой недели после приступа у человека могут появиться следующие осложнения:
- острая сердечная недостаточность (отек легких);
- блокада сердца;
- рецидивирующий инфаркт;
- разрыв сердца;
- воспаление внешней оболочки сердца (перикардит);
- образование тромбов;
- нарушение кровообращения мозга.
Также у больного могут возникать нарушения функционирования пищеварительной системы и психики. Последнее случается преимущественно у пожилых людей.
Профилактика
Чтобы уберечь себя от инфаркта, нужно избавиться от вредных привычек (курения, употребления алкоголя). Также важно контролировать массу тела и не допускать ее чрезмерного прибавления. Важно контролировать уровень холестерина в крови.
Диабетикам следует регулярно следить за уровнем сахара в крови и соблюдать лечебную диету. Если человек храпит во сне, он должен пройти обследование на наличие ночного апноэ. Людям, перенесшим этот сердечный недуг, нужно сделать все для того, чтобы не случился повторный инфаркт, так как он имеет более тяжелые последствия.
Непроникающий, Q-негативный инфаркт миокарда, или инфаркт миокарда без элевации ST
 Если Вы прочитали предыдущую статью, (проникающий, трансмуральный, Q-позитивный инфаркт миокарда, или инфаркт миокарда с элевацией ST) то уже знаете, что стенка сердца состоит из трех слоев: самый наружный — эпикард, средний – миокард и внутренний — эндокард. Непроникающий, Q-негативный инфаркт миокарда, или инфаркт миокарда без элевациии ST – все это одно и то же. Этими терминами обозначается инфаркт, при котором зона гибели клеток (некроз) происходит только в одном из слоев.
Если Вы прочитали предыдущую статью, (проникающий, трансмуральный, Q-позитивный инфаркт миокарда, или инфаркт миокарда с элевацией ST) то уже знаете, что стенка сердца состоит из трех слоев: самый наружный — эпикард, средний – миокард и внутренний — эндокард. Непроникающий, Q-негативный инфаркт миокарда, или инфаркт миокарда без элевациии ST – все это одно и то же. Этими терминами обозначается инфаркт, при котором зона гибели клеток (некроз) происходит только в одном из слоев.
Термин «непроникающий инфаркт миокарда» происходит от того, что некроз не проникает через все слои сердца.
«Инфаркт миокарда без элевации ST» — этот термин используют потому что для этого инфаркта не характерно в острый период изменение на ЭКГ виде подъема (элевации) конечной части сердечного комплекса – сегмента ST, а наоборот чаще наблюдается его снижение (депрессия). Ну и на заключительных стадиях рубец не образуется, соответственно и зубца Q не будет – «Q-негативный». В таком случае признаков перенесенного инфаркта на ЭКГ может и не наблюдаться.
Что касается конкретной причины развития этого вида инфаркта – то это постепенное закрытие просвета атеросклеротическо бляшкой, на фоне которого развилась, острая повышенная потребность миокрада в кисло роде, которую не в состоянии была обеспечить пораженная артерия. Тромбоза при этом не наблюдается.
Какое давление при инфаркте?
Инфаркт миокарда – это неотложное состояние, которое по статистике чаще всего приводит к смерти людей на территории стран СНГ в возрасте от 40 до 60 лет. Поэтому нужно вовремя распознать патологический процесс и оказать помощь пациенту. Артериальное давление при инфаркте – это важный показатель, который поможет не только заподозрить патологию, но и предотвратить развитие инфаркта.
Клиническая картина
Инфаркт миокарда развивается остро. По клиническим проявлениям инфаркт миокарда проходит в четыре стадии. Их можно заметить на записи ЭКГ:
- Острейшая стадия или стадия повреждения.
- Острая стадия.
- Подострая стадия.
- Стадия рубцевания и кардиокслероза.
Причины развития инфаркта и симптоматика болезни
Главная причина развития и проявления инфаркта миокарда – атеросклероз. Изначально нарушается обмен липидов в организме, сосуды с возрастом теряют эластичность, становятся ломкими и в местах трещин на сосудах оседают излишки липидов.
Липиды накапливаются и образуют атеросклеротическую бляшку. Бляшка со временем может оторваться и закупорить мелкий коронарный сосуд, что приведет к дефициту кислорода в сердечной артерии и, соответственно, к некрозу ткани сердечной мышцы.
Есть факторы, которые повышают риск развития патологии, к ним относятся:
- Женский пол из-за большего количества стрессов.
- Наследственная предрасположенность.
- Артериальная гипертензия.
- Повышенное содержание холестерина в крови.
- Сахарный диабет второго типа.
- Ожирение.
- Склонность к образованию тромбов.
Гипертоническая болезнь – важный фактор риска. Давление при инфаркте миокарда разное в зависимости от стадии. Чтоб спровоцировать инфаркт, нужно резкое повышение давления. Тогда бляшка отрывается от стенки сосуда и попадает в кровоток. Затем показатель пульса может повыситься, а давление упадет в соответствии с недостаточным количеством кислорода, попадающего в миокард.
Чем больше диаметр артерии, которая закупорилась вследствие отрыва бляшки, тем больше зона некроза. Важный компенсаторный механизм, который включается при инфаркте миокарда – наличие развитых коллатералей, кровоснабжающих одинаковые участки сердца.
Инфаркт миокарда может возникать не только по причине резкого скачка давления или по причине гипертонического криза, но еще и в состоянии полного покоя без видимых поводов.
Симптоматика заболевания проявляется ярко, что позволяет быстро заметить развитие болезни и поставить правильный диагноз. Главный признак патологии – нестерпимая боль, которая развивается за грудиной и носит колющий или жгучий характер, не исчезает при изменении положения тела.
Боль при инфаркте сопровождается липким потом и появлением страха смерти. Она может иррадиировать в лопатку, в левую руку, нижнюю челюсть. Снимается боль в основном наркотическими анальгетиками. Возможны такие клинические проявления, как:
- бледность кожи;
- тошнота, рвота;
- могут появиться судороги;
- непроизвольное испражнение.
Изменения давления при инфаркте миокарда
Инфаркт миокарда нередко провоцируется скачком артериального давления вверх. Но сразу после закупорки коронарного сосуда развивается гипотония, артериальное давление после инфаркта и во время процесса снижается. Как только в груди появилась боль, цифры на тонометре начинают падать.
Чем быстрее падает АД, тем сложнее течение процесса у пациента, это значит, что развивается острый кардиогенный шок с пусковым болевым механизмом. Состояние опасно тем, что возникает стремительно и приводит в смертельному исходу.
Сниженные показатели давления после инфаркта миокарда
Резкое снижение давления на фоне инфаркта миокарда и развития болевого шока нередко сопровождается коллапсом. Это состояние, при котором сосуды недополучают кровь, в том числе и сосуды головного мозга. Человек теряет сознание и падает в обморок.
Отвечая на вопрос, какой пульс при инфаркте, врач может отметить, что этот показатель повышен, наблюдается тахикардия со снижением объема сердечного выброса. Нередко состояние переходит в неконтролируемо быстрое сокращение предсердий, и развивается их фибрилляция. Высокий пульс и низкое артериальное давление при инфаркте указывают на повышение шокового индекса Альговера и усложняют состояние больного. Происходит централизация кровоснабжения, и чаще всего больной умирает.
Если давление после приступа инфаркта упало незначительно, то можно избежать шокового состояния и вылечится с минимальными последствиями. Важно в дальнейшем избегать перебоев в работе сердца и следить за скачками давления.
В течение 10 дней пациент находится в реанимации, где и принимает препараты, разжижающие кровь и антигипертензивные средства при потребности. Затем следующие 10 дней больной наблюдается в общей палате.
Терапевтические средства
Как только у больного появились боли в области сердца, необходимо предпринять следующие меры:
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- Вызвать бригаду скорой помощи.
- Дать таблетку нитроглицерина под язык, дать препараты для обезболивания.
Уже на этапе квалифицированной помощи у больного запишут ЭКГ, чтоб подтвердить диагноз и назначат лечение в зависимости от стадии процесса. В терапевтическое окно, которое длится в течение трех часов, пациенту назначают тромболитическую терапию в виде стрептокиназы или альтеплазы. Препараты рассасывают образовавшийся тромб и восстанавливают проходимость коронарных сосудов.
Затем пациенту назначается ряд препаратов, которые профилактируют повторную закупорку тромбами и поддерживают жизненно важные показатели в норме:
- антиагреганты («Аспирин», «Клопидогрель»);
- антикоагулянты («Гепарин», «Варфарин»);
- бета-адреноблокаторы или антагонисты кальциевых каналов (верапамил).
В стационаре пациент проводит минимум три дня, соблюдая строгий постельный режим. В это время регулярно записываются кардиограммы с целью определения массивности повреждения и величины сформированного рубца миокарда. Профилактируются возможные осложнения после инфаркта.
Процесс реабилитации проходит медленно, в зависимости от величины повреждения, иногда затягивается до трех–четырех месяцев. В дальнейшем возможно развитие хронической сердечной недостаточности, изменение фракции выброса крови, нарушения проводимости в сердце. Тяжесть осложнений зависит от своевременности диагностики и лечения, локализации инфаркта, развития коллатералей коронарных сосудов.
При инфаркте миокарда давление повышается выше обычных показателей пациента. Затем резко снижается, после закупорки.

Инфаркт миокарда – очаг ишемического некроза сердечной мышцы, развивающийся в результате острого нарушения коронарного кровообращения. Клинически проявляется жгущими, давящими или сжимающими болями за грудиной, отдающими в левую руку, ключицу, лопатку, челюсть, одышкой, чувством страха, холодным потом. Развившийся инфаркт миокарда служит показанием к экстренной госпитализации в кардиологическую реанимацию. При неоказании своевременной помощи возможен летальный исход.
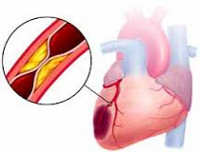
Общие сведения
Инфаркт миокарда – очаг ишемического некроза сердечной мышцы, развивающийся в результате острого нарушения коронарного кровообращения. Клинически проявляется жгущими, давящими или сжимающими болями за грудиной, отдающими в левую руку, ключицу, лопатку, челюсть, одышкой, чувством страха, холодным потом. Развившийся инфаркт миокарда служит показанием к экстренной госпитализации в кардиологическую реанимацию. При неоказании своевременной помощи возможен летальный исход.
В возрасте 40-60 лет инфаркт миокарда в 3–5 раз чаще наблюдается у мужчин в связи с более ранним (на 10 лет раньше, чем у женщин) развитием атеросклероза. После 55-60 лет заболеваемость среди лиц обоего пола приблизительно одинакова. Показатель летальности при инфаркте миокарда составляет 30—35%. Статистически 15—20% внезапных смертей обусловлены инфарктом миокарда.
Нарушение кровоснабжения миокарда на 15-20 и более минут приводит к развитию необратимых изменений в сердечной мышце и расстройству сердечной деятельности. Острая ишемия вызывает гибель части функциональных мышечных клеток (некроз) и последующее их замещение волокнами соединительной ткани, т. е. формирование постинфарктного рубца.
В клиническом течении инфаркта миокарда выделяют пять периодов:
- 1 период – предынфарктный (продромальный): учащение и усиление приступов стенокардии, может продолжаться несколько часов, суток, недель;
- 2 период – острейший: от развития ишемии до появления некроза миокарда, продолжается от 20 минут до 2 часов;
- 3 период – острый: от образования некроза до миомаляции (ферментативного расплавления некротизированной мышечной ткани), длительность от 2 до 14 суток;
- 4 период – подострый: начальные процессы организации рубца, развитие грануляционной ткани на месте некротической, продолжительность 4-8 недель;
- 5 период – постинфарктный: созревание рубца, адаптация миокарда к новым условиям функционирования.

Причины инфаркта миокарда
Инфаркт миокарда является острой формой ИБС. В 97—98% случаев основой для развития инфаркта миокарда служит атеросклеротическое поражение венечных артерий, вызывающее сужение их просвета. Нередко к атеросклерозу артерий присоединяется острый тромбоз пораженного участка сосуда, вызывающий полное или частичное прекращение кровоснабжения соответствующей области сердечной мышцы. Тромбообразованию способствует повышенная вязкость крови, наблюдаемая у пациентов с ИБС. В ряде случаев инфаркт миокарда возникает на фоне спазма ветвей венечных артерий.
Развитию инфаркта миокарда способствуют сахарный диабет, гипертоничесая болезнь, ожирение, нервно-психическое напряжение, увлечение алкоголем, курение. Резкое физическое или эмоциональное напряжение на фоне ИБС и стенокардии может спровоцировать развитие инфаркта миокарда. Чаще развивается инфаркт миокарда левого желудочка.
Классификация инфаркта миокарда
В соответствии с размерами очагового поражения сердечной мышцы выделяют инфаркт миокарда:
На долю мелкоочаговых инфарктов миокарда приходится около 20% клинических случаев, однако нередко мелкие очаги некроза в сердечной мышце могут трансформироваться в крупноочаговый инфаркт миокарда (у 30% пациентов). В отличие от крупноочаговых, при мелкоочаговых инфарктах не возникают аневризма и разрыв сердца, течение последних реже осложняется сердечной недостаточностью, фибрилляцией желудочков, тромбоэмболией.
В зависимости от глубины некротического поражения сердечной мышцы выделяют инфаркт миокарда:
- трансмуральный – с некрозом всей толщи мышечной стенки сердца (чаще крупноочаговый)
- интрамуральный – с некрозом в толще миокарда
- субэндокардиальный – с некрозом миокарда в зоне прилегания к эндокарду
- субэпикардиальный – с некрозом миокарда в зоне прилегания к эпикарду
По изменениям, фиксируемым на ЭКГ, различают:
- «Q-инфаркт» – с формированием патологического зубца Q, иногда желудочкового комплекса QS (чаще крупноочаговый трансмуральный инфаркт миокарда)
- «не Q-инфаркт» – не сопровождается появлением зубца Q, проявляется отрицательными Т-зубцами (чаще мелкоочаговый инфаркт миокарда)
По топографии и в зависимости от поражения определенных ветвей коронарных артерий инфаркт миокарда делится на:
- правожелудочковый
- левожелудочковый: передней, боковой и задней стенок, межжелудочковой перегородки
По кратности возникновения различают инфаркт миокарда:
- первичный
- рецидивирующий (развивается в срок 8 недель после первичного)
- повторный (развивается спустя 8 недель после предыдущего)
По развитию осложнений инфаркт миокарда подразделяется на:
По наличию и локализации болевого синдрома выделяют формы инфаркта миокарда:
- типичную – с локализацией боли за грудиной или в прекардиальной области
- атипичные – с атипичными болевыми проявлениями:
- периферические: леволопаточная, леворучная, гортанно-глоточная, нижнечелюстная, верхнепозвоночная, гастралгическая (абдоминальная)
- безболевые: коллаптоидная, астматическая, отечная, аритмическая, церебральная
- малосимптомную (стертую)
- комбинированную
В соответствии с периодом и динамикой развития инфаркта миокарда выделяют:
- стадию ишемии (острейший период)
- стадию некроза (острый период)
- стадию организации (подострый период)
- стадию рубцевания (постинфарктный период)
Симптомы инфаркта миокарда
Предынфарктный (продромальный) период
Около 43% пациентов отмечают внезапное развитие инфаркта миокарда, у большей же части больных наблюдается различный по продолжительности период нестабильной прогрессирующей стенокардии.
Острейший период
Типичные случаи инфаркта миокарда характеризуются чрезвычайно интенсивным болевым синдромом с локализацией болей в грудной клетке и иррадиацией в левое плечо, шею, зубы, ухо, ключицу, нижнюю челюсть, межлопаточную зону. Характер болей может быть сжимающим, распирающим, жгучим, давящим, острым («кинжальным»). Чем больше зона поражения миокарда, тем более выражена боль.
Болевой приступ протекает волнообразно (то усиливаясь, то ослабевая), продолжается от 30 минут до нескольких часов, а иногда и суток, не купируется повторным приемом нитроглицерина. Боль сопряжена с резкой слабостью, возбуждением, чувством страха, одышкой.
Возможно атипичное течение острейшего периода инфаркта миокарда.
У пациентов отмечается резкая бледность кожных покровов, липкий холодный пот, акроцианоз, беспокойство. Артериальное давление в период приступа повышено, затем умеренно или резко снижается по сравнению с исходным (систолическое
 26-07-2019
26-07-2019 0 Просмотров
0 Просмотров 0 комментариев
0 комментариев 0 Рейтинг
0 Рейтинг