
Самарский государственный медицинский университет (СамГМУ, КМИ)
Уровень образования — Специалист
1993-1999
Российская Медицинская Академия Последипломного Образования
Сепсис крови — опасная патология. Промедление в принятии экстренных мер может привести к летальному исходу. Его очень трудно лечить, но профилактика, как правило, не вызывает больших сложностей, что и дает возможность устранения риска болезни. Данная патология достаточно широко распространена во всем мире, а высокая летальность наблюдается даже в развитых странах.
Сущность патологии
Сепсис (заражение крови) представляет собой воспалительный процесс системного характера, который развивается как ответная реакция организма на массовое проникновение патогенных микроорганизмов и продуктов их жизнедеятельности в кровь человека. Другими словами, это, в принципе, защитная реакция организма, но вырабатываемые биологически активные вещества становятся медиаторами воспаления. В результате такой реакции зарождаются многочисленные воспалительные процессы, нарушающие кровяной поток, поражающие сосудистые ткани, и в конечном итоге, ведущие к дисфункциям ряда внутренних органов.
Чрезмерно активная реакция принимает патологическую направленность. Такое явление может возникнуть у любого человека, в любом возрасте, но степень развития аномалии определяется индивидуальными особенностями человеческого организма, в частности, состоянием иммунной системы.
С учетом, что все указанные процессы происходят в крови, патология носит системный характер, т.е. затрагивает практически весь организм, распространяясь вместе с кровотоком.
Причины патологии
Механизм зарождения сепсиса основан на проникновение в кровь гноеродных патогенных микроорганизмов и токсинов, являющихся продуктом их жизнедеятельности. Выделяются следующие основные возбудители болезни:
- Бактерии: стрептококки, стафилококки, протей, синегнойная палочка, кишечная палочка, цитробактер, клебсиелла, энтерококк, пептококки.
- Грибки — кандида.
- Вирусы. Сепсис имеет место, если тяжелая вирусная инфекция осложняется бактериальным воздействием.

Источником заражения становятся различные гнойные процессы в организме. Можно особо отметить следующие наиболее распространенные причины:
- раны и кожное нагноение;
- костные гнойники (остеомиелит);
- ангина в тяжелой форме;
- отит с гноем;
- гинекологическое инфицирование в период родов или абортов;
- онкология, рак крови;
- СПИД;
- массивные травмы и ожоги;
- инфекционные заболевания органов мочевой и желудочно-кишечной системы, перитонит;
- врожденные иммунные дефекты;
- послеоперационные осложнения;
- гнойные легочные патологии, пневмония;
- внутрибольничная инфекция.
Попадание инфекции в кровь может происходить разными путями. По локализации зоны первичного ее проникновения классифицируются следующие разновидности сепсиса:
- Чрескожный путь: фурункулы, карбункулы, небольшие раны и открытые травмы.
- Гинекологическое внесение: послеродовые осложнения и последствия после аборта.
- Уросепсис: нарушение мочевыделения, в т.ч. пиелонефрит.
- Отогенный вариант: инфицирование через ухо.
- Оральный путь: распространение инфекции через ротовую полость, а также тонзиллиты и одонтогенный вариант — поражение зубов.
- Послеоперационная разновидность: внесение инфекции при хирургическом вмешательстве.
- Ангиогенный тип: очаг инфекции размещен в самих кровеносных сосудах или в сердечной структуре.
- Криптогенный сепсис: так определяется патология с невыясненным этиологическим механизмом.
Развитие патологии
Проявление сепсиса крови происходит достаточно агрессивно, но симптомы во многом зависят от механизма этиологии и патогенеза болезни.

С учетом скорости развития патологии выделяются такие формы:
- Острейший или молниеносный тип: развитие процесса происходит стремительно, и если не принимаются адекватные меры, то летальный исход может наступить через 20-40 ч.
- Острый тип: постепенное развитие процесса в течение 4-5 недель.
- Рецидивирующий тип: волнообразное развитие патологии с периодами обострения и затихания, общая продолжительность более 6-7 месяцев.
- Хронический вариант (хрониосепсис): медленный процесс в течение нескольких лет.
Сепсис может развиваться в нескольких направлениях:
- септицемия: прогрессирует воспалительный процесс системного характера с ухудшением общего состояния человека, но гнойники во внутренних органах не обнаруживаются;
- септикопиемия: формирование гнойных очагов в различных внутренних органах;
- септический эндокардит: гнойное поражение сердечных клапанов.
В зависимости от интенсивности проявления клинических признаков сепсиса выделяю категории болезни:
- Синдром системного воспаления. Такое состояние описывают следующие симптомы: нарушение температурного режима в организме (выше 37,5°С или ниже 36,2°С), тахикардия, учащенное дыхание, лейкоцитоз в крови.
- Начальный сепсис: помимо указанных симптомов обнаруживается инфекционный возбудитель.
- Тяжелая форма сепсиса: появление гипотензии, гипоперфузии и органных дисфункций.
- Септический шок: нарушение кровоснабжения, потеря сознания, прекращение мочевыделения.
Симптоматические проявления патологии
Симптомы сепсиса крови проявляются в зависимости от формы патологии и степени ее тяжести.

Можно отметить следующую специфику болезни по основным видам:
- Проявление септицемии. Развивается очень быстро (максимум 3-4 суток) и протекает в тяжелой форме. Чаще всего порождается стрептококками и стафилококками. Распространено у детей до 4 лет. Характерные симптомы: повышение температуры до 40°С с ознобом, учащением пульса и повышенным потоотделением; подкожные кровоизлияния, внешне проявляющиеся в виде сыпи, сливающейся в единое пятно; ухудшение общего состояния — головная боль, раздражительность, потеря аппетита; желтушность кожного покрова; дыхательные проблемы; тахикардия; артериальная гипотония; пищеварительные нарушения — тошнота, рвота, диарея.
- Развитие септикопиемии. Формирование гнойников с четким контуром. Может развиваться достаточно долго (в течение нескольких недель). Основные виновники: стафилококк и синегнойная палочка. Основные симптомы: волнообразное изменение температуры тела с подъемами до 40°С, нарушение работы сердечно-сосудистой системы (тахикардия, артериальная гипотония), поражение почек (болевой синдром в районе поясницы, моча с гноем, уменьшение объема мочи), печеночные проблемы (признаки желтухи, увеличение размера органа), пневмония с одышкой, болевым синдромом в грудной области, кашлем, цианозом, нарушения мозговой деятельности (интенсивная головная боль, бессознательное состояние, чрезмерная возбужденность или заторможенность), гнойный артрит с отеком суставов, нарушением двигательных функций, сильной болью.
- Проявление септического эндокардита. Выявляются такие признаки: лихорадочное состояние, общая слабость и головная боль, болезненные образования на пальцах и ладонях, кожная бледность, кровоизлияния под кожей, суставные и мышечные боли, похудение. Клапанные дисфункции приводят к появлению таких признаков: пульсация сосудов шеи, тахикардия, головная боль, шум в ушах, потеря сознания, стенокардия, одышка, артериальная гипотония, кашель с кровяными примесями.
Сепсис крови считается очень опасной болезнью, он способен вызвать тяжелые последствия. Самым опасным следствием патологии является нарушение работы многих органов и обменных процессов. Такие последствия проявляются в виде септического шока. В различных частях организма возможны внутренние кровотечения, чаще всего в желудке. Воспалительные реакции приводят к тромбофлебиту. Это осложнение нередко вызывает тромбоэмболию легочной артерии и сосудов головного мозга.
Принципы лечения патологии
Важно вовремя выявить признаки сепсиса. Очень часто при возникновении патологии крови решающую роль имеет быстрота принятия адекватных мер. Лечение сепсиса обеспечивается в хирургической клинике или в отделении интенсивной терапии. Лечить патологию необходимо комплексными методами с назначением сильнодействующих препаратов, а при необходимости — использования технологии переливания крови и оперативного вмешательства.
Лечение сепсиса крови включает следующие методики:
- Антибиотикотерапия. Этот этап лечения должен начинаться как можно раньше. Тип препарата выбирается по конкретному возбудителю инфекции, но, чаще всего, одновременно принимаются 2-3 различных средств в максимально допустимой дозе. Продолжительность курса — 5-9 недель. Наиболее востребованными являются следующие группы антибиотиков: пенициллины, цефалоспорины, аминогликозиды, линкозамиды, левомицетины.
- Иммуностимулирующая терапия. Данное направление лечение направлено на повышение иммунной защищенности человека. Основные средства: Тималин, Тимактид, Вилозен, Тимоген, Иммунофан, Биостим.
- Инфузионная терапия. Решаются такие задачи: повышение общего объема крови, восстановление нормального кровообращения, нормализация параметров и состава крови, улучшение кровяной циркуляции по мелким сосудам, выведение из крови токсинов и медиаторов воспаления. Терапия проводится путем внутривенного введения солевых и белковых составов, кровезаменителей.
- Обеспечение полноценного питания. Если больной находится в очень тяжелом состоянии, проводится принудительное кормление: желудочный зонд через нос или внутривенная подача питательных растворов. Обязательный ежедневный минимум: белки 1,6-1,8 г при общей энергетической ценности 45-55 ккал на каждый килограмм массы тела.
- Дополнительная терапия. В зависимости от типа сепсиса и поражения органов назначаются дополнительные препараты: средства для нормализации функций сердца, печени, почек, витаминные комплексы, обезболивающие препараты, средства для стабилизации артериального давления.
- Оперативное лечение. Хирургическое вмешательство осуществляется в крайних случаях, когда терапия не дает эффекта. Основные задачи: удаление гнойных очагов и очистка от гноя, удаление пораженных тканей, выделяющих токсины при разложении, промывание зоны поражения антисептиков, обеспечение оттока продуктов гниения.
Сепсис крови — это очень опасная патология, которая нередко вызывает летальный исход. Только срочное принятие необходимых мер может помочь человеку.
Сепсис (в переводе с греч. дословно «гниение») – опасное инфекционное заболевание, вызванное попаданием в кровь возбудителей инфекции (грибков и бактерий). Протекает болезнь тяжело, быстро развивается, характеризуется отсутствием прогрессивной тенденции к скорейшему выздоровлению. В прошлом летальность при сепсисе крови доходила до 80%. Благодаря современным возможностям медицины, антибактериальная и противогрибковая терапии снизили летальность в несколько раз, однако и в наше время при снижении общего иммунитета и защитных свойств местных барьеров эта болезнь нередко завершается серьезными осложнениями, такими как миокардит, септический эндокардит, нагноительные процессы в суставах, костях, брюшине, плевре и внутренних органах, которые, в свою очередь, сами становятся источниками распространения инфекции, что приводит к глубокой инвалидности и даже смерти.
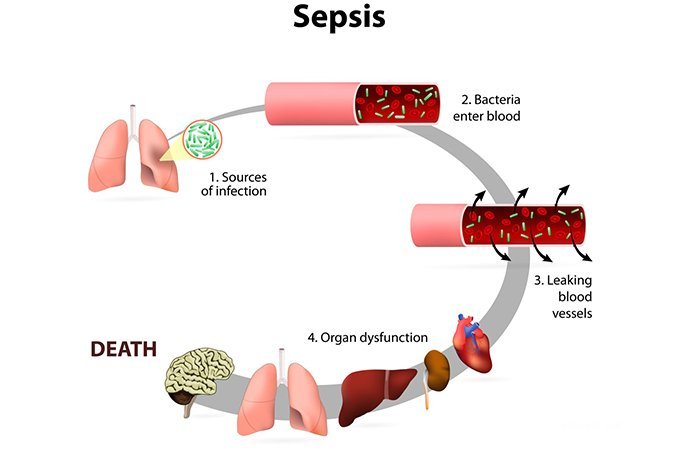
Причины возникновения сепсиса крови
Основные возбудители сепсиса – различные бактерии: стрептококки, менингококки, стафилококки, энтерококки, пневмококки, клебсиелла, сальмонелла, а также грибки рода Candida и Aspergillus.
Стоит отметить, что развитие сепсиса в большей степени обусловлено не особенностями того или иного возбудителя, а атипичным состоянием иммунной системы человека, неспособностью локализовать первичный очаг заражения. У некоторых людей один и тот же вирус может длительное время находиться на слизистой, не создавая угрозу ни здоровью, ни жизни, у других – он же способен вызвать сепсис крови с летальным исходом.
Чаще всего сепсис развивается у людей с пониженным иммунитетом после перенесенного серьезного заболевания, обильного кровотечения, тяжелой операции, вследствие недостатка питания или приёма иммуносупрессивных препаратов. Внедрение инфекции в кровь может произойти при местном поражении, в ходе хирургического вмешательства или других медицинских манипуляций.
Первичным очагом сепсиса обычно становится поражение мягких тканей, суставов, костей или внутренних органов: остеомиелит, мочеполовые инфекции, гнойные заболевания кожи, обширные ожоги и раны и др. Отдельного внимания заслуживают инфекции после родов и абортов. В те времена, когда медицинские аборты были официально запрещены, именно сепсис крови был первым фактором высокой смертности среди женщин.
Симптомы сепсиса
1. Общие симптомы сепсиса:
- Плохое самочувствие;
- Мигренеподобная боль;
- Отвращение к пище;
- Увеличение температуры тела до 39-40 о С;
- Периодические впадения в беспамятство;
- Озноб;
- Дрожание конечностей;
- Сильная потливость;
- Снижение массы тела;
- Учащенный пульс;
- Сыпь;
- Отеки, пролежни;
- Пожелтевшие слизистые оболочки.
Во время лихорадки температура особенно высоко поднимается ближе к ночи, а по утрам может быть в пределах нормы.
Если тело покрывается сыпью, то в большинстве случаев это происходит на руках, груди и животе. Размер и вид сыпи, которая совершенно не беспокоит больного, разнообразны.
Слизистые оболочки желтеют, если страдает печень, иногда и органы пищеварения не справляются со своими функциями, тогда пациент жалуется на рвоту, диарею.
2. Локальные симптомы сепсиса крови:
Если сепсис имеет внешнее проявление, тогда очаг инфекции, как правило, представляет собой рану с припухшими краями и выделяющейся жидкостью, которая внешне напоминает нечистую воду и неприятно пахнет.
При хроническом течении сепсиса симптомы его мало выражены. В течение длительного периода времени человек просто плохо себя чувствует. В некоторых случаях проявления болезни вообще напоминают совершенно другие заболевания, что особенно усложняет диагностику сепсиса.
При тяжелых формах сепсиса возможно развитие бактериально-токсического шока. При таком осложнении состояние больного крайне тяжелое, температура тела резко подскакивает до 40-41 о С, сердечный ритм возрастает до 150 ударов в минуту.

Диагностика сепсиса крови
Главная задача медиков – постоянная бдительность за состоянием больного.
Основные направления диагностики сепсиса:
- Выявление у пациента хотя бы двух признаков ССВО (синдром системного воспалительного ответа) из следующих: лихорадка или гипотермия, тахикардия, тахипноэ (учащенное поверхностное дыхание), лейкопения или лейкоцитоз;
- Выявление первичного очага инфекции: абсцесса, фурункула, флегмоны, гнойной раны и т.п.
Обнаружение у больного первичного очага инфекции и критериев ССВО дает основание заподозрить у него сепсис крови, следовательно – срочно госпитализировать и начать интенсивное полноценное лечение сепсиса, более же глубокое обследование производят уже в процессе терапии.
Подтверждением факта заражения крови в ходе диагностики сепсиса являются нарушения сознания, артериальная гипотония, тромбоцитопения.
Особенно тяжело диагностировать сепсис в тех случаях, когда у пациента выявляют признаки ССВО, однако при этом отсутствуют признаки наличия очага инфекции. В таком случае первоочередной задачей становится именно комплексное срочное обследование, которое подразумевает применение всевозможных исследований с целью определения локализации очага инфекции: рентгенография, компьютерная и магнитно-резонансная томография, эхокардиография, УЗИ, пункции подозрительных участков тела, ректальное и вагинальное исследование, лапароскопия, эндоскопия и т.д.
При обнаружении очага воспаления из него берут образцы крови для выявления возбудителя. Причем, берут не менее двух-трех проб крови из разных вен (по 10 мл из каждой), так как количество грамотрицательных бактерий в крови, как правило, не превышает 10 1/мкл. Кроме того, требуется длительная инкубация крови. На успех данной процедуры влияет множество факторов, в частности ранее проведенная антимикробная терапия может стать причиной отрицательного результата посева. По этим причинам все анализы крови подтверждают бактериологическими исследованиями материала из очага, осмотром слизистых оболочек и высыпаний на коже.
Лечение сепсиса
Комплексное лечение сепсиса направлено на:
- Устранение очага инфекции;
- Борьбу с интоксикацией организма;
- Повышение защитных функций организма;
- Симптоматическое лечение;
- Предотвращение/устранение осложнений.
Сепсис новорожденных
Особенно предрасположены к сепсису новорожденные, в частности недоношенные детки по причине ослабленного иммунитета. Именно они относятся к группе риска, так как в их случае сепсис может развиться молниеносно.
Пути заражения: внутриутробно (через плаценту), во время родов (при глотании околоплодных вод, аспирации, через пупок), после рождения заражение сепсисом новорожденного может произойти через воздух, нечистое белье, нечистые руки обслуживающего персонала и молоко матери, если она сама больна сепсисом.
Смертность среди младенцев при заражении крови очень высока (до 50%), поэтому при любом подозрении на сепсис новорожденных, лечение должно начаться в экстренном порядке.
Лечение сепсиса новорожденных направлено на сохранение жизни ребенку и проводится под постоянным контролем специалистов.
Общие сведения о заболевании
 Заражение крови (сепсис) – это острое или хроническое заболевание, которое возникает вследствие проникновения в организм бактериальной, вирусной или грибковой флоры. Многие люди считают, что сепсис крови развивается после нагноения тяжелых ран, однако, в реальности существует множество других «ворот», через которые инфекция может проникнуть в кровеносную систему, причем очень часто получается, что истинные причины болезни выяснить так и не удается.
Заражение крови (сепсис) – это острое или хроническое заболевание, которое возникает вследствие проникновения в организм бактериальной, вирусной или грибковой флоры. Многие люди считают, что сепсис крови развивается после нагноения тяжелых ран, однако, в реальности существует множество других «ворот», через которые инфекция может проникнуть в кровеносную систему, причем очень часто получается, что истинные причины болезни выяснить так и не удается.
Главная опасность сепсиса заключается в том, что оно может протекать очень быстро, иногда молниеносно. На практике, сепсис, лечение которого было начато слишком поздно, нередко приводит к смерти человека уже через несколько часов после появления первых симптомов. Разумеется, подобные последствия вызывают огромное беспокойство в научной среде, и именно поэтому сотни исследователей из разных стран мира работают над поиском новых методов, которые бы позволили вовремя выявить сепсис у детей и взрослых, и свели бы к минимуму развитие серьезных осложнений.
Этиология заболевания
В качестве возбудителей сепсиса выступают самые разные микроорганизмы: стафилококки, менингококки, пневмококки, кишечная палочка, микобактерия туберкулеза, клебсиелла, грибы типа Candida, вирусы герпетиморфной группы. Стоит отметить, что развитие сепсиса связано не столько с свойствами самих возбудителей, сколько с состоянием организма человека и его иммунитета. Снижение эффективности защитных барьеров приводит к тому, что наши охранные системы уже не могут вовремя локализовать вредных возбудителей и тем более предотвратить их проникновение внутрь различных органов.
Если же говорить о наиболее распространенных способах заражения сепсисом, то стоит отметить, что они зависят от типа конкретного возбудителя. Для каждого из них характерны свои особенности и эпидемиологические предпосылки. Особняком стоят лишь случаи, когда у больных развивается внутрибольничный сепсис, симптомы которого иногда дают о себе знать даже после вдыхания плохо очищенного воздуха в палатах (в 60% проб выявляются потенциально опасные микроорганизмы). Также можно выделить и другие пути инфицирования, определяющие основные симптомы сепсиса:
- черезкожный сепсис;
- оральный;
- акушерско-гинекологический;
- отогенный;
- криптогенный;
- заражение крови, происходящее вследствие хирургических и диагностических манипуляций.
Выявление «ворот», через которые проник сепсис, имеет огромное значение для успешного лечения пациентов. Ранняя диагностика сепсиса позволяет вовремя выявить инфекцию, отделить ее от случаев кратковременного нахождения микробов в крови и активизировать защитные системы организма.
Как мы уже сказали выше, для развития сепсиса необходимо соблюдение некоторых условий, в частности:
- наличие первичного очага (он должен быть связан с кровеносной системой или лимфатическими сосудами);
- многократное проникновение возбудителей в кровь;
- формирование вторичных очагов, которые в дальнейшем также поставляют возбудителей;
- неспособность организма организовать необходимую иммунную защиту и спровоцировать реакции против вредных микробов.
Только если все эти условия соблюдены и у больного имеются соответствующие клинические признаки инфекции, врачи диагностируют сепсис крови. Развитие сепсиса провоцируется тяжелыми заболеваниями (диабет, раковые опухоли, рахит, ВИЧ, врожденные дефекты иммунной системы), терапевтическими мероприятиями, травмами, длительным приемом иммунодепрессивных препаратов, рентгенотерапией и некоторыми другими факторами.
Симптомы сепсиса
Жалобы больных весьма разнообразны, но основное внимание следует уделить следующим симптомам сепсиса:
- сильный озноб;
- повышение температуры тела;
- изменение психического состояния пациента (эйфория или, наоборот, апатия);
- усталый, безучастный взгляд;
- бледность кожных покровов;
- впалость щек;
- гиперемированость лица;
- обильное потоотделение;
- петехиальные кровоизлияния в виде полос и пятен на поверхности предплечий и голеней.
Кроме того, сепсис может проявляться герпесом на губах, кровоточивостью слизистых оболочек полости рта, затрудненным дыханием, появлением уплотнений и гнойничков на коже. Несмотря на обилие симптомов сепсиса, температура, озноб и потливость остаются главными признаками, по которым можно выявить сепсис крови. Приступы озноба соответствуют массивному выходу токсинов из очагов воспаления в кровь, после чего у больных всегда повышается температура и появляется обильный пот. Нередко люди вынуждены по нескольку раз в день менять нижнее белье, которое буквально пропитывается потом. Заметим, что при любых подозрениях на сепсис, лечение необходимо начинать как можно быстрее, поскольку инфекция крайне опасна и может привести к летальному исходу.
Диагностика сепсиса
При диагностике сепсиса у больных берутся образцы крови из очага воспаления. В дальнейшем из взятых проб пытаются выделить возбудителя, причем для этого требуются многократные посевы и длительная инкубация. На успех данной процедуры оказывают влияние множество факторов. В частности, нередко врачи получают отрицательные результаты по причине проведенной ранее антимикробной терапии или же вследствие медленного роста количества возбудителей. Чтобы избежать неправильных выводов, анализы крови должны подтверждаться бактериологическими исследованиями материалов и тщательным осмотром высыпаний на коже и слизистых оболочках.
Лечение сепсиса
 Эффективное лечение сепсиса является одной из важнейших задач современной медицины. По сути дела, оно ничем не отличается от лечения других инфекционных процессов, но при этом врачи должны обязательно учитывать высокий риск летального исхода и развития серьезных осложнений. Во главу угла ставятся следующие мероприятия:
Эффективное лечение сепсиса является одной из важнейших задач современной медицины. По сути дела, оно ничем не отличается от лечения других инфекционных процессов, но при этом врачи должны обязательно учитывать высокий риск летального исхода и развития серьезных осложнений. Во главу угла ставятся следующие мероприятия:
- борьба с интоксикацией;
- противодействие вредоносной микрофлоре;
- стимуляция иммунобиологических резервов организма;
- коррекция нарушений в работе жизненно важных систем и органов;
- симптоматическое лечение.
Больным сепсисом назначается диета и рекомендуется полный покой. Состояние очага воспаления постоянно контролируется для своевременного предупреждения острых реакций. Пациентам назначаются большие дозы антибиотиков, в тяжелых случаях – кортикостероиды. Также больным сепсисом делают переливание плазмы крови, вводят гамма-глобулин и глюкозу. При развитии дисбактериоза и других нежелательных эффектов принимают симптоматические средства. Если улучшения состояния не наблюдается, врачи рассматривают вопрос о хирургическом лечении. В ряде случае оно действительно необходимо, ведь, если специалисты колеблются слишком долго, сепсис у детей и взрослых может привести к летальному исходу. Оперативное вмешательство включает в себя: вскрытие абсцессов, перевязку вен при тромбофлебите, ампутацию конечностей и другие подобные мероприятия.
Сепсис новорожденных
Частота заболеваемости сепсисом новорожденных составляет 1-8 случаев на 1000. Смертность довольно высока (13-50%), поэтому при любых подозрениях на сепсис, лечение и диагностика должны проводиться как можно быстрее. В группу особого риска попадают недоношенные дети, поскольку в их случае заболевание может развиваться молниеносно из-за ослабленного иммунитета.
Сепсис попадает в организм ребенка разными путями. Ранние формы сепсиса обычно объясняются трансплацентраным проникновением и инфицированием гематогенным путем или же контактом с зараженной влагалищной флорой во время родов. Поздний сепсис новорожденных также связан с инфицированием влагалищной микрофлорой, но по ряду неясных причин он проявляется значительно позднее (на 2-3 неделе жизни). Возможна активизация внутрибольничной формы заболевания, когда возбудители проникают в кровь в результате несоблюдения санитарно-гигиенических правил или сопутствующего развития тяжелых болезней.
Лечение сепсиса новорожденных учитывает возраст пациентов и проводится только под контролем опытных специалистов, которые определяют набор препаратов и процедур, необходимых для сохранения жизни ребенка.
Видео с YouTube по теме статьи:
 26-07-2019
26-07-2019 0 Просмотров
0 Просмотров 0 комментариев
0 комментариев 0 Рейтинг
0 Рейтинг