Ишемия кишечника – это состояние, которое характеризуется нарушением кровообращения в системе кишечных сосудов, что приводит к недостаточному питанию пищеварительной системы. На фоне ишемии может развиваться некроз – отмирание стенки кишечника, которое сопровождается рядом тяжелых осложнений.
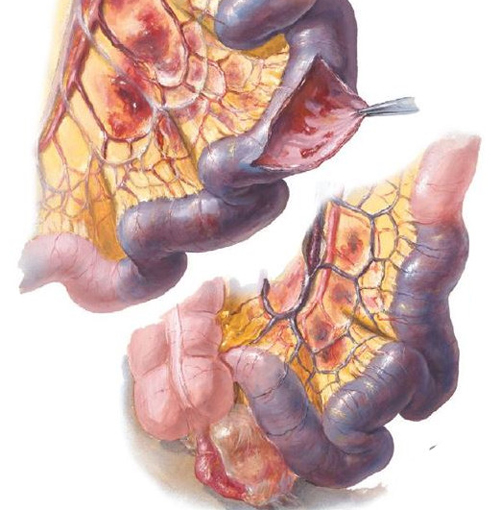
Классификация
По течению заболевания
- Острая ишемия. Состояние возникает внезапно, симптомы развиваются очень быстро. Острое течение заболевания характерно для тех случаев, когда идет полное перекрытие крупного артериального сосуда.
- Хроническая ишемия. Другая форма патологии характеризуется постепенным развитием симптоматики, часто имеет стертое течение. Хроническая ишемия – это тоже опасное состояние, так как она может резко перейти в острую форму и вызвать некроз. Патология возникает при нарушении проходимости мелких сосудов или при неполном перекрытии просвета крупной артерии.
По механизму возникновения
- Окклюзионная форма. Состояние возникает на фоне закупорки просвета сосуда каким-либо образованием (тромбом, эмболом, атеросклеротической бляшкой).
- Неокклюзионная форма. Такая ишемия может быть вызвана изменениями в системе кровообращения – нарушением работы сердца, снижением давления.
В зависимости от поврежденного сосуда
- Колитическая форма. При такой форме поражаются артерии, которые кровоснабжают толстый кишечник. Ишемический колит встречается наиболее часто, особенно у пациентов пожилого возраста.
- Мезентериальная форма. Развивается на фоне поражения мезентериальных артерий, кровоснабжающих тонкую кишку.
- Венозная форма. В более редких случаях заболевание может быть вызвано нарушением оттока крови от кишечника по венозным сосудам. Такое состояние чаще ассоциировано с обструкцией вены тромбом.
Симптомы
Местные проявления
 острая боль в животе, локализующаяся по всей поверхности брюшной стенки;
острая боль в животе, локализующаяся по всей поверхности брюшной стенки;- учащение дефекации, болезненность во время отделения каловых масс;
- вздутие живота, метеоризм;
- тошнота, рвота;
- изменение характера каловых масс (жидкий стул с примесью крови).
Общие проявления
- лихорадка, озноб;
- общая слабость;
- снижение массы тела;
- отсутствие аппетита из-за страха усиления болей в животе.
Общие симптомы в большей степени характерны для хронической ишемии. При данном состоянии они могут сохраняться в течении нескольких недель или месяцев, постепенно прогрессируя.
Причины
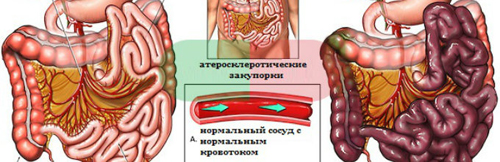
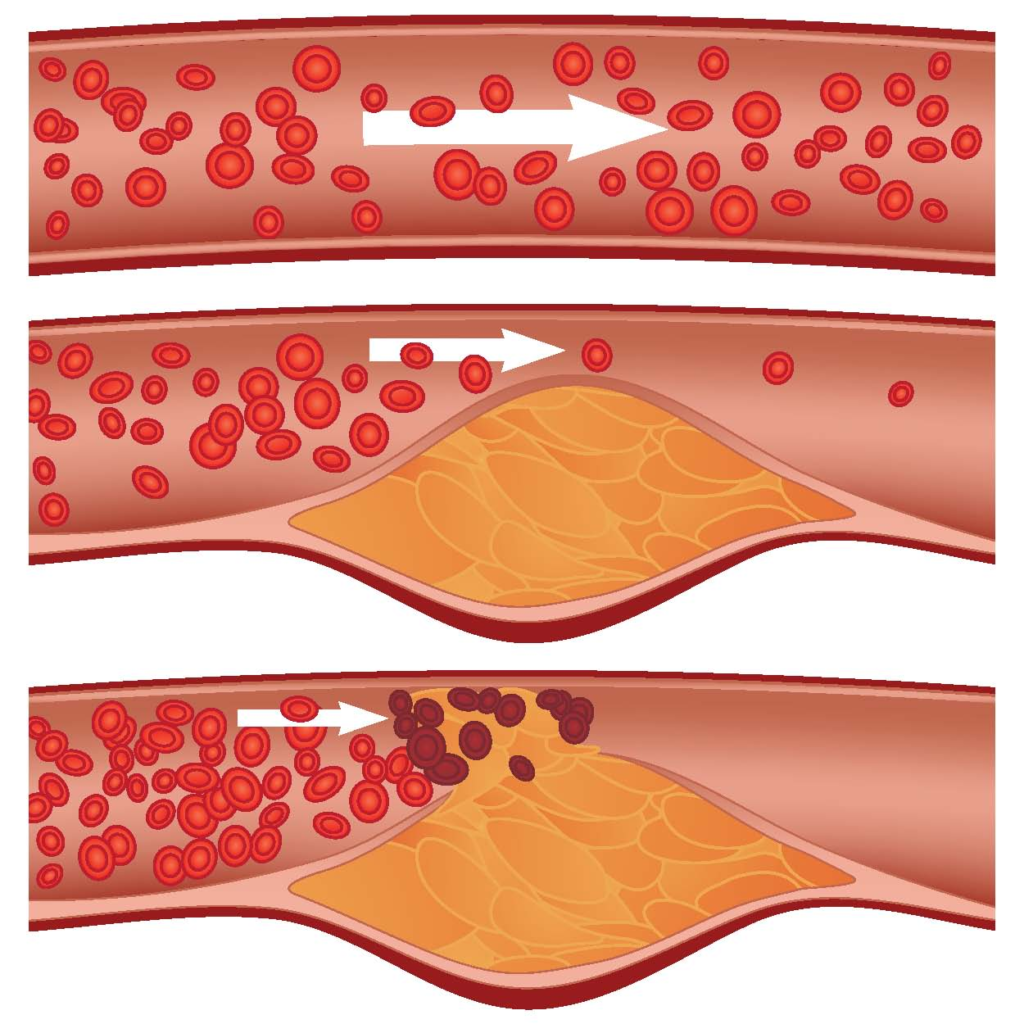
- Атеросклероз артерий кишечника. При развитии атеросклероза в стенке сосуда формируется жировая бляшка, выступающая в просвет артерии и частично препятствующая току крови. Наиболее часто на фоне атеросклероза развивается хроническая ишемия, однако при тяжелой форме заболевания бляшка перекрывает просвет сосуда полностью, что приводит к резкому обострению процесса.
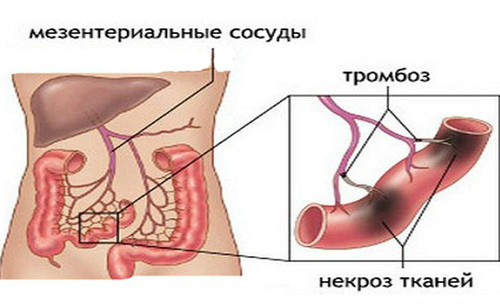
- Тромбоз сосудов. Тромб – это сгусток крови, который формируется на месте микроповреждения сосуда. Его формирование является естественной защитной реакцией организма, необходимой для предотвращения кровотечений. Однако при нарушении баланса в системе гемостаза возникает повышенная склонность к тромботизации, которая сопровождается активным разрастанием сгустка и сопутствующей ему ишемией тканей.
- Эмболизация артерий и вен. Эмбол — это фрагмент тромба, который отрывается от места первичной локализации и с током крови мигрирует в другие ткани. Эмболы могут полностью закупоривать мелкие сосуды кишечника, вызывая острую ишемию.
- Сдавление кишечника. При сильном давлении на стенку кишечника перекрывается просвет сосудов и нарушается питание тканей. Данное состояние может быть вызвано целым спектром патологий – опухолями кишечника и близлежащих органов, грыжами, стриктурой или инвагинацией петель органа.
- Гипотензия (низкое артериальное давление). Снижение давления в кровеносной системе приводит к тому, что интенсивность кровообращения значительно уменьшается, и кислород не доходит до тканей в достаточном количестве. На фоне артериальной гипотензии развивается централизация кровообращения – обеспечение кровью жизненно важных органов (мозга, сердца) в ущерб другим системам, в том числе и кишечнику. Гипотензия может быть спровоцирована большой потерей крови, сердечной недостаточностью, приемом некоторых лекарств.
- Патологии, вызывающие воспаление сосудистой стенки. На фоне воспаления в оболочке сосуда активируется процесс тромбообразования, который приводит к частичной или полной закупорке просвета артерии. Активировать тромботизацию могут такие патологии, как системная красная волчанка, васкулиты различного происхождения.
- Воздействие лекарственных и токсических веществ. Резкое сужение сосудов может вызвать ишемию кишечника по необструктивному типу. Сосудосуживающий эффект характерен для многих «сердечных» препаратов, эстрогена и его аналогов, а также для некоторых наркотических веществ – кокаина, метамфетамина.
Диагностика
 КТ- или МРТ-ангиография. Точная диагностика ишемии возможна только при обнаружении причины нарушения кровообращения. Это возможно при обследовании сосудов кишечника с контрастным веществом, которое вводится внутривенно. Дефект наполнения сосуда, определяющийся при проведении КТ или МРТ, свидетельствует о нарушении кровообращения и наличии ишемии. В более редких случаях используется классическая ангиография, однако она гораздо менее информативна.
КТ- или МРТ-ангиография. Точная диагностика ишемии возможна только при обнаружении причины нарушения кровообращения. Это возможно при обследовании сосудов кишечника с контрастным веществом, которое вводится внутривенно. Дефект наполнения сосуда, определяющийся при проведении КТ или МРТ, свидетельствует о нарушении кровообращения и наличии ишемии. В более редких случаях используется классическая ангиография, однако она гораздо менее информативна.- Допплеровское исследование. Методика относится к способам УЗИ-диагностики. В ходе процедуры можно оценить скорость кровообращения, обнаружить участки отсутствия или замедления циркуляции.
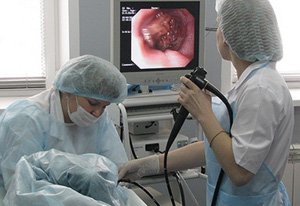
- Колоноскопия. Эндоскопическое исследование можно отнести к дополнительным способам диагностики. Обнаружить закупорку сосудов с помощью колоноскопии невозможно, однако косвенно о наличии ишемии можно судить по локализации участков некрозов в стенке кишечника.
- Диагностическая лапароскопия. В некоторых случаях установить причину возникновения симптомов очень сложно. Для окончательного определения диагноза может быть проведена диагностическая малоинвазивная операция – лапароскопия. Она позволяет изнутри осмотреть состояние органов брюшной полости и обнаружить возможные нарушения. При обнаружении изменений кишечника врач может удалить их с помощью лапароскопического инструментария.
Лечение
Хирургическое лечение
Методы
 Резекция участка кишечника. При наличии некроза в ишемизированной ткани проводится радикальная операция – иссечение фрагмента пищеварительной системы и наложение анастомоза на концы кишечника.
Резекция участка кишечника. При наличии некроза в ишемизированной ткани проводится радикальная операция – иссечение фрагмента пищеварительной системы и наложение анастомоза на концы кишечника.- Колостомия. При обширном некрозе, когда невозможно сопоставление здоровых участков кишечника, накладывается стома – прямое сообщение толстой кишки с внешней средой. Каловые массы при этом будут отходить через данное отверстие. Операция значительно осложняет жизнь пациента, но в некоторых случаях без наложения колостомы обойтись невозможно.
- Ангиопластика. При отсутствии некроза кишечника можно провести менее радикальную операцию, которая будет затрагивать только пораженный сосуд. В место сужения артерии вводится специальный стент, который растягивает сосуд и не дает ему схлопываться. За счет этого восстанавливается нормальное кровообращение, что позволяет избежать некроза кишечника.
- Шунтирование. Сосудистая операция представляет собой наложение обходного пути – шунта, который будет соединять здоровые участки сосуда в обход места закупорки.
Восстановительный период
В период восстановления после операции пациенту необходимо соблюдать ряд правил:
 ограничить физическую нагрузку, отказаться от тяжелых тренировок и сложной работы;
ограничить физическую нагрузку, отказаться от тяжелых тренировок и сложной работы;- нормально высыпаться, нормализовать режим дня;
- принимать поливитамины;
- снизить уровень стресса;
- отказаться от вредных привычек (курения, употребления алкоголя) хотя бы на период восстановления после операции;
- скорректировать свой рацион, исключить из него вредные продукты;
- питаться регулярно по графику, примерно 4-5 раз в день небольшими порциями.
| Рекомендуемые продукты | Нерекомендуемые продукты |
|
|
Медикаментозная терапия
Медикаментозная терапия применяется исключительно как дополнительный метод лечения. Она позволяет улучшить состояние пациента и подготовить его к операции, а также избежать осложнений после ее проведения. Без хирургического лечения устранить ишемию кишечника невозможно.
Используются следующие группы препаратов:
 Тромболитики. Препараты оказывают влияние на тромб, способствуя его рассасыванию, благодаря чему просвет сосуда очищается. Лекарство имеет определенный срок действия – воздействует только на «свежие» тромбы. Если сгусток образовался давно, то тромболитическая терапия будет малоэффективна.
Тромболитики. Препараты оказывают влияние на тромб, способствуя его рассасыванию, благодаря чему просвет сосуда очищается. Лекарство имеет определенный срок действия – воздействует только на «свежие» тромбы. Если сгусток образовался давно, то тромболитическая терапия будет малоэффективна.- Антикоагулянты. Препараты влияют на систему свертывания, ингибируя ее активность. Такой эффект позволяет избежать повторного возникновения тромбов, что особенно важно в период реабилитации после операции.
- Сосудорасширяющие средства. Препараты увеличивают просвет сосудов и ускоряют ток крови, что способствует восстановлению нормального кровообращения.
Прогноз и осложнения
При своевременной диагностике заболевания и острая, и хроническая форма ишемии хорошо поддается лечению. Длительное отсутствие терапии приводит к появлению тяжелых осложнений, которые значительно ухудшают прогноз для пациента.
На фоне ишемии кишечника могут возникать:
- Некроз стенки органа. Длительное отсутствие кровоснабжения приводит к выраженной гипоксии, на фоне которой ткань кишечника отмирает. Наличие некротизированных участков – это прямое показание к радикальной резекции участка кишечника.
- Стеноз кишечника. На фоне недостаточного содержания кислорода может возникать сужение просвета органа, что в дальнейшем приводит к нарушению проходимости пищеварительной системы.
При резком сужении или закупорке сосудов кишечника отсутствует снабжение тканей кислородом. Такое состояние называется ишемическим поражением толстого или тонкого отдела кишечника. При проблеме с кровоснабжением кишечника происходит некротическое повреждение с необратимым отмиранием тканей. Состояние характеризуется сильной болью. Острая ишемия возникает неожиданно и требует оказания неотложной хирургической помощи. Хроническая ишемия с постепенным развитием должна подвергнуться тщательному консервативному лечению.
Существует несколько разновидностей ишемии кишечника. Классификация осуществляется по локализации, характеру и особенностям течения.
Ишемия толстой кишки
Состояние еще называют ишемический колит. Поражает ишемия толстой кишки пожилых людей возрастной группы от 60 лет. Есть случаи заболевания в молодом возрасте. Не всегда есть возможность установить причину появления патологии. К основным этиологическим факторам относятся:
- Большое количество жировой ткани внутри крупных артерий или атеросклероз.
- Хронический панкреатит.
- Выраженная гипотензия, вызванная сильными кровопотерями, травмами, операциями, сердечными заболеваниями.
- Тромбоз артерий. Когда кровяной сгусток блокирует ток крови по артериям, снабжающим орган.
- Кишечная обструкция, которая часто провоцируется рубцеванием тканей, грыжей, опухолевыми новообразованиями.
- Ранее проведенные хирургические вмешательства по устранению патологий кровеносных сосудов, сердца, ЖКТ, половых органов.
- Заболевания, повышающие или снижающие свертываемость: волчанка, гемоглобинопатия, васкулит сосудов.
- Бесконтрольный прием препаратов для сужения сосудистых стенок, особенно от сердечных болей, против головных болей, или гормональных лекарств, например, эстрогена.
- Употребление метамфетаминая, кокаина.

Ишемия толстого отдела кишки проявляется:
- внезапной резкой болью слева в подвздошной области;
- видоизменением кровяных сгустков в каловых массах;
- быстрым развитием.
Острая мезентериальная ишемия
Нарушение кровоснабжения тонкой кишки провоцируется ослаблением циркуляции крови через мезентериальные артерии в брыжейке этого отдела. Патология возникает неожиданно и характеризуется наличием:
- Кровяных бляшек в артерии — тромбов, блокирующих ток крови в органе. Сгустки образуются при постоянной аритмии или запущенной сердечной дисфункции.
- Атеросклероз, вызывающий замедление кровотока.
- Хроническая ишемия тонкого отдела кишки.
- Выраженная гипотензия, которая провоцируется болевым шоком, сердечной дисфункцией, определенными медикаментами.
- Расслоение аорты брыжейки.
Хроническая мезентериальная ишемия
Состояние развивается на фоне постоянного жироотложения на внутренних артериальных стенках. Прогрессирование хронической формы чревато развитием острой формы ишемии.
Мезентериальный венозный тромбоз
Такое состояние развивается на фоне закупорки вены тромбом. Вены идут от тканей кишечника, следовательно, при их блокировке кровь не находит выхода из органа. В результате кровь накапливается в сосудах, их стенки утолщаются. На этом участке могут возникнуть кровотечения. Причины возникновения:
- инфицирование брюшины;
- тяжелое травмирование живота;
- образование опухоли в ЖКТ;
- определенные виды гормонального лечения;
- воспаления кишечника, такие как болезнь Крона, дивертикулит, язвенный колит;
- патологии, препятствующие образованию тромбов.
Факторы риска
Общими провоцирующими факторами развития ишемии кишечника являются:
- сахарный диабет, синдром гиперхолестеринемии, повышенное давление, курение, пожилой возраст, которые вызывают атеросклероз;
- сильные отклонения давления ниже/выше нормы;
- сердечные дисфункции, такие как аритмия, хроническая недостаточность;
- злоупотребление лекарствами, наркотиками;
- нарушение фактора свертываемости при антифосфолипидном синдроме, наследственной гемоглобинопатии.
Причины
Существует две большие группы ишемий, возникающих по определенным причинам:
- Окклюзионная ишемическая болезнь. Патология провоцируется тромбозом вен и венозных каналов, тромбозом, эмболией брыжеечных артерий, когда в крови присутствуют атипичные тела. Предрасполагающими факторами являются:
- операции по протезированию сердечного клапана;
- пороки сердца;
- мерцательная тахиаритмия.
Тромбоз обычно вызывает сокращение эвакуаторной функции сердца и атеросклероз. Закупорка брыжеечных вен — редкое явление, возникающее из-за перитонита, повышения фактора свертываемости, подъема давления в портальной вене, воспаления внутренних органов.
- Неокклюзионная ишемическая болезнь. Относится к частым явлениям. Наиболее вероятные причины:
- сбой сердечного ритма (аритмия);
- артериальная гипотония;
- сердечная дисфункция;
- прием определенной группы лекарств;
- обезвоживание.
Также различают острую, вызванную тромбозом, и хроническую, вызванную атеросклерозом, формы ишемии.
Симптомы
В зависимости от характера течения симптомокомплекс проявляется по-разному. Например, острая форма появляется внезапно, развивается быстро и характеризуется ярко выраженными симптомами. Хроническая форма характеризуется постепенным развитием. Первым признаком ишемии является резкая, острая боль, расположенная в пупковой области и верхнем правом квадранте живота. Если от недостатка кислорода страдает задняя стенка, это провоцирует бурную перистальтику и лжепозывы к дефекации. Ранние стадии характеризуются наличием:
- сильным подташниванием;
- обильной рвотой;
- сильным поносом с примесями крови в стуле.
При остром проявлении сразу возникает инфаркт слизистой кишечника, затем развиваются остальные симптомы. Уже в первый час появляется следующая клиническая картина:
- волнообразные, сильные болевые приступы после еды длительностью до 2 часов, которые проходят самостоятельно и вновь возникают после трапезы (ощущения схожи с аппендицитом);
- резка потеря массы тела;
- отказ от еды;
- диспептические расстройства;
- подъем температуры;
- исчезновение перистальтики.
Одновременно могут развиться признаки сильной интоксикации организма и перитонит.
Симптомы острой ишемии
Клиническая картина отличается выраженностью и интенсивностью:
- внезапная боль в животе и его существенное увеличение в объеме;
- сильные позывы к опорожнению кишечника;
- учащение дефекации;
- наличие кровяных сгустков в каловых массах;
- постоянное подташнивание со рвотой;
- подъем температуры тела.
Симптомы хронической ишемии
Клиническая картина включает следующие симптомы:
- режущие боли;
- чувство переполнения, не покидающее 30 минут после трапезы;
- продолжительность дискомфорта — 1—3 часа;
- прогрессирование боли от недели до нескольких месяцев;
- отказ от пищи из-за связи с болезненностью;
- снижение веса;
- подташнивание со рвотой;
- вздутие живота;
- понос.
Диагностика
Для постановки диагноза используется комплекс методов:
- Классическая ангиография. Для получения качественных снимков в бедренную артерию вводится катетер, который продвигается до отходящих от аорты мезентериальных сосудов. Через кратер вводится рентгеноконтрастная суспензия, окрашивающая сосудистую сетку. Производится ряд снимков.
- Магнитно-резонансная ангиографии внутренних органов и сосудистых сплетений. Изображение передается в 3D-формате, что позволяет точно определить локализацию очагов патологии.
- Анализ крови на содержание лейкоцитов.
- УЗИ-допплер. Метод позволяет определить скорость передвижения крови по сосудистой сетке, и определить место патологического сужения, закупорки.
- Колоноскопия. Техника позволяет детально изучить состояние толстого кишечника. Для этого в прямую кишку вводится зонд, оснащенный камерой и оптикой.
- Эндоскопия. Процедура позволяет тщательно исследовать тонкий отдел кишечника. Для этого вводится эндоскоп с камерой и оптикой через рот.
Лечение
Существует два подхода в лечении ишемии кишечника:
- Медикаментозный курс, направленный на восстановление кровотока. Назначаются:
- антибиотики для страховки от инфекции;
- препараты для растворения старых и предотвращения образования новых тромбов;
- медикаменты, расширяющие сосуды и улучшающие кровоток — вазодилататоры.
- антикоагулянты, снижающие свертываемость крови курсом 3—6 месяцев (лекарства применимы при отсутствии повреждений в кишечнике).
- Хирургическая тактика. Подбирается для каждого случая индивидуально. Показание:
- угроза жизни;
- сильные повреждения кишечника.
В период лечения нужно отказаться от приема любых сосудосуживающих лекарств (гормональных, некоторых сердечных и средств от мигрени).
Операция
Применяются несколько техник:
- Шунтирование в обход закупоренного участка с удалением некротизированной части стенки или тромба. Шунт может быть выполнен в виде синтетического протеза или сделан из бедренной вены больного.
- Ангиопластика с шунтированием для расширения суженного участка.
- Трансаортальная эндартерэктомия с удалением атероматозных бляшек через брюшную полость.
- Стентирование с установкой стента (проволочного цилиндра) в месте сужения, который предотвращает повторное сужение. Техника может применяться в качестве дополнения к ангиопластике.
После операции на кишечнике проводится лечение медикаментами.
Последствия
К осложнениям болезни относятся такие патологические состояния, как:
- Некроз или отмирание кишечных тканей. Некротический процесс прогрессирует при полном отсутствии снабжения клеток кислородом. Устранять патологию нужно в срочном порядке оперативным путем. Для этого удаляются отмершие участки, создается колостома (отверстие в животе для самоочистки кишечника в обход ануса).
- Сужение кишечника. При ишемии активно рубцуется ткань, которая со временем сужает просвет органа. Для устранения дефекта нужна операция.

Абдомиальный ишемический синдром
Состояние развивается при постоянных болях после каждого приема пищи, которая провоцирует резкий приток крови к желудку. Синдром проявляется в виде характерной кишечной боли, появляющейся через полчаса после трапезы и длящейся до 3 часов. Диагноз ставится путем проведения ангиографии с одновременным расширением суженных участков. Опасность состояния — возможность рецидива. Выход из ситуации — установка стентов внутри сосудов.
Васкулиты брыжеечных сосудов
Состояние характеризует сильное поражение мелких сосудов кишечника, расположенных в мезентериальном русле. При прогрессировании процесса затрагиваются крупные артерии брыжейки. Результатом такого состояния является сегментарная ишемия кишечника.
Прогноз
При своевременном обнаружении и правильном подборе препаратов, ишемия кишечника не прогрессирует, а состояние больного улучшается. В противном случае возникают серьезные осложнения, и создается угроза жизни.
Профилактика
Снизить риск развития кишечной ишемии можно при соблюдении следующих правил:
- здоровое питание, включающее свежие фрукты, овощи, цельные злаки и с ограничением алкоголя, животных жиров, сладостей, копченостей;
- отказ от курения;
- контроль хронических заболеваний;
- подвижный образ жизни с ежедневной зарядкой.
Когда нужна срочная помощь?
При возникновении первых признаков начала развития ишемии следует в ближайшее время обратиться к врачу, так как со временем может возникнуть острое нарушение кровоснабжения. Если же появились сильные боли, мешающие сидеть и двигаться, следует в срочном порядке вызвать врача.

Кишечник, как и все органы, требует питания для обеспечения своего бесперебойного функционирования. В поступлении белка, витаминов, энергетических и пластических материалов нуждаются не только клетки внутреннего слоя, но и «проживающие» микроорганизмы. У взрослого человека они составляют массу до двух кг.
Ишемия кишечника развивается по аналогии с изменениями венечных сосудов сердца, часто одновременно. Не зря ее называют «брюшной жабой» (стенокардия — «грудная жаба»). Ее результатом является нарушение проходимости кишечных артерий с последующим образованием некротических участков в кишечнике.
От каких артерий зависит кровоснабжение кишечника?
Кровоснабжение в брюшной полости зависит от трех основных артериальных стволов:
- чревной артерии,
- нижней и верхней брыжеечных (мезентериальных).
Они «забирают» на себя 40% общего кровотока организма. Между сосудами существует обширная сеть вспомогательных коллатеральных веток, которые берут на себя компенсаторную роль при нарушении проходимости крови по основным артериям.
От чревного ствола питается начальный отдел кишечника и все органы желудочно-кишечного тракта, лежащие в верхнем этаже брюшной полости. Он отходит непосредственно от брюшной аорты в области диафрагмального отверстия пищевода, по длине составляет всего 2 см. Место известно как одна из «излюбленных» локализаций атеросклеротических бляшек.
Брыжеечные артерии также отходят от брюшной аорты, но ниже чревного ствола. От верхней мезентериальной артерии питаются:
- тонкий кишечник (кроме 12-перстной кишки);
- слепая;
- восходящая;
- ½ поперечно-ободочной кишки.
От нижней артерии кровоток направляется в:
- левую половину поперечно-ободочной кишки;
- нисходящую;
- сигмовидную;
- прямую кишку.
Как влияет особенность кровоснабжения на риск ишемии в зоне артерий?
Расположение нижней чревной артерии и хорошо развитая сеть анастомозов между ветвями делают ее менее уязвимой для процессов стенозирования. Поэтому ишемия кишечника, расположенного в левой половине живота, возникает довольно редко. Для этого необходимы сопутствующие болезни с поражением верхней артерии, коллатералей или брюшной аорты.
Чревный ствол и верхняя брыжеечная артерия отходят под прямым углом. Это способствует тромбообразованию, оседанию эмболов, микроорганизмов.
Хирургами отмечены закономерности:
- Тромбоз и эмболия чаще встречаются в зоне верхней брыжеечной артерии, здесь же больше возможностей для развития воспаления (артериита). Анатомически выделяются отдельные участки кишечника между ветвями отходящих мелких артерий, которые представляют собой наиболее вероятные зоны некроза.
- В русле нижней артерии чаще развивается атеросклероз.
- Проходимость чревного ствола более зависит от анатомических особенностей сосуда.
Стадии развития ишемии кишечника последовательно формируются с большей (при остром процессе) или меньшей скоростью (хроническая форма). Морфологические изменения в тканях позволили выделить:
- ишемию — недостаток поступления крови в стенки кишечника компенсируется за счет коллатеральных сосудов, идет замедление метаболических процессов в клетках, дистрофия эпителия, прекращение выработки ферментов и расщепления биохимических веществ, нарушение перистальтики (функция продвижения и выведения шлаков);
- инфаркт — необратимый некроз тканей (гангрена) на участке кишка с нарушением деятельности всего кишечника;
- перитонит — присоединение воспаления, истончение и разрыв некротизированного участка с выходом содержимого в брюшную полость, тяжелая форма общего поражения организма.
Почему возникает ишемия?
Причины формируют вид ишемии. Их удобнее делить на:
- Внесосудистые (экстравазальные) — обычно это внешнее давление на артерии со стороны серповидной связки диафрагмы, увеличенных нервных узлов-ганглиев, опухолей, расположенных в зоне артерий. Возможны аномалии расположения и отхождения сосудов, перегибы, повышенная извитость.
- Внутрисосудистые (интравазальные) — зависят от атеросклеротических отложений изнутри, препятствующих кровотоку, или выраженного аорто-артериита воспалительного характера со скоплением иммунных клеток, разрастанием внутренней оболочки, затрудняющим проход крови.
Другой вариант классифицирует ишемию кишечника на следующие виды.
Окклюзионную , связанную с перекрытием сосудистого ствола тромбом, эмболом, воспалительными изменениями. Основные причины разнообразны:
- пороки сердца, формирующие патологическое сообщение между предсердиями и желудочками, через которые тромбы из вен нижних конечностей поступают в левый желудочек, аорту и брыжеечные сосуды;
- мерцательная аритмия — способствует отрыву пристеночных внутрисердечных тромбов;
- застойная сердечная недостаточность;
- выраженный атеросклероз сосудов.
Неокклюзионная — не зависящая от состояния артерий, встречается в 50% случаев. Точной причины чаще установить не удается. Развитию способствует:
- аритмия сердца;
- пониженное давление в случае шока, обморока;
- нерациональное использование гипотензивных средств, вызывающих резкое понижение уровня артериального давления;
- обезвоживание организма;
- развитие сердечной недостаточности.
В зависимости от основной причины кишечная ишемия может развиться остро (тромбоэмболия, шоковое состояние) или принять хроническую форму течения (атеросклероз, аорто-артериит).
Факторы, способствующие развитию ишемии кишечника
Факторами риска, провоцирующими развитие заболевания, могут быть:
- возрастной период старше пятидесяти лет;
- гипертензия, вызывающая патологию со стороны сердца и сосудов;
- сахарный диабет;
- отравление никотином, влияющим на тонус артерий, при курении;
- повышение содержания низкоплотных липидов в крови, способствующих атеросклерозу;
- ожирение;
- наличие сосудистой патологии в виде коронарной, церебральной недостаточности, атеросклероза сосудов конечностей;
- диафрагмальная грыжа;
- перенесенные операции на брюшной полости;
- болезни крови, васкулиты с повышенной свертываемостью;
- длительный постельный режим;
- прием женщинами гормональных противозачаточных средств.
Виды ишемии
Кроме острой и хронической формы выделяют виды ишемии кишечника в зависимости от выраженности компенсаторной функции вспомогательных сосудов. Они могут отражать стадию болезни:
- компенсации — мезентериальный кровоток не нарушен в связи с расширением коллатеральных артерий, функция кишечника не страдает;
- субкомпенсации — кровообращение в слоях кишечника поддерживается максимальными усилиями коллатералей, железистые и эпителиальные клетки выполняют минимум своих функций;
- декомпенсации — на месте нормальных клеток образуются очаги некроза, функция нарушена.
Клиницисты выделяют следующие формы:
- Ишемию толстой кишки — возникает на фоне раковой опухоли, диагноз ставится методом колоноскопии, оперативное удаление опухоли позволяет снять все симптомы.
- Острую брыжеечную ишемию — развивается внезапно, лечение требует неотложной операции. Диагноз поставить очень сложно. Даже учет всех признаков по анализам крови, ультразвуковому исследованию, ангиографии не показывает достаточно достоверной симптоматики. Окончательный диагноз ставится после вскрытия брюшной полости на операционном столе. Здесь же принимается решение о вариантах лечения.
- Хроническую брыжеечную ишемию — поскольку заболевание развивается постепенно, имеется достаточно времени на обследование и подтверждение диагноза. Часто выявляется у пациентов с воспалением толстой кишки, которое расценивается как ишемический колит. Ангиография сосудов брюшины позволяет уточнить природу заболевания.
- Ишемию, связанную с тромбообразованием в брыжеечной вене , — застой крови ниже тромба приводит к сдавлению артериальных стволов. Часто наблюдается у пациентов с повышенной свертываемостью крови.
Клиническая картина
Симптомы ишемии кишечника зависят от формы болезни и локализации пораженной ветви сосуда. Разные виды имеют свои преимущественные причины. Поэтому клиника несколько отличается.
Для острой кишечной ишемии характерны:
- внезапное развитие резкой боли в животе с локализацией вверху справа и около пупка, быстро она распространяется по всему животу;
- позывы на дефекацию из-за усиления перистальтики кишечника;
- понос, кровь в кале;
- тошнота с рвотой;
- повышение температуры.
Хроническая ишемия возникает постепенно, симптомы формируются годами. Пациент жалуется на:
- приступообразные боли в брюшной полости, возникающие через полчаса после еды и длящиеся до трех часов («брюшная жаба»);
- боль часто не имеет конкретной локализации или беспокоит вокруг пупка, в зоне толстого кишечника (ишемический колит);
- за несколько месяцев боль становится интенсивнее;
- вначале заболевания боль купируется спазмолитиками, со временем препараты не облегчают состояние пациента;
- приходится отказываться от пищи из-за страха перед болями, поэтому отмечается похудение;
- потеря веса также связана с нарушением всасывания питательных веществ;
- живот почти постоянно вздут, урчит, аускультативно прослушиваются выраженные шумы;
- склонность к диарее, сменяющейся запором;
- частая тошнота и рвота.
Особенности клиники при разных формах ишемии
При ишемии ободочной кишки признаки проявляются умеренно, редко встречаются осложнения. Чаще болеют люди пожилого возраста. Симптомы выражены в приступообразных болях в левой половине живота. В развитии принимают участи следующие факторы:
- атеросклероз мезентериальных сосудов;
- состояние после оперативного вмешательства на сердце, сосудах, органах брюшной полости, при гинекологических заболеваниях у женщин;
- травма в области живота;
- общий сепсис;
- тромбоз артерии;
- гипотония;
- кишечная непроходимость при опухоли, грыже, выраженных спайках;
- спастическое сокращение сосудов при лечении препаратами от мигрени, гормональными средствами;
- спортивные нагрузки, особенно бег;
- влияние хронического приема наркотиков группы кокаина, амфетамина.
Острая брыжеечная ишемия более поражает тонкий кишечник. Ее причины:
- тромбоэмболия из сердца в мезентериальные сосуды после операций на сердце, приступов пароксизма мерцания;
- может проявляться при обострении хронической ишемии в сосудах.
Ишемия из-за тромба в брыжеечных венах возникает при:
- остром и хроническом панкреатите (воспалительном процессе в поджелудочной железе);
- в случае любой кишечной инфекции;
- циррозе печени;
- раковой опухоли в органах пищеварения;
- заболеваниях кишечника (язвенном колите, болезни Крона);
- повышенной свертываемости крови, гормональной терапии;
- травмах живота.
Диагностика болезни
Для диагностики общие анализы крови, кала играют вспомогательную роль. Лейкоцитоз указывает на текущее воспаление. Повышенная свертываемость — на возможность формирования тромба. В анализе кала определяют массу непереваренных частиц пищи, клетки крови, элементы воспаления.
Ангиография — заключается во введении в бедренную артерию через длинный катетер до брюшной аорты контрастного вещества с последующей серией снимков. Методика очень важна для быстрой постановки диагноза и решения вопроса о лечении.
Магнитно-резонансная ангиография позволяет провести послойное изучение кровотока в сосудах.
Допплеровское исследование — проводится для оценки скорости кровотока и определения конкретного места или участка суженного сосуда, локализации тромба, его размеров.
Колоноскопия — с помощью гибкой эндоскопической трубки, введенной в прямую кишку, изучается состояние слизистой, выявляется степень поражения кишечника.
Эзофагогастродуоденоскопия проводится эндоскопом для выявления изменений в начальных отделах тонкого кишечника.
Методы лечения
При подозрении на ишемию кишечника обязательно назначаются антибиотики для предотвращения присоединения инфекции и перитонита, препараты, расширяющие сосуды.
Предусматривается лечение местного воспалительного процесса кишечника.
Если возможно сужение русла артерий из-за приема лекарственных препаратов, то их отменяют.
При повышении свертываемости назначаются антиагреганты и антикоагулянты с целью снижения процессов тромбообразования.
Одновременно проводится ангиопластика суженной артерии путем введения баллона со стентом. Подобная операция может проводиться сразу после ангиографии.
При хронической ишемии оперативное лечение заключается в создании искусственного сосуда в обход затромбированного.
Если сдавливание вызвано механическим разрастанием опухоли, ущемлением грыжи, спаечной непроходимостью, то успех восстановления проходимости артерий зависит от своевременного удаления этих препятствий.
Возможные последствия
Наиболее часто встречаются:
- некроз стенки кишечника — возникает при недостаточности компенсаторных сил, омертвевшая ткань подвергается разрыву и содержимое попадает в брюшную полость, это вызывает тяжелый перитонит;
- сужение кишки — предположим, что в результате хронического процесса на небольших участках появляется рубцовая ткань как итог заживления, она срастается с другими петлями кишечника, с брыжейкой.
Профилактические меры
Для бережного отношения к сосудам необходимо:
- придерживаться в меню овощных блюд, каш, ежедневно есть салаты, фрукты;
- ограничить употребление острых мясных продуктов, жирного и жареного мяса и рыбы, бобовых, копченостей, консервов;
- прекратить курение;
- бороться с малой подвижностью, больше ходить, заниматься спортом;
- контролировать и не запускать хронические болезни.
Своевременное обращение к врачу и обследование поможет не допустить до тяжелой стадии ишемии. Острые боли в животе не стоит лечить самостоятельно под предлогом пищевого отравления. Если они возникли не в первый раз, имеются другие последствия поражения артерий (перенесенный инфаркт миокарда, инсульт), то следует помнить о системном поражении сосудов и принимать меры для предотвращения осложнений.
 26-07-2019
26-07-2019 0 Просмотров
0 Просмотров 0 комментариев
0 комментариев 0 Рейтинг
0 Рейтинг