Изолированный инфаркт предсердий практически не встречается. Обычно он возникает при распространении ИМ левого желудочка на правое или левое предсердие.
Как правило, инфаркт предсердий сопровождается нарушениями ритма – мерцанием и трепетанием предсердий, суправентрикулярной тахикардией, предсердной экстрасистолией, атриовентрикулярной блокадой. Для инфаркта предсердий характерна выраженная звзубренность зубца P (зачастую этот зубец уширенный, двухвершинный или сглаженный).
Инфаркт миокарда (ИМ) представляет собой острую форму ишемической болезни сердца. Возникает вследствие внезапного нарушения кровоснабжения сердечной мышцы, из-за закупорки (тромбоза) атеросклеротической бляшкой одной из венечных артерий. Это приводит к некрозу (гибели) определенного количества клеток сердца. Изменения при таком заболевании можно увидеть на кардиограмме. Виды инфаркта: мелкоочаговый – охватывает менее половины толщины стенки; крупноочаговый – больше ½; трансмуральный – поражение проходит сквозь все слои миокарда.
Признаки патологии на пленке
Электрокардиография на сегодня − наиболее важный и доступный метод диагностики инфаркта миокарда. Делают исследование с помощью электрокардиографа − аппарата, который трансформирует сигналы, полученные от работающего сердца, и превращает их в кривую линию на пленке. Запись расшифровывает врач, сформировав предварительное заключение.
К общим диагностическим критериям ЭКГ при инфаркте миокарда относят:
- Отсутствие зубца R в тех отведениях, где расположилась область инфаркта.

- Появление патологического зубца Q. Таковым он считается, когда его высота больше одной четвертой амплитуды R, а ширина свыше 0,03 секунды.

- Подъем сегмента ST над зоной повреждения сердечной мышцы.
- Смещение ST ниже изолинии в отведениях, противоположных патологическому участку (дискордантные изменения). Рисунок к пунктам 3 и 4:

- Отрицательный зубец T над областью инфаркта.

Может ли ЭКГ не показать инфаркт
Есть ситуации, когда признаки ИМ на ЭКГ не очень убедительны или вовсе отсутствуют. Причем случается это не только в первые часы, а даже на протяжении суток с момента заболевания. Причина подобного явления − зоны миокарда (левый желудочек сзади и его высокие отделы спереди), которые не отображаются на рутинной ЭКГ в 12 отведениях. Поэтому картину, характерную для ИМ, получают только при снятии электрокардиограммы в дополнительных вариантах: по Небу, по Слапаку, по Клетену. Также для диагностики используют кардиовизор – прибор, определяющий скрытые патологические изменения в миокарде.
Определение стадии
Раньше выделяли четыре стадии ИМ:
В последних классификациях первая стадия носит название острого коронарного синдрома (ОКС).
| Стадия и ее длительность | ЭКГ-признаки |
|---|---|
| ОКС (2-4 часа) |
|
| Острая (1-2 недели, максимум 3) |
|
| Подострая (от 2 недель до 1,5-2 месяцев) |
|
| Рубцевания |
|
К свойствам первых трех стадий относятся реципрокные изменения – при сравнении, в отведениях, противоположных патологическому процессу, наблюдают обратные ему отклонения (элевация вместо депрессии, положительный Т взамен отрицательного).
Фото с расшифровкой

Рис. 1. Острый коронарный синдром.

Рис. 2. Острый коронарный синдром-2.

Рис 3. Острый инфаркт миокарда.

Рис. 4. Подострый инфаркт миокарда.

Рис. 5. Стадия рубцевания.
Как определить очаг инфаркта по ЭКГ
Каждое отведение отображает изменения от определенного участка сердечной мышцы. Для лучшего понимания, какая же локализация инфаркта миокарда по ЭКГ, рассмотрим соответствие области сердца и отведения:
- І – левый желудочек (ЛЖ) спереди и сбоку;
- ІІ – подтверждает І или ІІІ-отведение;
- ІІІ – диафрагмальная поверхность, сзади;
- aVL – боковая стенка ЛЖ;
- aVF – та же, что и ІІІ;
- V1, V2 – межжелудочковая перегородка;
- V3 – передняя стенка;
- V4 – верхушка;
- V5, V6 – ЛЖ сбоку;
- V7, V8, V9 – ЛЖ сзади.
Отведение по Небу:
- A – передняя стенка ЛЖ;
- I – нижнебоковая стенка;
- D – сбоку и сзади;
- V3R, V4R – правый желудочек (ПЖ).
| Локализация | Инфаркт на ЭКГ |
|---|---|
| Межжелудочковая перегородка (МЖП) спереди (перегородочный) | У V1 – V3:
|
| Верхушка сердца | У V4 и А по Небу:
|
| ЛЖ, передняя стенка |
|
| Переднебоковой |
|
| Высокие отделы переднебоковой стенки |
|
| Боковая стенка ЛЖ |
|
| Высоко расположенный ИМ боковой стенки слева |
|
| Нижняя стенка ЛЖ – заднедиафрагмальный (абдоминальный тип ИМ) |
|
| Заднебоковой (нижнебоковой) |
|
| ПЖ |
|
| Предсердия |
|
Часто встречается обширный инфаркт, при котором повреждение охватывает большие площади сердца. В таком случае проявления на ЭКГ несут в себе совокупность отклонений из определенных областей одновременно.
Стоит быть внимательным при обнаружении полной блокады левой ножки пучка Гиса, поскольку она скрывает патологические формы инфаркта.

Рис. 6. Переднеперегородочный ИМ.

Рис. 7. ИМ с переходом на верхушку сердца.

Рис. 8. ИМ передней стенки ЛЖ.

Рис. 9. Переднебоковой ИМ.

Рис. 10. Заднедиафрагмальный ИМ.

Рис. 11. Инфаркт ПЖ.
Выводы
Описанная болезнь − крайне серьезная и жизнеугрожающая патология. От ее своевременной диагностики и лечения зависит жизнь человека. Поэтому людям следует быть очень внимательными к своему здоровью и при появлении симптомов инфаркта миокарда обращаться за неотложной помощью. Обследование такого больного обязательно начинается с ЭКГ. При подозрении на скрытые формы снимают кардиограмму в дополнительных отведениях. Если у пациента, который ранее уже перенес инфаркт, клинические признаки такой патологии, то предполагают повторный эпизод болезни. Но часто на ЭКГ из-за рубца от ранее перенесенных атеротромбозов новых изменений можно и не увидеть. В подобных ситуациях применяют дополнительные методы исследования с определением маркеров ИМ в крови.
Для подготовки материала использовались следующие источники информации.
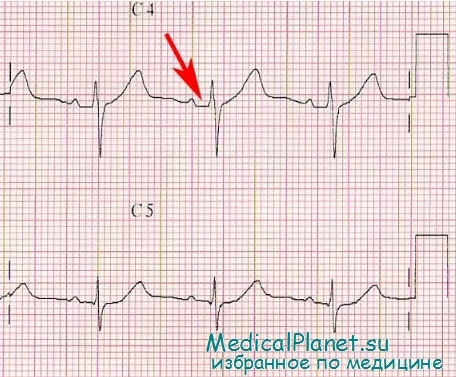
Крайне редко встречается изолированный инфаркт миокарда предсердий. В большинстве случаев некротический процесс распространяется на них из желудочков. Поэтому их распознавание вообще и электрокардиографическое в частности весьма затруднительно, поскольку большинство изменений в подобных случаях может быть обусловлено инфарктом миокарда желудочков.
В выявлении возникшей зоны некроза в области предсердий основное значение придается смещению сегмента PQ вверх от изоэлектрической линии не менее, чем на 0,5 мм, и вниз от изоэлектрической линии не менее, чем на 1-1,5 мм, а также обычно одновременной деформации и расширению зубца Р, часто возникающей предсердной тахикардии, хаотическому предсердному ритму и его переходу в мерцание (трепетание) предсердий.
При инфаркте передней стенки предсердий интервал PQI смещается вверх от изоэлектрической линии, PQIII – вниз, а при поражении задней стенки, наоборот, PQIII – вверх, a PQI – вниз.
Нередко при обширных инфарктах миокарда передней или нижнезадней стенок левого желудочка зона некроза распространяется также на папиллярные мышцы и хорды. Инфаркт папиллярных мышц не имеет специфических электрокардиографических признаков. О его наличии можно судить у больных с обширным инфарктом миокарда левого желудочка на основании появления остро возникающих симптомов митральной недостаточности, которых до этого не было.
При этом в случае тотального некроза папиллярных мышц может произойти их полный разрыв. В результате развивается острая и резко выраженная митральная недостаточность, не поддающаяся коррекции, часто заканчивающаяся летальным исходом.
При обширных инфарктах миокарда возможен не только разрыв самих папиллярных мышц, но и отрыв их хорд. Следует иметь в виду, что поражение хорд наблюдается не только при инфаркте миокарда. Впервые отрыв хорд митрального клапана описал в 1812 г. французский врач Корвизар. В настоящее время установлено, что отрыв хорд митрального клапана является одной из причин острой тяжелой митральной недостаточности, которую возможно устранить только хирургическим путем.
Среди больных, оперированных с целью коррекции митральной недостаточности, отрыв или надрыв хорд наблюдается часто. Причинами отрыва хорд митрального клапана, кроме инфаркта миокарда, нередко может быть инфекционный эндокардит. При этом больные часто умирают от митральной недостаточности, независимо от течения инфаркта миокарда и, несмотря на выздоровление, от эндокардита.
Хорды при локализации инфекционного эндокардита на митральном клапане поражаются вследствие непосредственного контакта с инфекцией, а при локализации на аортальном клапане – в результате регургитации инфицированной крови, омывающей хорды. Из других заболеваний к разрыву хорд предрасполагают гипертензия, выраженный пролапс митрального клапана.
Разрыв папиллярных мышц и отрыв хорд митрального клапана проявляются острой митральной недостаточностью, часто с явлениями застоя в малом круге кровообращения. Внезапно возникает грубый систолический шум над верхушкой сердца. Обычно он имеет своеобразный характер. Его сравнивают с криком чайки, воркованием голубя, свистом и т.д. Пальпаторно в таких случаях в прекардиальной области часто определяется систолическое дрожание.
Быстро прогрессирует сердечная недостаточность с застоем в легких, возможно развитие острого «легочного сердца». Могут появляться разнообразные диастолические шумы, в том числе пресистолический.
Клинически разрыв папиллярных мышц и отрыв хорд митрального клапана часто имитирует стеноз устья аорты с типичным для этого порока шумом, эпицентр которого находится над аортой. Этот шум возникает в результате сильной регургитационной струи крови в левое предсердие, направленной к аортальному клапану. В этом месте предсердия происходит повреждение эндотелия, описываемого как «повреждение струей». Аортального стеноза не возникает.
При разрыве папиллярных мышц и отрыве хорд митрального клапана острая недостаточность митрального клапана отличается от хронической митральной недостаточности, возникающей при пороках сердца. Внезапная сердечная недостаточность не сопровождается заметным увеличением левого предсердия и мерцательной аритмией. Зато резко возрастает давление в легочной артерии, в результате чего в отличие от митральной недостаточности ревматической этиологии часто увеличивается правый желудочек с гипертрофией правого предсердия с образованием пикообразного зубца Р на ЭКГ.
Таким образом, вопреки аускультативной картине, характерной для митральной недостаточности, нарушение гемодинамики скорее напоминает таковую при митральном стенозе.
Больные с разрывом папиллярных мышц погибают без оперативного лечения от сердечной недостаточности в течение нескольких дней или недель, с отрывом хорд митрального клапана могут жить несколько дольше (максимум до 3 лет). Своевременное хирургическое вмешательство может давать положительные результаты.
 26-07-2019
26-07-2019 0 Просмотров
0 Просмотров 0 комментариев
0 комментариев 0 Рейтинг
0 Рейтинг