Лейкоз у детей относят к злокачественным заболеваниям. Он обусловлен незрелостью лейкоцитов. При недуге из патологических нездоровых тканей образуются опухолевые клетки. Чаще всего болезнь поражает детей от двух до пяти лет.
Первыми симптомами обычно являются увеличение лимфоузлов, боль в суставах и костях, геморрагический синдром, гепатоспленомегалия, поражение ЦНС. Чтобы диагностировать рак крови, проводят общий анализ крови, пункцию костного мозга, инструментальные обследования, такие как КТ и МРТ.
Лечение лейкоза длительное и гарантирует хороший результат лишь при постановке диагноза на раннем сроке.
Причины появления заболевания
Обычно недуг прогрессирует очень быстро, и вызвать его могут:
- Генетические нарушения. К ним относят синдром Ли-Фраумени, Дауна, нейрофиброматоз.
- Воздействие радиации в больших дозах. К этой категории относятся техногенные аварии и взрывы на атомной станции.
- Поражение солнечной энергией.
- Плохая экологическая обстановка.
- Инфекции вирусного происхождения, при которых страдают центральная нервная система и структурные ткани ДНК.
В более взрослом возрасте вызвать болезнь может вредная привычка, такая как курение. Дети могут пострадать в случае длительного пассивного курения.
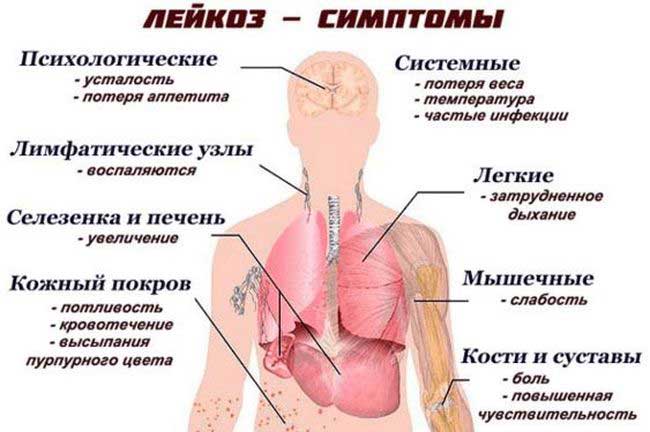
Симптомы лейкемии у детей
В медицине недуг имеет несколько классификаций. За основу берутся признаки лейкоза, их проявления:
- Анемический синдром. Для него характерна слабость, вялость, быстрая утомляемость. Помимо этого, у ребенка начинает бледнеть кожа, а со стороны сердца появляются шумы в верхней части. Причины возникновения патологии связаны с нарушением образования эритроцитов при повреждении костного мозга.
- Геморрагический синдром. Может проявляться с разной степенью тяжести. Первоначальные признаки заметны, когда на поверхности кожи и слизистых можно обнаружить фиолетовые пятна и подкожные кровоизлияния крупного размера. Нередко наблюдаются кровотечения большой интенсивности — как внешние, так и внутренние. Проблема при этом заключается в выработке тромбоцитов. Когда их не хватает, мозг постепенно заполняется раковыми клетками.
- Гиперпластический синдром. Проявляется в увеличении печени, лимфатических узлов, селезенки, часто возникает миелоидная саркома. Ребенок ощущает при этом боль со стороны костей и суставов. Это наблюдается из-за того, что патология приводит к развитию остеопороза. При этом лимфатические узлы при увеличении не болят, но они начинают спаиваться с ближайшими тканями. Иногда наблюдается дискомфорт в печени и селезенке при значительном их увеличении.
- Инфекционное заражение. У ребенка с лейкозом часто диагностируют болезни, связанные с грибковыми, вирусными, бактериальными инфекциями. Это наблюдается потому, что иммунитет ослабевает при уменьшении выработки лейкоцитов.
- Интоксикация. Опухоль вызывает резкое повышение температуры тела, похудение, слабость, у малыша пропадает аппетит. Если патогенные клетки крови поражают мозг, это приводит к сильной головной боли, головокружению, дрожанию и напряжению глазных яблок, косоглазию, рвоте.
Когда происходит увеличение вилочковой железы, зачастую она начинает сдавливать верхнюю полую вену, тогда отёк и пережатие могут вызвать посинение головы малыша. Помимо этого, его могут одолевать иные симптомы: постоянный мучительный кашель и одышка.
Первые признаки патологии
Многие симптомы болезни проявляются не сразу, а лишь когда организм поражается метастазами и болезнь переходит во вторую или третью стадию. Бить тревогу родителям стоит, когда они замечают первые признаки недуга у ребенка, которые проявляются в:

- Быстрой утомляемости.
- Отсутствии аппетита.
- Длительном нарушении сна.
- Периодических подъемах температуры, не связанных с простудными инфекциями или другими патологиями.
- Болезненных ощущениях в суставах и костях.
- Сильной интоксикации. Ребенка тошнит, или его беспрерывно начинает рвать.
- Кровотечениях из носа, проявляющихся неоднократно.
- Появлении багровых пятен на коже ребенка.
- Увеличении лимфатических узлов в области шеи, подмышечных впадин, в паху, над ключицами.
Стадии лейкоза
Болезнь имеет 3 стадии:
- Начальные проявления могут напоминать обычную простуду. Ребёнок становится вялым, теряет активность, у него поднимается температура. Нередко он жалуется на болевые ощущения в мышцах и костях ног, рук. На фоне этого возникает хроническая вирусная или бактериальная инфекция.
- При развернутой форме заболевания симптомы начинают проявляться сильнее. Появляется кожная сыпь, усталость, ребенок становится слабым и замкнутым. На этом этапе ему необходимо срочное лечение, иначе диагноз может быть неутешительным.
- Терминальная стадия. Это последний этап болезни, когда лечение уже практически не воздействует на организм. В этот период у малыша могут практически отсутствовать волосы на голове, он жалуется на постоянные боли по всему телу, становится замкнутым и слабым. В этот период идет активное метастазирование организма.
Классификация и типы лейкоза
Лейкемия у детей может быть:
- Первичной. Когда опухоль возникает в красном костном мозге и постепенно распространяется по организму.
- Вторичной. В этом случае новообразование появляется в любом органе и постепенно через кровь проникает в костный мозг.
По типу клеток различают следующие виды лейкоза:
- Миелоидный тип. Источником патологии являются моноциты или гранулоциты. В основном его можно диагностировать у грудничка и в первые годы жизни ребёнка.
- Лимфобластный тип. Болезнь вызывают лимфоциты. Патология характерна для деток 2-3 лет и старше.
По характеру течения есть:
- Острый лейкоз. Он может быть как миелоидный, так и лимфобластный. Болезнь в этом случае быстро прогрессирует.
- Хроническое течение. Отличается медленным распространением. Также может наблюдаться лимфобластная или миелоидная форма.
У детей чаще всего диагностируют острое течение болезни. Хронический вид в детском возрасте может наблюдаться только в случае миелоидного долго протекающего лейкоза.
Диагностика болезни
Когда у родителей и врачей появляется подозрение на лейкемию у ребенка, его направляют на соответствующую диагностику, которая включает:
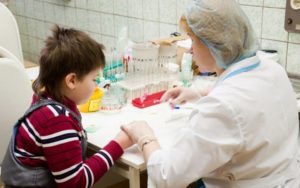
- Анализ крови. Необходимо чтобы узнать уровень гемоглобина, лейкоцитарный, тромбоцитарный, эритроцитарный показатель крови.
- Сдачу материала на биохимический анализ крови. Благодаря этому обследованию можно определить степень поражения внутренних органов.
- Анализ мочи. Если в образце появляются соли, это свидетельствует о распаде раковых клеток.
- УЗИ. Оно выявляет распространение метастазов по организму, увеличение размеров селезенки и печени.
- Рентгенографию. Даже на первой стадии можно увидеть увеличение лимфоузлов в грудной клетке.
- КТ. Необходимо для распознавания метастазов в головном мозге.
- Пункцию костного мозга. Для этого производят прокол в зоне большой берцовой кости, грудины, после чего в шприц набирают немного исследуемого материала. Процедура выполняется под наркозом, результаты отправляются на обследование. Эта манипуляция может рекомендоваться только после подтверждения недуга другими анализами.
Особенности показателей крови при заболевании
Если у ребенка наблюдается острый лейкоз, то в расшифровке показатели анализа крови могут говорить о:
- Анемии.
- Тромбоцитопении.
- Ретикулоцитопении.
- Повышении СОЭ.
- Лейкоцитозе, иногда лейкопении.
- Бластемии.
- Уменьшении эозинофилов и базофилов.
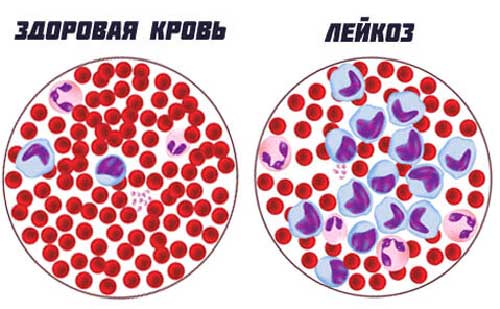
Понять, как начинается лейкоз, можно по анализам крови. О болезни свидетельствует отсутствие промежуточных форм лейкемического ряда. В норме они должны находиться между бластными и зрелыми клетками, это палочкоядерные сегментоядерные лейкоциты.
После стернальной пункции и миелограммы при наличии болезни можно узнать, что количество бластных клеток выше 30%.
Важно отметить, что лейкоциты при лейкозе всегда значительно повышены. Тромбоциты, эритроциты и гемоглобин, напротив, сильно понижены.
Лечение лейкоза
Когда по результатам анализов и диагностических мероприятий поставлен точный диагноз, ребенка немедленно госпитализируют в гематологическое или онкологическое отделение. Клинические рекомендации включают помещение малыша в стерильный бокс и назначение ему специальной диеты. Питание должно быть сбалансированным и полноценным. Цель терапия заключается в:
.jpg)
- Уничтожении клеток лейкоза.
- Укреплении и поддержании иммунитета.
- Ограждении малыша от различных инфекций.
- Устранении дефицита тромбоцитов и эритроцитов.
При этом в ходе лечения может назначаться:
- Химиотерапия. Прием специальных препаратов цитостатического действия.
- Лучевая терапия. Обычно для головы.
- Иммунотерапия. Больному ребенку постепенно вкалывают соответствующие вакцины.
- Трансплантация костного мозга и лечение пуповинной кровью, стволовыми клетками.
Симптоматическая терапия может включать вливание тромбоцитарной или эритроцитарной массы, прием антибиотиков, снятие интоксикации специальными препаратами и процедурами, выполнение гемостатической терапии.
Ответ на вопрос о том, лечится ли лейкоз у детей, для каждого случая будет звучать по-своему. Многое зависит от стадии болезни, наличия метастазов, степени поражения органов, величины риска рецидива.
В целом лечение довольно длительное, назначается сугубо индивидуально и имеет множество этапов по протоколу:

- Предварительный. Начинается он с подготовки к курсу. При этом ребенку назначается не длительный прием химиотерапевтических препаратов.
- Индуктивный. Малышу проводит интенсивную терапию на срок от 1 до 2 месяцев. Это необходимо для достижения стойкой ремиссии.
- Консолидационный. Помогает закрепить ремиссию и остановить распространение метастазов в головной и спинной мозг. Иногда назначают на этом этапе облучение и цитостатики, которые вводятся в канал спинного мозга.
- Повторная индукция. Сильнодействующие препараты назначают курсами с определенными временными промежутками. Это помогает полностью убрать бластные клетки. Длится этот период от 2 до 8 недель.
- Поддерживающая терапия. На этом этапе дозы препаратов уменьшают, лечение возможно амбулаторно, ребенку можно общаться с другими людьми.
Прогноз
Шанс на полное выздоровление и прогнозы во многом зависят от первоначального показателя поражения болезнью и возможности рецидива. Так, при низком риске с лимфобластным лейкозом прогноз жизни утешительный (85-95 % выживаемости), при стандартном течении показатель несколько ниже (от 65 до 85 %).
При высоком риске рецидива процент выживаемости равняется 60-65 %.
Если диагностирован острый миелоидный лейкоз, то прогноз на будущее намного хуже. Так, при стандартной терапии шансы составляют 40-50 %, если была сделана пересадка костного мозга, то выживаемость — 55-60 %.
При любой форме недуга опасным фактором считается детский возраст до 1 года. Здесь низкий процент выживаемости и большой риск появления различных осложнений.
Опасность рецидива
Даже при наступлении ремиссии велика вероятность, что возникнет рецидив. Родители ребенка должны бдительно следить за ним.
О ремиссии говорят лишь при повышении лейкоцитарного и тромбоцитарного ряда и снижении бластных клеток до нормы 5-10 %.

Длительность лечения каждого пациента индивидуальна, терапия проходит по специальному протоколу. При остром лимфобластном лейкозе обычно назначают Винкристин и Преднизолон, эти препараты помогают достичь ремиссии приблизительно за 5-6 месяцев.
На этом этапе, чтобы закрепить эффект, необходимо принимать цитостатики: Циклофосфан, Меркаптопурин, Метотрексат.
О полном излечении от болезни можно говорить, когда срок ремиссии длится не менее 6-7 лет. Статистика свидетельствует, что ее срок более 5 лет наблюдаются у 70% детей. Тем не менее даже при рецидиве можно достичь стойкой ремиссии.
Когда производят пересадку костного мозга
Процедура может выполняться при остром миелобластном лейкозе или рецидиве острых лейкозов. Перед манипуляцией пациенту выполняют химиотерапию, иногда она сочетается с лучевым лечением, это помогает полностью убрать лейкозные клетки.
.jpg)
Пересадка необходима потому, что при приеме противораковых средств, помимо больных, умирают и здоровые клетки организма. Трансплантируя клетки костного мозга, врачи не дают 100 %-й гарантии излечения от лейкемии. Тем не менее если после оперативного вмешательства применяют высокие дозы химиотерапии, то шанс на выздоровление возрастает.
Источником материала для пересадки может быть как однояйцевый близнец, так и близкий родственник или же сам пациент.
В случае, когда донором является не родственник, процедура называется аллогенной. Если материал от близнеца, то это сингенная манипуляция. Когда донором становится сам пациент, это аутологичная трансплантация.
Готовый материал вливается внутривенно капельницей. Это операция несложная, проходит без анестезии. Самым опасным периодом является первый месяц после процедуры, так как может возникнуть отторжение чужеродных клеток. В этот период нужно следить за состоянием организма пациента.
Чтобы произвести забор крови у предполагаемого донора, могут использоваться следующие методы:
- Биопсия с обезболиванием и последующим хирургическим вмешательством.
- Забор крови из вены после введения специальных средств для формирования повышенного количества форменных зачатков крови.
- Извлечение трансплантата из пуповинной крови сразу после рождения ребенка с последующей заморозкой и хранением.
Если выбран первый метод, то в основном материал берут из плоских костей таза.
Меры предупреждения
Так как причины появления недуга разные, профилактика его может осуществляться правильным питанием, своевременным лечением всех заболеваний внутренних органов, исключением радиоактивного излучения, предотвращением вирусного инфицирования путем выполнения своевременной вакцинации, ограждение ребенка от пассивного курения. Но даже соблюдение всех правил не гарантирует полной безопасности малыша.
Лейкоз лечится довольно сложно. Но если родители своевременно заметили у своего ребенка признаки этой болезни, то прогноз жизни будет намного радостней. При лечении в основу берутся следующие факторы: срок постановки диагноза, индивидуальная реакция организма на методы терапии и характер болезни.
Дети в возрасте от 2 до 11 лет с острым лейкозом имеют намного больше шансов на выздоровление, чем пациенты такой же возрастной критерии с хронической формой болезни.
Лейкоз возникает в результате мутации клеток крови. Причинами возникновения лейкоза предположительно является плохая экология, воздействие на ребенка вредных химических соединений, находящихся в воздухе, повышенная радиация. Ослабленная иммунная система у детей не всегда справляется с воздействием на организм этих факторов. В результате без всяких предпосылок возникает тяжелая болезнь. Если вовремя заметить появление симптомов лейкоза, то, как утверждают врачи, шансы на излечение достаточно велики.
Содержание:
- Лейкоз и его последствия
- Виды лейкоза
- Симптомы лейкоза
- При каких болезнях возникают схожие симптомы
- Острая форма лейкоза
- Стадии развития
- Хроническая форма лейкоза
Лейкоз и его последствия
Лейкоз (лейкемия) – это онкологическое заболевание, при котором происходит мутация клеток крови. Важнейшим органом кроветворения является костный мозг. При лейкозе в нем начинают разрастаться клетки с нарушенной структурой, которые затем распространяются в лимфатические узлы, откуда проникают в другие органы. Быстрое развитие лейкозных клеток приводит к снижению иммунной защиты организма. Поэтому становится возможным развитие тяжелых инфекционных процессов, некроза тканей, сепсиса.
Заболевание смертельно опасно. Сложное и длительное лечение помогает избавиться от него только в случае его раннего обнаружения. Это страшное заболевание может поражать человека в любом возрасте, в том числе, и детском. У мальчиков лейкоз диагностируется чаще, чем у девочек.
Виды лейкоза
Кровь состоит из клеток различного вида, каждый из которых имеет свое назначение. При лейкозе происходит поражение белых кровяных телец (лейкоцитов), отвечающих за уничтожение патогенных микроорганизмов, то есть осуществление иммунной защиты. В свою очередь, лейкоциты также подразделяются на нейтрофилы (захватывающие и уничтожающие чужеродные клетки), лимфоциты (вырабатывающие антитела к болезнетворным микробам) и некоторые другие виды.
Злокачественному поражению могут быть подвергнуты различные типы лейкоцитов. У детей обычно встречается лимфоцитарный (лимфобластный) вид лейкоза.
Заболевание протекает в 2 формах:
- Острой – развивающейся очень быстро. Чаще всего диагностируется у детей 2-5-летнего возраста.
- Хронической – со слабо выраженными симптомами лейкоза. У детей наблюдаются его периодические обострения.
Дополнение: Если лечение детей от лейкоза начинается на ранней стадии заболевания, то выздоровление возможно в 50-90% случаев. При этом многое зависит от того, насколько позитивно настроены родители. Они должны верить в возможность излечения, сделать все, чтобы максимально обеспечить больному ребенку душевный покой и физический комфорт.
Острая форма лейкемии в хроническую не переходит. Они развиваются независимо друг от друга.
Симптомы лейкоза
По первым признакам лейкемию у детей распознать трудно. Родители должны обращать внимание на резкие изменения в их поведении и состоянии. Предположить возникновение заболевания можно, если ребенок слабеет физически, жалуется на постоянную усталость. В возрасте до 1 года о лейкозе может говорить отставание в развитии. Маленький ребенок капризничает больше, чем обычно, не играет, становится вялым.
О заболевании лейкозом свидетельствуют частые носовые кровотечения, беспричинная рвота, тошнота и слабость. Если у детей пропадает аппетит, они плохо спят, жалуются на боли в суставах и костях, наблюдается необъяснимое повышение температуры, следует срочно посетить педиатра и сделать анализы. По составу крови предполагают наличие лейкоза. После этого проводится углубленное обследование.
При каких болезнях возникают схожие симптомы
Первые признаки лейкоза можно принять за проявления простуды или аллергии. У ребенка на теле появляется сыпь. Если при этом сразу заметно увеличиваются печень и селезенка – это повод для немедленного обращения к врачу.
Сходные проявления бывают у детей при анемии, авитаминозе, ВИЧ-инфицировании, лечении других патологий гормональными препаратами. Симптомы лейкоза можно спутать с признаками развития воспалительных процессов в различных органах, а также с проявлениями инфекционного мононуклеоза и туберкулеза. Существует также заболевание, которое называют «псевдолейкемией», при котором происходит увеличение лимфоузлов и селезенки, но злокачественное поражение крови отсутствует.
Чтобы отличить лейкоз от сходных по симптомам болезней и состояний, требуется тщательная диагностика.

Острая форма лейкоза
Образование метастазов приводит к поражению головного мозга, печени, селезенки, кишечника, половых и других органов. При острой форме лейкоза у детей стремительно развиваются следующие симптомы:
- Слабость, повышенная утомляемость, бледность кожных покровов, тошнота, рвота, ломота в мышцах, нарушение сердечного ритма. Они появляются из-за быстрого падения уровня гемоглобина в крови и возникновения анемического синдрома.
- Подкожные кровоизлияния (появление многочисленных синяков), кровотечения из носа, десен, во внутренних органах (легких, кишечнике, желудке). Возникает геморрагический синдром, при котором источником сильного кровотечения может стать любая царапина.
- Возникновение стоматита, тонзиллита, тяжелых инфекционно-воспалительных заболеваний из-за поражения иммунной системы (иммунодефицитный синдром) и повышенной восприимчивости к любым видам инфекции. Нередко причиной летального исхода становятся пневмония или заражение крови.
- Поражение головного мозга, приводящее к появлению менингита, признаками которого являются характерное напряжению шейных и спинных мышц, сильные головные боли, рвота, паралич конечностей.
- Стремительная потеря веса.
- Увеличение и болезненность лимфатических узлов.
- Появление желтухи, увеличение селезенки и печени.
Стадии развития
Развитие лейкоза происходит в несколько стадий.
1 стадия (начальная). Появляются первые признаки недомогания (слабость, снижение активности, ломота в мышцах и костях, инфекционно-воспалительные заболевания).
2 стадия (развернутая). На коже появляется сыпь. Ребенок быстро слабеет, становится замкнутым. Состояние может стремительно ухудшаться. Поэтому лечение необходимо проводить срочно.
3 стадия (терминальная). У детей выпадают волосы. Метастазы распространяются по всем органам. В организме происходят необратимые изменения, которые приводят к летальному исходу.
Хроническая форма лейкоза
При хронической форме лейкоза симптомы у детей развиваются медленнее. Поэтому шансов на излечение больше, чем при острой форме. При своевременно начатом лечении развитие заболевания принимает различный характер.
Ремиссии. После проведенного лечения состав крови может полностью восстановиться или значительно улучшиться. При этом симптомы заболевания исчезают или не проявляются в течение определенного времени. Считается, что ребенок выздоровел, если через 5 лет после лечения они больше не появились.
Рецидивы. Если развитие злокачественных клеток возобновляется, то происходит рецидив заболевания, причем симптомы становятся более тяжелыми, а их развитие ускоряется.
Химиотерапия бывает неэффективной. В этом случае заболевание переходит в терминальную стадию, при которой кроветворение прекращается, происходит распространение рака на весь организм.
Причины лейкоза у детей
Среди причин лейкоза у детей можно назвать, в первую очередь, воздействие радиоактивного излучения (пребывание в местах с повышенной радиацией, применение рентгена для диагностики заболеваний, лучевая терапия). Ребенок может подвергнуться облучению, если с воздействием неблагоприятных факторов пришлось столкнуться беременной женщине.
Лейкоз возникает у ребенка, если он постоянно подвергается воздействию вредных химических веществ (вдыхание загазованного воздуха, употребление в пищу овощей и фруктов, выращенных с использованием химических удобрений, опрыскиваемых ядохимикатами, отравление препаратами бытовой химии).
Лейкемия развивается у детей с врожденными заболеваниями крови, ослабленным иммунитетом в результате перенесенных воспалительных и инфекционных заболеваний, лечения гормональными препаратами. Нередко лейкоз развивается у детей с синдромом Дауна и другими генетическими патологиями.
Важную роль играет наследственная предрасположенность к возникновению лейкоза и других болезней системы кроветворения.
Диагностика лейкоза
Диагноз устанавливается по результатам следующих исследований:
- Общий анализ крови. При лейкемии наблюдается повышенное содержание белых кровяных телец (лейкоцитов) в связи с появлением чужеродных опухолевых клеток, которые организм пытается уничтожить. Содержание эритроцитов и тромбоцитов падает. Значительно понижается уровень гемоглобина.
- УЗИ. Позволяет установить увеличение размеров селезенки и печени, обнаружить метастазы в других органах, увеличение лимфатических узлов в брюшной полости, исследовать состояние слюнных желез, лимфоузлов, мошонки, яичников.
- Биопсия костного мозга (пункция). Отбор производят специальной иглой путем прокалывания грудины или тазовой кости около позвоночника (применяется местный наркоз). У грудных детей производят отбор мозга из берцовой кости. Образец исследуется под микроскопом, после чего становится ясно, в какой форме протекает заболевание и какое лечение проводить.
- Биопсия лимфатических узлов. Проводится для обнаружения злокачественных клеток в лимфе.
- Определение биохимического состава крови. Необходимо для уточнения состояния печени, почек, легких и сердца.
- Пункция спинного мозга. Позволяет определить проникновение злокачественных клеток в головной мозг.
- КТ или МРТ. Проводятся для определения степени изменения различных органов, образования метастазов.
Видео: От чего зависит успех лечения от лейкоза
Лечение
Лечение заболевания проводится только в стационаре, где у ребенка имеется индивидуальная палата, в которой создается микроклимат и максимально стерильные условия. Только это может защитить его от заражения смертельными инфекциями. При необходимости в больнице ему может быть оказана срочная реанимационная помощь, проведено необходимое обследование.
Основным методом лечения является химиотерапия. Применяются препараты цитостатического (противоопухолевого) действия, способные подавлять рост злокачественных клеток (бластокарб, гексален и другие). В зависимости от возраста детей и стадии развития лейкоза препараты назначаются в строго определенной дозе и применяются по особой схеме.
Лечение проводится поэтапно.
В первую очередь проводят «индукцию ремиссии», снижение содержания белых кровяных телец (устранение лейкоцитоза). Это может привести к утяжелению симптомов инфекционных и воспалительных процессов, состояние ребенка нередко ухудшается. Если лечение эффективно, то затем наступает ремиссия, при которой ребенок почувствует себя гораздо лучше.
Следующий этап – это «консолидация». Применяется одновременно несколько препаратов для устранения малейших проявлений лейкоза. Состояние больного контролируется с использованием ПЦР и других методов молекулярной генетики.
На последнем этапе проводится так называемая «поддерживающая терапия». В течение нескольких лет больной должен принимать небольшие дозы цитостатиков для предотвращения рецидивов заболевания.
В отдельных случаях проводится пересадка костного мозга или стволовых клеток, а также переливание крови.
Кроме химиотерапии назначается иммунотерапия препаратом интерферон. Может быть назначено введение вакцин против туберкулеза, оспы. Для облегчения состояния больного применяются кровеостанавливающие препараты, очищение крови от токсинов (гемосорбция – пропускание ее через специальные фильтры).
Питание при лейкозе
Полностью исключается употребление консервированной и острой пищи. Пища должна быть нежирной, абсолютно стерильной, приготовленной непосредственно перед кормлением детей. Она употребляется в теплом полужидком виде. Из рациона исключаются йогурты, кефир, шоколад и другие продукты, содержащие пробиотики.
Важное для родителей
После наступления ремиссии нельзя прерывать лечение, назначенное врачом. Лейкоз не может пройти самостоятельно, вероятность рецидивов достаточно высока. Если не проводить поддерживающую терапию, выживаемость детей составляет максимум 5 лет.
Необходимо особенно внимательно наблюдать за состоянием ребенка, которому производилась пересадка костного мозга. После лечения требуется регулярное обследование состояния печени, сердца и других органов, а также центральной нервной системы.
Видео: Е. Малышева о том, можно ли вылечить лейкоз у детей
 Лейкозы относятся к группе системных бластомно-гиперпластических заболеваний крови. Представляют собой многочисленные опухоли, которые возникают из кроветворных клеток и затем поражают костный мозг. До сих пор причины возникновения лейкозов с точностью не выяснены. Существует множество различных теорий относительно этиологии лейкозов. Однако известно значение ряда факторов, способствующих возникновению и развитию этого заболевания;их можно перечислить: ионизирующая радиация, воздействие на организм некоторых химических веществ (например, бензола), фактор наследственности. Широкое распространение получила теория вирусной природы лейкоза: эндогенный вирус внедряется в геном клетки и, нарушив заложенную в нем генетическую информацию, обрекает клетку на развитие по иному, не свойственному ей пути.
Лейкозы относятся к группе системных бластомно-гиперпластических заболеваний крови. Представляют собой многочисленные опухоли, которые возникают из кроветворных клеток и затем поражают костный мозг. До сих пор причины возникновения лейкозов с точностью не выяснены. Существует множество различных теорий относительно этиологии лейкозов. Однако известно значение ряда факторов, способствующих возникновению и развитию этого заболевания;их можно перечислить: ионизирующая радиация, воздействие на организм некоторых химических веществ (например, бензола), фактор наследственности. Широкое распространение получила теория вирусной природы лейкоза: эндогенный вирус внедряется в геном клетки и, нарушив заложенную в нем генетическую информацию, обрекает клетку на развитие по иному, не свойственному ей пути.
Для лейкоза характерно патологическое разрастание тканей, участвующих в кроветворении, этот процесс называется гиперплазией. Кроме того, повсюду в организме, где есть мезенхимная ткань, развиваются патологические очаги кроветворения, это так называемая метаплазия. И еще одна важная особенность: при лейкозе страдает способность кроветворных клеток дифференцироваться в зрелые кровяные клетки.
Различают острые и хронические лейкозы. Острые лейкозы отличаются большей степенью злокачественности.
Лейкоз острый у ребенка
К острым лейкозам относятся острый миелобластный лейкоз и острый лимфобластный лейкоз. И тот и другой быстро прогрессируют. Характеризуются появлением в крови множества молодых недифференцированных клеток (бластов), которые утратили способность созревать. В результате развивается анемия, и появляется геморрагический синдром.
Существуют различные клинические варианты острого лейкоза. При одном варианте типично появление кровоизлияний в кожу и слизистые, а также носовых кровотечений, кровоточивости десен, кровотечений в желудке и кишечнике и т.д. При другом варианте преобладающей является картина стойкой анемии. При третьем — на миндалинах, а также в полости рта и в ротоглотке возникают язвенно-некротические очаги. Как правило, заболевание сопровождается повышением температуры тела до высоких цифр. Больной жалуется на общую слабость, боли в конечностях. С течением времени присоединяются осложнения инфекционного характера. Увеличиваются печень и селезенка. Лимфоузлы могут быть увеличены незначительно. При исследовании крови обнаруживается преобладание молодых патологических форм клеток. Общее число лейкоцитов может быть как увеличенным, так и уменьшенным.
Лечение острого лейкоза у детей
Поскольку прогноз данного заболевания неблагоприятный, целью лечения является достижение ремиссии (временного улучшения), по возможности более длительной. Лечение острого лейкоза комплексное: регулярные переливания эритроцитарной массы, введение средств, способствующих остановке кровотечений, применение цитостатических препаратов (сочетаются сразу несколько цитостатиков), дача гормонов, антибиотиков (против инфекционных осложнений) и т.д.
Лейкоз хронический у детей
К хроническим лейкозам относятся хронический миелолейкоз, хронический лимфолейкоз, миеломная болезнь, остеомиелофиброз, эритремия. Первые два встречаются наиболее часто.
При хроническом миелолейкозе нарушается нормальное созревание гранулоцитарных лейкоцитов; кроме того, возникают очаги кроветворения вне костного мозга. Течение болезни может быть длительным, с продолжительными ремиссиями. Клинические проявления болезни следующие: больной жалуется на общую слабость, повышенную утомляемость, нарушение аппетита, ощущение дискомфорта или тяжести в левом подреберье; в костях появляются боли; повышается температура; снижается вес; увеличиваются печень и селезенка; могут иметь место кровотечения; развиваются инфекционные осложнения; при исследовании крови — анемия, повышенное количество лейкоцитов, появляются миелобласты и миелоциты. Лечение хронического лейкоза: при быстром щюгрессировании болезни лечение — как при остром лейкозе; вне обострения — общеукрепляющее, поддерживающее лечение (витаминотерапия, препараты железа, миелосан, миелобромол и др. средства).
Для хронического лимфолейкоза характерно патологическое разрастание лимфатической ткани в виде лимфом — чаще в органах кроветворной системы (в костном мозге, в селезенке, печени, лимфоузлах), реже в иных органах. Клинические проявления: больной предъявляет жалобы на общую слабость, постоянное чувство усталости, отсутствие аппетита, некоторое похудание; увеличиваются лимфоузлы — сначала в какой-нибудь одной группе, а затем во все группах; лимфоузлы безболезненные, довольно плотные на ощупь, подвижные, могут сдавливать некоторые внутренние органы; несколько увеличены печень и селезенка; при исследовании крови — анемия, тромбоцитопения, увеличение количества лейкоцитов (в основном за счет лимфоцитов); большинство лимфоцитов — зрелые, однако встречаются и незрелые формы и распадающиеся лимфоциты.
Лечение: при отсутствии выраженной симптоматики заболевание не требует активного лечения; богатая белками диета, витамины, режим дня, санаторный отдых и т.д.; при быстром прогрессировании — цитостатические препараты, гормональные средства (преднизолон, триамцинолон); в стадии ремиссии — поддерживающая терапия; в случаях сдавления лимфатическими узлами внутренних органов (вены, пищевод, трахея) показана рентгенотерапия.
 26-07-2019
26-07-2019 0 Просмотров
0 Просмотров 0 комментариев
0 комментариев 0 Рейтинг
0 Рейтинг