Развитие морфологических изменений во времени при остром ИМ и последующей организации поражения представлено в таблице ниже.
Почти все трансмуральные инфаркты захватывают по меньшей мере часть левого желудочка (в т.ч. свободную стенку и межжелудочковую перегородку) и почти всю зону кровоснабжения окклюзированной артерии, оставляя лишь узкий ободок (0,1 мм) сохранного субэндокардиального миокарда, жизнеспособность которого поддерживается диффузией кислорода и питательных веществ из желудочка.
15-50% ИМ, вызванных обструкцией правой коронарной артерии, распространяются от задней части свободной стенки левого желудочка до смежной стенки правого желудочка. Изолированный инфаркт правого желудочка возникает редко (в 1-3% случаев), как и инфаркт предсердий.
Частота поражения каждой из трех основных артерий и соответствующие области повреждения миокарда, приводящего к инфаркту (при типичной правосторонней доминантной циркуляции):
• передняя нисходящая артерия (40-50%): инфаркт захватывает переднюю стенку левого желудочка поблизости от верхушки, переднюю часть межжелудочковой перегородки, верхушку по окружности;
• правая коронарная артерия (30-40%): инфаркт локализуется в нижней/задней стенке левого желудочка, задней части межжелудочковой перегородки, в некоторых случаях в нижней/задней свободной стенке правого желудочка;
• огибающая артерия (15-20%): инфаркт поражает латеральную стенку левого желудочка, за исключением области у верхушки.
 Острый инфаркт миокарда, в основном в заднебоковой стенке левого желудочка,
Острый инфаркт миокарда, в основном в заднебоковой стенке левого желудочка,
выявленный гистохимически по отсутствию окрашивания области некроза (стрелка) хлоридом трифенилтетразолия из-за высвобождения дегидрогеназ после гибели клеток.
Обратите внимание на геморрагию из-за разрыва сердца и рубец на месте старого инфаркта (острие стрелки).
Ориентация препарата: задняя стенка сердца вверху.
Встречаются и другие локализации коронарных поражений, вызывающих инфаркт, например поражение левой основной коронарной артерии, вторичных ветвей передней нисходящей артерии или маргинальных ветвей левой огибающей артерии.
Макро- и микроскопическая картина инфаркта миокарда (ИМ) зависит от продолжительности жизни пациента после события. Области повреждения подвергаются последовательным прогрессирующим морфологическим изменениям, которые начинаются с типичного ишемического коагуляционного некроза (преобладающий механизм клеточной смерти при ИМ, хотя возможен также апоптоз) и переходят в воспаление и репарацию, протекающие очень сходно с ответом тканей на повреждение в других участках организма.
Диагностика острого инфаркта миокарда (ИМ) на ранней стадии (как прижизненная, так и посмертная) может быть затруднена, особенно если смерть наступила в первые несколько часов после появления симптомов. При макроскопическом исследовании изменения обнаруживают в случае смерти пациента через 12 час после начала ИМ, но если пациент умер через 2-3 час, то возможно определить область некроза, погрузив срез миокарда в раствор хлорида трифенилтетразолия.
Такое гистохимическое окрашивание придает красно-коричневый цвет интактному, не пораженному миокарду, где сохраняется активность дегидрогеназ (в частности, лактатдегидрогеназы). Поскольку дегидрогеназы высвобождаются из мертвых клеток через поврежденные мембраны, область инфаркта остается неокрашенной, бледной зоной. Через 12-24 час ИМ можно идентифицировать макроскопически на поперечных срезах как область синевато-коричневого цвета из-за застоя крови.
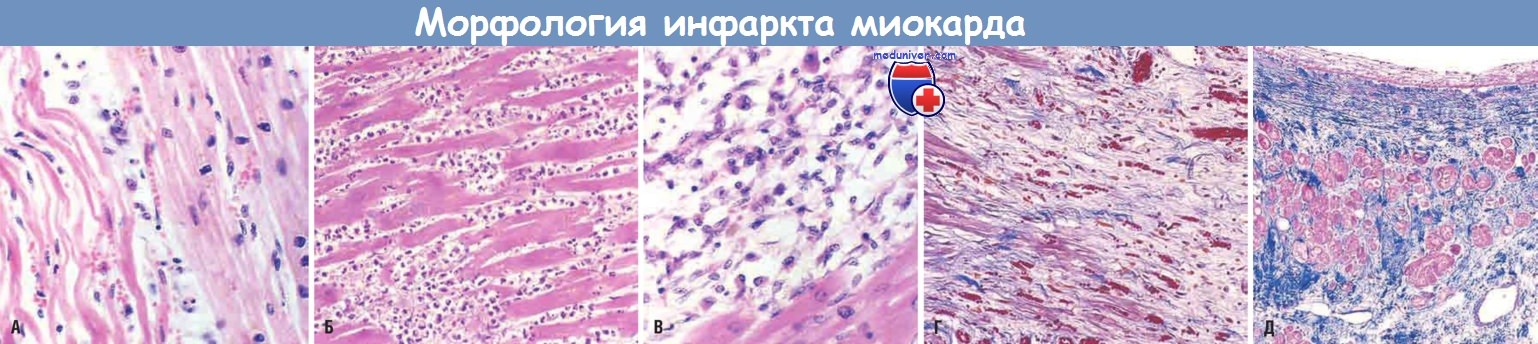 Микроскопическая картина инфаркта миокарда и стадии его репарации.
Микроскопическая картина инфаркта миокарда и стадии его репарации.
(А) Через сутки после инфаркта. Видны коагуляционный некроз и извитые кардиомиоциты (удлиненные и узкие по сравнению с расположенными справа сохранными кардиомиоцитами).
Расширенные пространства между погибшими клетками содержат отечную жидкость и нейтрофилы.
(Б) Через 3-4 сут после инфаркта. Плотный полиморфно-ядерный лейкоцитарный инфильтрат в области острого инфаркта миокарда.
(В) Через 7-10 сут после инфаркта. Почти полное удаление некротических клеток путем фагоцитоза.
(Г) Грануляционная ткань характеризуется присутствием рыхлого коллагена и обилием капилляров.
(Д) Заживший инфаркт с замещением некротических клеток плотным коллагеновым рубцом.
Видны немногочисленные оставшиеся кардиомиоциты.
После 24 час миокард в области инфаркта становится дряблым, желтовато-коричневого цвета, а зона ИМ приобретает более четкие границы. Через 10-14 сут зону ИМ окаймляет зона гиперемии из высоковаскуляризованной грануляционной ткани. На протяжении последующих недель у выжившего пациента в пораженной области формируется рубец.
Последовательность развития гистологических изменений вполне предсказуема. Типичные изменения, свойственные коагуляционному некрозу, можно увидеть при микроскопическом исследовании в первые 6-12 час после ИМ. На периферии зоны инфаркта могут присутствовать так называемые волны извитости.
Такие изменения, вероятно, обусловлены интенсивным воздействием сокращающихся жизнеспособных кардиомиоцитов на прилегающие к ним погибшие кардиомиоциты, которые растягиваются с образованием извитости. По краям инфаркта можно обнаружить сублетальные ишемические изменения — вакуольную дегенерацию, или миоцитолиз, — в виде крупных внутриклеточных вакуолей, содержащих, вероятно, воду. Некротические клетки вызывают острое воспаление, достигающее максимума за 1-3 сут.
После этого макрофаги удаляют некротические кардиомиоциты (этот процесс наиболее выражен на 3-7-е сутки), и область повреждения постепенно замещается высоковаскуляризованной грануляционной тканью (наиболее интенсивный процесс идет в течение 1-2 нед). По мере заживления грануляционная ткань замещается фиброзной. В большинстве случаев рубцевание завершается к концу 6-й недели, однако эффективность репарации зависит от размеров поражения.
В процессе заживления участвуют воспалительные клетки, мигрирующие в область повреждения через интактные кровеносные сосуды, которые часто сохраняются только по краям инфаркта. Именно поэтому репарация идет от краев инфаркта к его центру. Инфаркт в конце процесса репарации может оказаться неоднородным по структуре — заживление наиболее выражено на периферии. Как только репарация повреждения завершается, возраст рубца определить невозможно: плотный рубец спустя 8 нед после инфаркта и через 10 лет после него будет выглядеть одинаково.
Инфаркт может распространяться за пределы первоначальной границы в течение нескольких дней или недель в результате рецидивирующего некроза в прилегающих областях (расширение инфаркта). В подобных случаях присутствует центральная область, где заживление произошло раньше (т.е. оно более выражено), чем на периферии инфаркта. Этим процесс расширения инфаркта отличается от описанной ранее картины простого инфаркта, когда репарация на периферии опережает таковую в центре инфаркта.
Расширение инфаркта может произойти в результате ретроградного распространения тромба, проксимального сосудистого спазма, приводящего к недостаточному кровотоку через участок умеренного стеноза, ухудшения сократимости сердца, отложения микроэмболов, состоящих из тромбоцитов и фибрина, или аритмий, нарушающих функцию сердца.
Блог судебно-медицинских гистологов Северо-Западного Федерального округа
Признаки острого инфаркта миокарда
Признаки острого инфаркта миокарда давностью 6 – 23 часа:
1. Миокард более бледный, отечный; выбухает в зоне ОИМ; граница отчетливая (отсутствие фиксации или фиксация в судане III, формалине или спирте); ИКМ>40
2. фуксинофилия кардиомиоцитов (окраска по Ли или Селье) – 2-4 балла
3. исчезновение поперечной исчерченности мышечного волокна – 2-4 балла
4. сегментарные контрактуры – 0-4 балла
5. первично-глыбчатый распад цитоплазмы КМЦ по периферии инфаркта – 0-4 балла
6. неравномерное полнокровие капилляров – 2-3 балла
7. лейкоцитарные стазы – 0-3 балла
8. изменение ядер в КМЦ – 2-4 балла
9. миоцитолиз (в поляризованном свете) – 2-4 балла
10. некроз КМЦ с полным кариолизисом – 2-4 балла
11. нейтрофильные лейкоциты – 1-2 балла
12. диффузная лейкоцитарная инфильтрация – 0
13. лейкоцитарный вал – 0
14. пигментированные макрофаги – 0
15. лимфоциты – 0
16. фибробласты – 0
17. пролиферация кровеносных сосудов – 0
18. коллагеновые волокна – 0
Признаки острого инфаркта миокарда давностью 24-47 часов:
1. ОИМ бледно-коричневый, выбухает, граница отчетливая; ИКМ>40
2. фуксинофилия кардиомиоцитов (окраска по Ли или Селье) – 2-4 балла
3. исчезновение поперечной исчерченности мышечного волокна – 4 балла
4. сегментарные контрактуры – 0-4 балла
5. первично-глыбчатый распад цитоплазмы КМЦ по периферии инфаркта – 0-4 балла
6. неравномерное полнокровие капилляров – 0 баллов
7. лейкоцитарные стазы – 0
8. Изменение ядер в КМЦ – 4 балла
9. миоцитолиз (в поляризованном свете) – 4 балла
10. некроз КМЦ с полным кариолизисом – 4 балла
11. нейтрофильные лейкоциты – 3-4
12. диффузная лейкоцитарная инфильтрация – 4
13. лейкоцитарный вал – 0
14. пигментированные макрофаги – 0
15. лимфоциты – 0
16. фибробласты – 0
17. пролиферация кровеносных сосудов – 0
18. коллагеновые волокна – 0
Признаки острого инфаркта миокарда давностью 2-3 дня:
1. ОИМ желтовато-коричневый, суховатый; граница отчетливая
2. фуксинофилия кардиомиоцитов (окраска по Ли или Селье) – 2-4 балла
3. исчезновение поперечной исчерченности мышечного волокна – 4 балла
4. сегментарные контрактуры – 0-4 балла
5. первично-глыбчатый распад цитоплазмы КМЦ по периферии инфаркта – 0-4 балла
6. неравномерное полнокровие капилляров – 0 баллов
7. лейкоцитарные стазы – 0
8. изменение ядер в КМЦ – 4 балла
9. миоцитолиз (в поляризованном свете) – 4 балла
10. некроз КМЦ с полным кариолизисом – 4 балла
11. нейтрофильные лейкоциты – 4
12. диффузная лейкоцитарная инфильтрация – 0
При судебно-медицинской диагностике смерти в результате действия различных факторов, приводящих к возникновению острой сердечной недостаточности, выявляются признаки остро возникших изменений миокарда.
Из литературных источников известны микроскопические изменения, относящиеся к хроническим и острым признакам заболеваний. Так, рядом авторов были проанализированы острые изменения миокарда в случаях причин смерти от ИБС (А.В.Капустин, 2000; А.В.Пермяков, В.И.Витер, Н.И.Неволин,. 2003; С.В.Мальцев, А.И.Намаконов, Л.В.Кузьмина, 2005). Это изменения кардиомиоцитов – глыбчатый распад, миоцитолиз, внутриклеточный отек, сегментарные и субсегментарные контрактуры, перерастяжение, резкое расслабление, волнообразные изгибы, деформация сердечных мышечных волокон, диссоциация волокон, очаги фрагментации или сегментации кардиомиоцитов; изменение стромы миокарда – отек стромы; изменение микрососудов – различное кровенаполнение, агрегация эритроцитов, гиалиновые микротромбы, «плазматические» микрососуды, ровные просветы микрососудов, коагуляция плазмы в микрососудах, сладжи в венулах, артериолах и мелких артериях, плазморрагия в стенку сосуда, набухание эндотелиоцитов сосудов микроциркуляции. Однако в гистологических исследованиях доказательные признаки встречаются с разной частотой, многие из них часто отсутствуют. Поэтому возникают вопросы о достоверности и объективности каждого признака. Однако в литературе четких указаний на их частоту не приводится.
С целью определения диагностической ценности каждого признака, используемого при гистологическом исследовании в случаях смерти от ишемической болезни сердца, нами проведено специальное исследование. При этом были изучены гистологические препараты из 200 трупов, лиц умерших в результате острой коронарной недостаточности при ишемической болезни сердца. Из них 70 женщин в возрасте от 40 до 93 лет и 130 мужчин в возрасте от 30 до 90 лет. При анализе препаратов была выделена группа критериев, позволяющих диагностировать ишемическую болезнь сердца, а также признаки, позволяющие судить о смерти в результате данного заболевания и острой коронарной недостаточности.
Группа признаков ишемической болезни сердца: – очаговый кардиосклероз; –
диффузный сетчатый кардиосклероз; –
диффузный межуточный кардиосклероз; –
острый инфаркт миокарда; –
рецидивирующий инфаркт миокарда; –
атеросклероз ветвей коронарных артерий.
Группа признаков острой коронарной недостаточности: –
волнообразная деформация кардиомиоцитов; –
плазматическое пропитывание интимы мелких миокардиальных сосудов плазмой с формированием "подушечек"; –
переориентация ядер эндотелия в виде частокола отдельных мелких артерий; –
дегенеративные изменения кардиомиоцитов; –
метаболические повреждения кардиомиоцитов.
Кроме того, также учитывался признак артериальной гипертензии – гипертрофия кардиомиоцитов и поражение мелких сосудов миокарда.
Были выявлены также следующие различия частот ряда признаков: диффузный кардиосклероз с распространенностью у 35,4 % мужчин и у 40 % женщин; очаговый межуточный кардиосклероз встречался практически в одинаковом проценте случаев – 37,7% мужчин и 34,3% женщин. Остальные признаки встречались гораздо реже и с разной частотой: периваскулярный кардиосклероз отмечен у 22,4% мужчин и у 18,6 % женщин; диффузный сетчатый кардиосклероз отмечался у 9,2 % мужчин и у 20 % женщин. Наиболее выраженные гендерные различия отмечены в частотах встречаемости мелкоочагового кардиосклероза – он отмечался в 5,4 % случаев у мужчин и 31,4 % у женщин. Крупноочаговый кардиосклероз встречался в 13 % случаев у мужчин и 10 % у женщин. Признаки острого инфаркта миокарда обнаруживались с одинаковой частотой у мужчин и женщин – 5,4 % и 4,3 %, соответственно. Рецидивирующий острый инфаркт миокарда в исследуемой группе был выявлен только у мужчин в 6,2 % случаев. Атеросклероз ветвей коронарных артерий – у 14,6 % мужчин и у 8,6 % женщин.
Частота встречаемости признаков ишемической болезни сердца в сочетании с артериальной гипертензией составила 64,6% мужчин и 85,7% женщин.
Таким образом, в результате проведенных исследований установлено, что часто обнаруживаемыми гистологическими признаками смерти от острой коронарной недостаточности при ишемической болезни сердца являются: фрагментация кардиомиоцитов; переориентация ядер эндотелия мелких сосудов; плазматическое пропитывание интимы мелких сосудов с формированием «подушечек».
Сочетание признаков ишемической болезни сердца и артериальной гипертензии достигает 64,6% у мужчин и 85,7% у женщин. Остальные признаки встречались с частотой от 3 % до 22 %, что ставит под сомнение их диагностическую ценность.
Представляется необходимым при гистологической диагностике придавать первостепенное значение наиболее часто встречающимся признакам, что может способствовать повышению объективности заключений.
Список литературы: 1.
Пермяков А.В., Витер В.И., Неволин Н.И. Судебно-медицинская гистология.- Ижевск-Екатеринбург, 2003.- 214 с. 2.
Капустин А.А. О диагностическом значении острых микроскопических изменений миокарда // Судебно-медицинская экспертиза.- 2000. – № 1.- С. 7-11. 3.
Мальцев С.В., Намаконов А.И., Кузьмина Л.В. О значении результатов судебно-гистологических исследований в посмертной диагностике и профилактике скоропостижной смерти от ишемической болезни сердца // Актуальные вопросы судебной медицины и экспертной практики. – Новосибирск. – 2005. – Вып. 10. – С. 8486.
 26-07-2019
26-07-2019 0 Просмотров
0 Просмотров 0 комментариев
0 комментариев 0 Рейтинг
0 Рейтинг