Гемолиз – процесс завершения четырехмесячного цикла жизни эритроцитов, разрушающихся естественным путем или воздействием на их оболочки ядов, инфекционных агентов, антител, лекарственных препаратов.
Где происходит гемолиз?
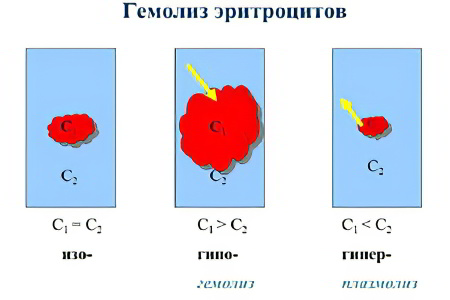
Виды гемолиза в зависимости от локализации:
Внутрисосудистый гемолиз. Происходит в циркулирующей крови, где на эритроциты действует окружающая среда.
Внутриклеточный гемолиз. Происходит в печени, селезенке, в костном мозге – органах, участвующих в кроветворении или в накапливании форменных элементов крови.
В отдельных случаях гемолиз может произойти вне человеческого организма, когда сгусток крови растворяется и окрашивает плазму в условиях лаборатории.
Причины гемолиза в анализах крови:
несоблюдение техники забора биоматериала, правил его хранения;
умышленное провоцирование процесса лизиса эритроцитов, необходимое для получения популяции других элементов крови.
Для гемолиза очень важны свойства плазмы крови и сыворотки, их отличия. Фибриноген (в дальнейшем фибрин) плазмы – основа кровяного сгустка, опускающегося на дно пробирки, превращающего плазму в сыворотку. В кровеносной системе кровь в норме не сворачивается. Это происходит в исключительных случаях – при диссеминированном внутрисосудистом свертывании, когда жизнь человека находится под угрозой. Но даже там сыворотка не образуется, она формируется лишь вне организма человека из нитей фибрина, преобразующихся в кровяной сгусток.
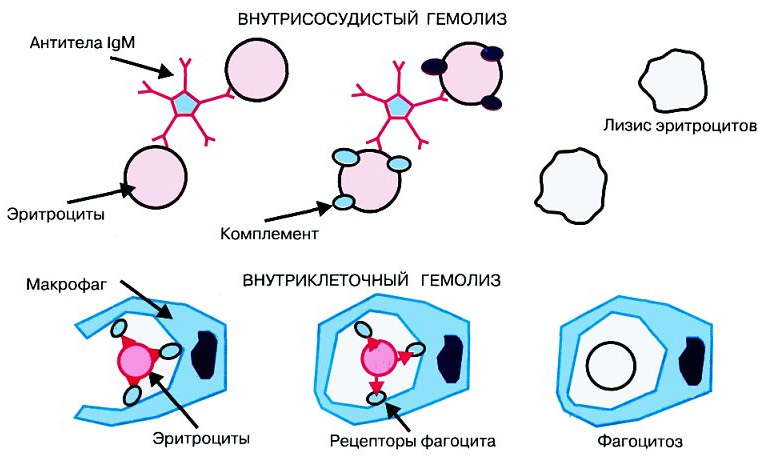
Анализ на биохимию крови, взятый с антикоагулянтом, или отобранный в сухую пробирку без применения антисвертывающих препаратов, будет иметь некорректные результаты из-за гемолиза эритроцитов.
Естественный процесс гемолиза – норма
Во время естественного гемолиза в здоровом организме происходит физиологическая гибель старых эритроцитов. Этот процесс идет в красном костном мозге, в печени и селезенке.
При патологическом гемолизе эритроциты гибнут преждевременно из-за растягивания и разрыва клеточной мембраны. На дискоциты воздействуют неблагоприятные факторы, благодаря чему гемоглобин из оболочки выходит в плазму крови.

После выхода красного пигмента плазма приобретает неестественный вид, становится блестящей. Этот признак гемолиза легко увидеть невооруженным взглядом.
Проявление гемолиза
Хронический гемолиз, сопровождающий такие заболевания, как лейкоз, серпоклеточная анемия, протекает без выраженной симптоматики, как многие другие физиологические процессы.
Причины острого гемолиза, требующего неотложной помощи:
Переливание крови, не совместимой по группе и резус-фактору;
Аутоиммунная гемолитическая анемия, или анемия, вызванная отравлением;
Гемолитическая болезнь новорожденных, когда каждый вдох новорожденного ухудшает ситуацию.
Если больной находится в сознании, он испытывает следующие симптомы:
Сильное сдавление груди;
Боль в пояснице, возможно, в груди и в животе.
Резкое снижение АД;
Гиперемия кожи лица, переходящая в цианоз;
Самопроизвольное мочеиспускание и дефекация;
По данным лабораторных исследований, в кровеносной системе происходит внутрисосудистый гемолиз.
При лучевой и гормональной терапии, во время анестезии признаки могут быть стерты. Спустя несколько часов острые симптомы стихают, оставляя боль в пояснице.
Через непродолжительное время наступает рецидив со следующими проявлениями:
Желтуха кожи и склер глаз;
Расстройство функционирования почек: белок и гемоглобин в моче, прекращение мочеиспусканий, далее анурия, уремия, летальный исход.
Анемия, вызванная выходом гемоглобина в плазму после разрушения эритроцитов;
Нарушение процессов свертывания крови.
Моча становится красного или черного цвета, в ней обнаруживают белок, калий, гемоглобин.
Лечение гемолиза

Терапия гемолитического криза зависит от степени тяжести состояния больного, от вызвавших его причин.
Заменное переливание крови (при гемолитической болезни новорожденных);
Введение кровезамещающих растворов;
Эффективность мероприятий отслеживается постоянными лабораторными исследованиями.
Патологический гемолиз: причины и виды
Виды гемолиза и вызвавшие его причины:
Иммунный. Вызван аутоиммунными заболеваниями, гемолитической анемией, несовместимостью при переливании крови.
Механический. Возникает при размозжении тканей, обширных травмах, неосторожном обращении с образцами крови.
Термический. Его вызывает замораживание и нагревание растворов.
Химический. Возникает при контакте с агрессивными средами, проникшими через дыхательную или пищеварительную систему, в результате инъекций. В лаборатории пробы могут быть испорчены при контакте с кислотой или щелочью.
Электрический. Возникает при поражении током, в лаборатории – при помещении крови в электрическое поле.
Биологический. Развивается из-за воздействия ядов животного или растительного происхождения: укус змеи, контакт с бледной поганкой и другими ядовитыми грибами, проникновение в организм малярийного плазмодия.
Осмотический. Возникает из-за воздействия на эритроциты гипотонического раствора (0,48%, 0,32%) хлорида натрия, применяемого для увеличения объема циркулирующей крови и разрушающего эритроциты.
Анализ на осмотическую резистентность эритроцитов
Этот анализ крови направлен на определение устойчивости эритроцитов при помещении их в гипотонический раствор.
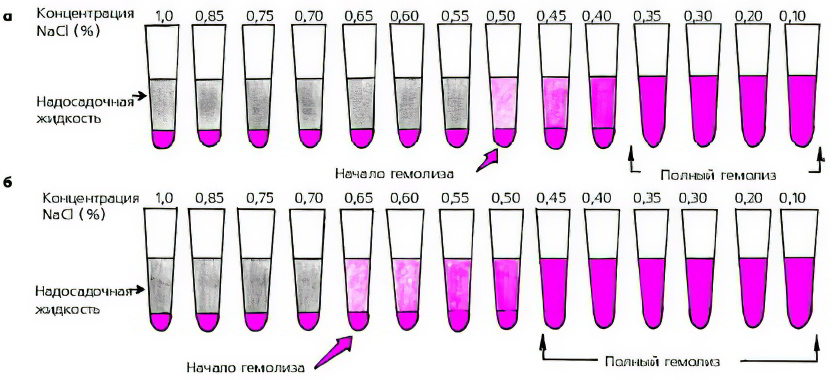
Минимальная ОСЭ – эритроциты разрушаются в 0,45-0,48% р-ре NaCl;
Макисмальная ОСЭ – разрушение эритроцитов происходит в 0,32-0,34% р-ре NaCl.
Показатели осмотической резистентности зависят от формы клеток и степени их зрелости. В норме отношение толщины к диаметру (индекс сферичности) равно 0,27-0,28.
Зрелые эритроциты, находящиеся на грани своего существования, имеют шаровидную форму, низкую прочность мембраны. При гемолитической анемии большое количество сфероидных форм говорит о скорой гибели эритроцитов, сокращении их жизни в 10 раз, до 12-14 суток.
Шаровидная форма эритроцитов при анемии свидетельствует о повышении индекса сферичности – симптоме преждевременной гибели красных кровяных клеток.
Наиболее стойки к гипотонии ретикулоциты, недавно вышедшие из костного мозга. Они имеют уплощенную форму диска, низкий уровень сферичности. Анализ осмотической резистентности может служить показателем активности красного кровяного мозга.
Терапия лекарствами и гемолиз
Часть препаратов ускоряют разрушение эритроцитов, гемолиз является их побочным эффектом. При отмене препарата этот процесс прекращается.
Препараты, вызывающие гемолиз:
Анальгетики и антипиретики (Аспирин, Амидопирин);
Мочегонные (Диакарб) и препараты нитрофуранового ряда (Фурадонин);
Сульфаниламиды (Сульфален, Сульфапиридазин);
Препараты для снижения сахара крови (Толбутамид, Хлорпропамид);
Противотуберкулезные средства (изониазид, ПАСК);
Препараты для лечения малярии (Хинин, Акрихин).
О вызванных употреблением препаратов проблемами нужно заявить лечащему врачу.
Видео: опыт — гемолиз эритроцитов под воздействием алкоголя:

Автор статьи: Шутов Максим Евгеньевич | Врач-гематолог
Образование: В 2013 году закончен Курский государственный медицинский университет и получен диплом «Лечебное дело». Спустя 2 года окончена ординатура по специальности «Онкология». В 2016 году пройдена аспирантура в Национальном медико-хирургическом центре имени Н. И. Пирогова.

Вся правда о жире на животе – 8 фактов!

Корица – 6 доказанных полезных свойств для вашего здоровья
Общий анализ крови (ОАК) – это первое исследование, с которого начинается диагностика заболеваний или профилактический осмотр у врача в рамках ежегодной диспансеризации. Без этого простого, но важного теста невозможно объективно оценить состояние здоровья человека. ОАК иначе называется общеклиническим или.
Биохимический анализ крови («биохимия» или просто БАК) – это высокоинформативный лабораторный тест, который позволяет судить о состоянии и функциональном статусе большинства внутренних органов и систем человеческого организма. Наряду с общим или общеклиническим анализом, это исследование крови проводится на первой стадии.
Моча представляет собой биологическую жидкость, конечный результат естественного процесса жизнедеятельности человека. Она образуется в почках человека в два сложных этапа. Вместе с выходящей жидкостью из организма выводится: мочевина, как конечный продукт белкового обмена, электролиты, мочевая кислота, а также витамины и гормоны
Аланинаминотрансфераза или сокращенно АЛТ представляет собой особый эндогенный фермент. Его включают в группу трансфераз и подгруппу аминотрансфераз. Синтез данного фермента проходит внутриклеточно. В кровь поступает его ограниченное количество.
АСТ, АсАТ, AST или аспартатаминотрансфераза – это одно и то же понятие, обозначающее один из ферментов белкового обмена в организме. Этот фермент ответственный за синтез аминокислот, входящих в состав клеточных мембран и тканей. Не во всех органах АСТ проявляет.
Гемотрансфузионные осложнения наиболее опасные для жизни больного. Самой частой причиной гемотрансфузионных осложнений является переливание крови, несовместимой по системе АВО и Rh-фактору (приблизительно 60%). Основным и наиболее тяжелым гемотрансфузионным осложнением является гемотрансфузиониый шок.
а) Осложнения при переливании крови, несовместимой по системе АВО. Гемотрансфузиониый шок
Причиной развития осложнения в большинстве случаев является нарушение правил, предусмотренных инструкциями по технике переливания крови, методики определения групп крови АВО и проведения проб на совместимость. При переливании крови или ЭМ, несовместимых по групповым факторам системы АВО, происходит массивный внутрисосудистый гемолиз вследствие разрушения эритроцитов донора под воздействием агглютининов реципиента.
В патогенезе гемотрансфузионного шока основными повреждающими факторами являются свободный гемоглобин, биогенные амины, тромбопластин и другие продукты гемолиза. Под влиянием высоких концентраций этих биологически активных веществ возникает выраженный спазм периферических сосудов, быстро сменяющийся их паретическим расширением, что приводит к нарушению микроциркуляции и кислородному голоданию тканей. Повышение проницаемости сосудистой стенки и вязкости крови ухудшают реологические свойства крови, что еще больше нарушает микроциркуляцию. Следствием длительной гипоксии и накопления кислых метаболитов являются функциональные и морфологические изменения различных органов и систем, то есть развертывается полная клиническая картина шока.
Отличительной чертой гемотрансфузионного шока является возникновение ДВС-синдрома с существенными изменениями в системе гемостаза и микроциркуляции, грубыми нарушениями показателей центральной гемодинамики. Именно ДВС-синдрому принадлежит ведущая роль в патогенезе поражения легких, печени, эндокринных желез и других внутренних органов. Пусковым моментом в его развитии является массивное поступление в кровоток тромбопластина из разрушенных эритроцитов.
Характерные изменения происходят в почках: в почечных канальцах накапливается солянокислый гематин (метаболит свободного гемоглобина) и остатки разрушенных эритроцитов, что наряду со спазмом почечных сосудов приводит к снижению почечного кровотока и клубочковой фильтрации. Описанные изменения являются причиной развития острой почечной недостаточности.
Клиническая картина. В течение осложнений при переливании крови, несовместимой по системе АВО, выделяют три периода:
■ гемотрансфузионный шок,
■ острая почечная недостаточность,
■ реконвалесценция.
Гемотрансфузионный шок наступает непосредственно во время трансфузии или после нее, длится от нескольких минут до нескольких часов. В одних случаях он клинически не проявляется, в других протекает с выраженными симптомами, приводящими к гибели больного.
Клинические проявления вначале характеризуются общим беспокойством, кратковременным возбуждением, ознобом, болями в груди, животе, пояснице, затруднением дыхания, одышкой, цианозом. Боль в поясничной области считается патогномоничным признаком для данного вида осложнения. В дальнейшем постепенно нарастают циркуляторные нарушения, характерные для шокового состояния (тахикардия, снижение артериального давления, иногда нарушение ритма сердечной деятельности с явлениями острой сердечно-сосудистой недостаточности). Довольно часто отмечаются изменение окраски лица (покраснение, сменяющееся бледностью), тошнота, рвота, повышение температуры тела, мраморность кожных покровов, судороги, непроизвольное мочеиспускание и дефекация.
Наряду с симптомами шока одним из ранних и постоянных признаков гемотрансфузионного шока является острый внутрисосудистый гемолиз. Основными показателями повышенного распада эритроцитов является гемоглобинемия, гемоглобинурия, гипербилирубинемия, желтуха, увеличение печени. Характерным является появление мочи бурого цвета (в общем анализе — выщелоченные эритроциты, повышенное содержание белка).
Развивается нарушение гемокоагуляции, которое клинически проявляется повышенной кровоточивостью. Геморрагический диатез возникает в результате ДВС-синдрома, выраженность которого зависит от степени и продолжительности гемолитического процесса.
При переливании несовместимой крови во время оперативного вмешательства под наркозом, а также на фоне гормональной либо лучевой терапии реактивные проявления могут быть стертыми и симптомы шока чаще всего отсутствуют или выражены незначительно.
Тяжесть клинического течения шока в значительной степени обусловлена объемом перелитых несовместимых эритроцитов, характером основного заболевания и общим состоянием больного перед гемотрансфузией. В зависимости от уровня артериального давления различают три степени гемотрансфузионного шока:
I степень — систолическое артериальное давление выше 90 мм рт. ст.
II степень — систолическое артериальное давление 71-90 мм рт. ст.
III степень — систолическое артериальное давление ниже 70 мм рт. ст.
Тяжесть клинического течения шока, его продолжительность определяют исход патологического процесса. В большинстве случаев лечебные мероприятия позволяют ликвидировать циркуляторные расстройства и вывести больного из шока. Однако через некоторое время после трансфузии может повыситься температура тела, появляется постепенно нарастающая желтушность склер и кожи, усиливается головная боль. В дальнейшем на первый план выступают нарушения функции почек, развивается острая почечная недостаточность.
Острая почечная недостаточность протекает в виде трех сменяющих друг друга фаз: анурия (олигурия), полиурия и восстановление функции почек. На фоне стабильных гемодинамических показателей резко снижается суточный диурез, отмечается гипергидратация организма, нарастает уровень креатинина, мочевины и калия плазмы. В последующем диурез восстанавливается и увеличивается иногда до 5-6 литров в сутки, при этом может сохраняться высокая креатининемия, гиперкалиемия (полиурическая фаза почечной недостаточности).
Лечение. При появлении первых признаков гемотрансфузионного шока переливание крови прекращают, систему для переливания отсоединяют и подключают систему с солевым раствором. Ни в коем случае нельзя удалять иглу из вены, чтобы не потерять готового венозного доступа.
Основное лечение направлено на выведение больного из состояния шока, восстановление и поддержание функции жизненно важных органов, купирование геморрагического синдрома, предупреждение развития острой почечной недостаточности.
Принципы лечения гемотрансфузионного шока. Инфузионная терапия. Для поддержания ОЦК и стабилизации гемодинамики и микроциркуляции производят переливание кровезамещающих растворов (препарат выбора — реополиглюкин, возможно применение полиглюкина и препаратов желатина). Необходимо также максимально рано начать введение раствора соды (4% раствор бикарбоната натрия) или лактасола для получения щелочной реакции мочи, что препятствует образованию солянокислого гематина. В последующем переливают полиионные растворы для удаления свободного гемоглобина и в целях предупреждения деградации фибриногена. Объем инфузионной терапии должен соответствовать диурезу и контролироваться величиной центрального венозного давления.
Медикаментозные средства первой очереди. Классическими препаратами при лечении гемотрансфузионного шока являются преднизолон (90-120 мг), эуфиллин (10,0 мл 2,4% раствора) и лазикс (100 мг) — так называемая классическая противошоковая триада. Кроме этого, используют антигистаминные средства (димедрол, тавегил) и наркотические анальгетики (промедол).
Экстракорпоральные методы. Высокоэффективным способом является массивный плазмаферез (эксфузия около 2 л плазмы с замещением ПСЗ и коллоидными растворами) для удаления свободного гемоглобина и продуктов деградации фибриногена.
Коррекция функции органов и систем. По показаниям применяют сердечные гликозиды, кардиотонические средства и др. При выраженной анемии (Нв ниже 60 г/л) переливают отмытые эритроциты одноименной по отношению к реципиенту группы крови. При развитии гиповентиляции возможен перевод на искусственную вентиляцию легких.
Коррекция системы гемостаза. Применяют гепарин (50-70 ЕД/кг массы тела), переливают ПСЗ, используют антиферментные препараты (контрикал).
При выводе из шока и наступлении фазы острой почечной недостаточности лечение должно быть направлено на улучшение функции почек (эуфиллин, лазикс и осмодиуретики), коррекцию водно-электролитного баланса. В тех случаях, когда терапия не предотвращает развития уремии, прогрессирования креатининемии и гиперкалиемии, требуется применение гемодиализа. В связи с этим лечение больных с острой почечной недостаточностью целесообразно проводить в условиях специализированного отделения, оснащенного аппаратом «искусственная почка».
В периоде реконвалесценции проводится симптоматическая терапия.
Профилактика заключается в строгом соблюдении правил выполнения гемотрансфузии (тщательное выполнение всех последовательных процедур, особенно реакций на совместимость переливаемой крови).
б) Осложнения при переливании крови, несовместимой по резус-фактору и другим системам антигенов эритроцитов
Осложнения, обусловленные несовместимостью перелитой крови по резус-фактору, возникают у больных, сенсибилизированных в отношении резус-фактора. Это может произойти при введении резус-положительной крови резус-отрицательным реципиентам, сенсибилизированным предшествующей гемотрансфузией Rh-положительной кровью (или у женщин — беременностью Rh-положительным плодом).
Причиной осложнений в большинстве случаев является недостаточно полное изучение акушерского и трансфузионного анамнеза, а также невыполнение или нарушение других правил, предупреждающих несовместимость по Rh-фактору (прежде всего пробы на индивидуальную совместимость по Rh-фактору).
Кроме резус-фактора Rh0(D), причиной осложнений при переливании крови могут быть другие антигены системы резус: rh’ (С), rh" (Е), hr'(c), hr" (е), а также антигены систем Левис, Даффи, Келл, Кидд, Челлано. Степень их иммуногенности и значение для практики переливания крови значительно ниже.
Развивающийся иммунологический конфликт приводит к массивному внутрисосудистому гемолизу перелитых донорских эритроцитов иммунными антителами (анти-D, анти-С, анти-Е), образовавшимися в процессе предшествующей сенсибилизации реципиента. Далее запускается механизм развития гемотрансфузионного шока наподобие несовместимости по системе АВО.
Следует отметить, что сходные изменения в организме (кроме иммунного конфликта) наблюдаются при переливании большого количества гемолизированной крови.
Клиническая картина. Клинические проявления отличаются от осложнений при несовместимости по системе АВО более поздним началом, менее бурным течением, замедленным и отсроченным гемолизом, что зависит от вида иммунных антител и их титра; При переливании несовместимой по Rh-фактору крови симптомы появляются спустя 30-40 мин, иногда 1-2 ч и даже через 12 часов после гемотрансфузии. При этом фаза собственно шока выражена в меньшей степени, часто наблюдается стертая его картина. В дальнейшем также наступает фаза острой почечной недостаточности, но обычно отмечается более благоприятное ее течение.
Лечение проводится по тем же принципам, что и при несовместимости по системе АВО.
Профилактика заключается в тщательном сборе трансфузиологичес-кого анамнеза и соблюдении правил гемотрансфузии.
Переливание компонентов крови является потенциально опасным способом коррекции и замещения их дефицита у реципиента. Осложнения после трансфузии, ранее объединяемые термином «трансфузионные реакции», могут быть обусловлены самыми различными причинами и наблюдаться в разные сроки после переливания. Одни из них могут быть предупреждены, другие – нет, но в любом случае медицинский персонал, проводящий трансфузионную терапию компонентами крови, обязан знать возможные осложнения, уведомлять пациента о возможности их развития, уметь их предупреждать и лечить.
Одним из основных положений современной трансфузиологии является принцип «один донор – один реципиент», суть которого сводится к использованию в лечении одного больного переливаний компонентов крови, заготовленных от одного или минимального числа доноров. Воплощение в жизнь данного принципа позволяет резко уменьшить частоту и выраженность изосенсибилизации у реципиентов, существенно снизить риск передачи вирусных и других инфекций.
Согласно «Инструкции по организации мероприятий при возникновении посттрансфузионных осложнений» (Приказ МЗ СССР от 23 мая 1985 года № 700) при возникновении осложнений гемотрансфузии в лечебно-профилактическом учреждении одновременно с оказанием больному экстренной помощи проводятся следующие мероприятия:
– главный врач лечебно-профилактического учреждения, в котором произошло осложнение в результате трансфузии крови, ее компонентов, препаратов или кровезаменителей, немедленно сообщает о возникшем осложнении в местные органы здравоохранения и Главному врачу регионарной станции переливания крови.Одновременно главный врач лечебно-профилактического учреждения принимает все меры по выяснению причин посттрансфузионного осложнения.
– оставшаяся часть трансфузионной среды направляется для исследования на регионарную станцию переливания крови. (необходимое для исследования количество крови в контейнере– 10-20 мл);
– осуществляется проведение бактериологического исследования крови реципиента;
– если осложнение произошло после переливания крови и ее компонентов, направляется 15 мл крови реципиента на регионарную станцию переливания крови для серологического исследования;
– производится изъятие флаконов с кровью или компонентами крови того же донора, препаратов крови или кровезаменителей серии, вызвавшей осложнение;
– в случае смерти больного, наступившей после введения консервированной крови, ее компонентов, препаратов и кровезаменителей, обеспечивает проведение патологоанатомического исследования.
Осложнения от переливания компонентов крови могут развиваться как во время и в ближайшее время после трансфузии (непосредственные осложнения), так и спустя большой период времени – несколько месяцев, а при повторных трансфузиях и лет после трансфузии (отдаленные осложнения).
Гемолиз
Острый гемолиз является одним из основных осложнений применения эритроцитсодержащих гемотрансфузионных сред, зачастую тяжелых. В основе острого посттрансфузионного гемолиза лежит взаимодействие антител реципиента с антигенами донора, в результате которого происходит активация системы комплемента, системы свертывания и гуморального иммунитета. Клинические проявления гемолиза обусловлены развивающимся острым ДВС, циркуляторным шоком и острой почечной недостаточностью.
Наиболее тяжело острый гемолиз протекает при несовместимости по системе АВ0 и резус. Несовместимость по другим группам антигенов также может быть причиной гемолиза у реципиента, особенно если стимуляция аллоантител происходит вследствие повторных беременностей или предыдущих трансфузий.
Начальные клинические признаки острого гемолиза могут появиться непосредственно во время переливания или вскоре после него. Ими являются боли в груди, животе или пояснице, чувство жара, кратковременное возбуждение. В дальнейшем появляются признаки циркуляторных нарушений (тахикардия, артериальная гипотония). В крови обнаруживаются разнонаправленные сдвиги в системе гемостаза (повышение уровня продуктов паракоагуляции, тромбоцитопения, снижение антикоагулянтного потенциала и фибринолиза), признаки внутрисосудистого гемолиза – гемоглобинемия, билирубинемия, в моче – гемоглобинурия, позже – признаки нарушения функции почек и печени (повышение уровня креатинина и мочевины в крови, гиперкалиемия, снижение почасового диуреза вплоть до анурии).
Если острый гемолиз развивается во время операции, проводимой под общим обезболиванием, то клиническими признаками его могут быть немотивированная кровоточивость операционной раны, сопровождаемая стойкой гипотонией, а при наличии катетера в мочевом пузыре – появление мочи темно-вишневого или черного цвета.
Тяжесть клинического течения острого гемолиза зависит от объема перелитых несовместимых эритроцитов, характера основного заболевания и состояния реципиента перед переливанием. В то же время она может быть уменьшена целенаправленной терапией, обеспечивающей нормализацию артериального давления и хороший почечный кровоток. Об адекватности ренальной перфузии можно косвенно судить по величине почасового диуреза, который должен достигать не менее 100 мл/час у взрослых в течение 18 – 24 часов после возникновения острого гемолиза.
Терапия острого гемолиза предусматривает немедленное прекращение переливания эритроцитсодержащей среды (с обязательным сохранением этой трансфузионной среды) и одновременное начало интенсивной инфузионной терапии под контролем центрального венозного давления.
Переливание солевых растворов и коллоидов (оптимально – альбумина) проводится с целью не допустить гиповолемии и гипоперфузии почек, плазмы свежезамороженной – для профилактики ДВС. При отсутствии анурии и восстановленном объеме циркулирующей крови для стимуляции диуреза и уменьшения осаждения продуктов гемолиза в канальцах нефронов назначают осмодиуретики (20% раствор маннитола из расчета 0,5 г/кг массы тела) или фуросемид в дозе 4 – 6 мг/кг массы тела. При положительном ответе на назначение диуретиков тактика форсированного диуреза продолжается. Также показано проведение экстренного плазмафереза в объеме не менее 1,5 л с целью удаления из циркуляции свободного гемоглобина, продуктов деградации фибриногена с обязательным возмещением удаляемой плазмы переливанием плазмы свежезамороженной. Параллельно с этими терапевтическими мероприятиями необходимо назначение гепарина под контролем АЧТВ и показателей коагулограммы. Оптимальным является внутривенное введение гепарина по 1000 ЕД в час с помощью дозатора лекарственных веществ.
Иммунная природа острого гемолиза и посттрансфузионного шока требует назначения в первые часы терапии этого состояния внутривенно преднизолона в дозе 3 – 5 мг/кг массы тела. Если возникает необходимость коррекции глубокой анемии (гемоглобин менее 60 г/л), осуществляют переливание индивидуально подобранной эритроцитной взвеси с физиологическим раствором. Назначение допамина в малых дозах (до 5 мкг/кг массы тела в мин) усиливает почечный кровоток и способствует более успешному лечению острого гемотрансфузионного гемолитического шока.
В тех случаях, когда комплексная консервативная терапия не предотвращает наступления острой почечной недостаточности и у больного анурия продолжается более суток, или выявляется уремия и гиперкалиемия, показано применение экстренного гемодиализа (гемодиафильтрации).
Отсроченные гемолитические реакции.
Отсроченные гемолитические реакции могут возникнуть спустя несколько дней после переливания переносчиков газов крови в результате иммунизации реципиента предшествующими трансфузиями. Образующиеся антитела появляются в русле крови реципиента через 10 – 14 дней после переливания. Если очередная трансфузия переносчиков газов крови совпала с началом антителообразования, то появляющиеся антитела могут вступать в реакцию с циркулирующими в русле крови реципиента эритроцитами донора. Гемолиз в этом случае выражен не резко, может быть заподозрен по снижению уровня гемоглобина. В целом отсроченные гемолитические реакции наблюдаются редко и поэтому сравнительно мало изучены. Специфического лечения обычно не требуется, но необходим контроль за функцией почек.
 26-07-2019
26-07-2019 0 Просмотров
0 Просмотров 0 комментариев
0 комментариев 0 Рейтинг
0 Рейтинг