
Значение пульса – определение здоровья человека, наличие в его организме изменений в работе или заболеваний. Выявление частоты сердечных сокращений проводится в домашних или лабораторных условиях. Дефицит пульса – признак возможной аритмии. При его выявлении важна своевременная диагностика и лечение.
Понятие и возникновение

Дефицит пульса может наблюдаться у человека любого возраста. Он представляет собой разницу между сердечными сокращениями и пульсом. Чаще, возникает при аритмии или предсердной экстрасистолии. Указывает на снижение работы мышечного органа или его истощение, что опасно развитием серьезного заболевания или летальным исходом.
Дефицит пульса возникает при расслаблении желудочков и предсердий. Составляющие, участвующие в работе сердца, получают малый объем крови, из-за чего образуется недостаточное давление для выброса жидкости и открытия клапанов. Следовательно, снижается частота сердечных сокращений, не достигает 90 ударов в минуту.
Предсердная аритмия или экстрасистолия – симптом, характерный для людей зрелого или пожилого возраста на фоне истощения мышечного органа. Крайне редко он возникает у детей или молодых пациентов.
Риск осложнений и опасности
Важно определение дефицита пульса на ранней стадии его появления. Частота сердцебиения, не превышающая 90 ударов в минуту, может привести к одному из 3 негативных моментов:
- развитие серьезного заболевания мышечного органа и сосудистой системы;
- появление ограниченных способностей у человека;
- летальный исход.
Чем сильнее будет запущен этот симптом, тем больше вероятность, что в организме начнут происходить необратимые процессы, а шансы на полное восстановление здоровья человека будут снижаться с каждым днем. Диагностика направлена на определение основного заболевания, которое привело недостаточности пульса. Медикаментозная терапия или хирургическое вмешательство – для его устранения. Но, определить его на ранней стадии сложно.
Возможные причины

Причин дефицита пульса, как симптома неправильной работы сердца, наблюдается несколько:
- тахикардия;
- тахисистолические фибрилляции;
- брадикардия;
- кислородная недостаточность.
Сопутствующие признаки его появления различны. Возможно, полное сохранение самочувствия человека или появления одышки, сильного головокружения и даже обморока. Дефицит пульса от 60 до 90 ударов в минуту связаны с физиологическими процессами в организме, риск исчезновения симптомов и полного восстановления способностей человека высокий.
Пульс менее 60 ударов в минуту указывает на развитие опасной патологии, проведение диагностического исследования для поиска заболеваний откладывать нельзя. Причина снижения сокращений может быть различной, в зависимости от показателей артериального давления.
При нормальном давлении

Снижение пульса при нормальных цифрах на тонометре и отсутствие сопутствующих симптомов характерно для незначительной брадикардии. Организм человека, даже при серьезных отклонениях ударов в минуту от нормы продолжает снабжаться кислородом, что обеспечивает полноценное питание мозгу и всем важным органам.
Произойти это может по следующим причинам:
- прием лекарственных препаратов;
- щитовидная железа;
- надпочечная недостаточность;
- дефицит калия;
- осложнение после операции на сердце.
Для врачей понятие снижение частоты сокращений при нормальном давлении не является критическим.
Проведения специального лечения не требуется, но важен контроль состояния пациента.
Исключение – наличие сопутствующие симптомов, таких как боли в области груди, общая слабость, снижение трудоспособностей, быстрая утомляемость, отдышка и сонливость. При их диагностировании требуется проведение лечения и постоянный контроль у врача-кардиолога или эндокринолога.
При пониженном давлении

Критическим состоянием может стать дефицит пульса, возникающий вместе с низким давлением. Часто, это указывает на наличие серьезных патологических изменений в организме. Основная причина – серьезное заболевание сердца, что может привести к полной утрате способностей человека или летальному исходу.
Термин дефицита пульса, совмещенный с пониженным давлением, критичный. Нужно вызвать скорую помощь и отправиться в стационар. Важно, чтобы поблизости всегда находились специалисты, способные оказать помощь и спасти жизнь человека. При этом состоянии наблюдаются различные симптомы, вплоть до обморока, частота сокращений не превышает 40 ударов в минуту. Стоит отметить, подобные симптомы часто возникают при сильном обморожении организма.
Диагностика

При подозрении на аритмии требуется посчитать пульс. Лучше сделать это в стационарных условиях, обратившись к врачу при ухудшении самочувствия, полученные данные окажутся более точными. Для выявления заболевания или патологии требуется проведение следующих видов исследования:
- консультация у врача-терапевта, кардиолога или эндокринолога;
- сдача общего анализа крови;
- проведение ЭКГ;
- измерение давления;
- ЭХО или УЗИ сердца.
При ухудшении состояния здоровья человека проводится суточный мониторинг ЭКГ при спокойном состоянии и под физической нагрузкой. Это необходимо для отслеживания динамики симптома и выявления проблемы, часто проводится совместно с другими видами исследований.
Лечение дефицита
Важно измерить показания давления. Эта разница влияет на лечебную терапию. Если они в норме и отсутствуют сопутствующие признаки, то достаточно расслабиться, поспать, погулять на свежем воздухе, выпить чашку сладкого чая или кофе. После этого сердечные ритмы будут восстановлены. При повышенном давлении требуется проведение лечения:
- Установка электрокардиостимулятора при выявлении слабости синусового узла. Он искусственно поддерживает работу сердца и препятствует риску появления осложнений. Срок его работы назначается врачом-кардиологом. Может быть установлен до полного восстановления здоровья или для пожизненной помощи функционированию мышечного органа.
- Оперативное вмешательство. Вопрос имплантации ЭКС встает при не результативности других методов лечения, постоянном ухудшении здоровья пациента и появлении дополнительных сопутствующих признаков. Операция может быть выполнена в кардиологическом отделении в любом возрасте.
- Медикаментозная терапия направлена на прием препаратов или инъекций для восстановления работы сердца. Позволяет купировать приступ, но для лечения патологии мышечного органа не является эффективной.
Метод лечения назначается строго врачом после проведения диагностического исследования. Чем раньше оно будет назначено, тем больше шансов на улучшение самочувствия пациента и полное его восстановление.
Профилактика
Основная профилактика направлена на снижение любых заболеваний сердечно-сосудистой системы. Она сводится к следующему:
- регулярная физическая активность – от 3 до 5 легких тренировок в неделю;
- пешие прогулки, не менее 30 минут в день;
- добавление в рацион только полезной пищи, которая не содержит жиров, отличается низким содержанием соли и сахара;
- следить за массой тела, избегая появления ожирения;
- уменьшить или полностью исключить вредные привычки – наркотическую зависимость и прием алкоголя;
- отсутствие стрессов;
- постоянный контроль уровня холестерина – от 1 до 2 раз в год.
Сердечные заболевания могут быть наследственным признаком. Если в роду есть или были люди, страдающие такими заболеваниями, то необходимо периодически измерять пульс и давление, тогда определяется патология на начальной стадии развития. Важен и регулярный профилактический осмотр.
Дефицит пульса – опасный симптом, указывающий на развитие патологии или серьезное заболевание, чаще встречается у людей зрелого и пожилого возраста. Важно своевременное диагностическое исследование и назначение лечения. Чтобы свести к минимуму риск его появления соблюдайте профилактические меры.
Пульс – это важная характеристика здоровья человека, его изменения могут сигнализировать о наличии нарушений в организме. Обнаружить отклонения может каждый, так как измерить его можно в домашних условиях. При этом важно определить не только частоту пульса, но также и качественные его параметры. Один из них – дефицит пульса. Рассмотрим подробнее, в чем сущность этого явления и чем оно опасно.
Феномен дефицита пульса
Дефицит пульса – это состояние, при котором частота пульсовых колебаний меньше, чем частота сердечных сокращений. Почему это происходит? Во время систолы сердце сокращается, и левый желудочек выталкивает кровь в аорту.
В норме каждое такое сокращение должно доносить кровь до самых дистальных частей тела. То есть каждая систола должна сопровождаться возникновением пульсовой волны в области лучевой артерии. Если это происходит, сердце работает нормально и способно кровоснабжать все части тела.
Однако в некоторых случаях этот физиологический механизм нарушен. Сердце сокращается, но этой силы при этом недостаточно для того, чтобы донести кровь до дистальных отделов. Это может возникать при разных заболеваниях сердечно-сосудистой системы. Во время систолы кровь выталкивается из левого желудочка, но до лучевой артерии не доходит. Таким образом, частота сокращений сердца больше, чем частота пульса.
Как диагностировать?
Заподозрить патологическое состояние можно и дома. Обратите внимание на наличие следующих симптомов:
- головокружение;
- общая слабость, повышенная усталость;
- вегетативные реакции: повышенная потливость, чувство страха;
- ощущение сердцебиения.
Эти признаки неспецифические и могут возникать при других заболеваниях. Поэтому для более специфической диагностики необходимо определить частоту пульса на лучевой и сонной артерии. Если пульсация на руке имеет меньшую частоту – это показание для дальнейшего обследования. Нужно обратиться за медицинской помощью.
В первую очередь врач сравнит два показателя – частоту сокращений сердца и пульса. Для этого нужно провести аускультацию сердца при помощи фонендоскопа. Один специалист выслушивает частоту биений сердца, а другой – одновременно пальпирует пульс на руке. В этом и заключается определение пульсового дефицита. После этого назначается дополнительное обследование, которое поможет выявить причину такого состояния.
Используются как лабораторные методы, так и инструментальные:
- Электрокардиограмма. ЭКГ – это первый метод исследования, который должен использоваться. Позволяет выявить нарушение ритма сердца – фибрилляцию предсердий, желудочковую и наджелудочковую экстрасистолию.
- Коагулограмма. Указывает на состояние свертывающей и противосвертывающей системы. По результатам коагулограммы можно заподозрить наличие тромбоза.
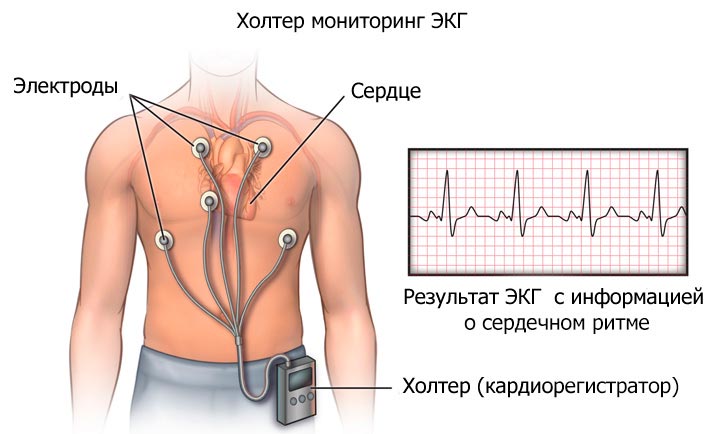 Холтеровское мониторирование. Если есть признаки нарушения ритма, а электрокардиограмма не показывает патологических изменений – используют холтеровское мониторирование. Это метод, который позволяет снимать электрокардиограмму в течение суток. Кратковременные патологические изменения не останутся незамеченными.
Холтеровское мониторирование. Если есть признаки нарушения ритма, а электрокардиограмма не показывает патологических изменений – используют холтеровское мониторирование. Это метод, который позволяет снимать электрокардиограмму в течение суток. Кратковременные патологические изменения не останутся незамеченными.- Эхокардиограмма. Данный метод позволяет выявить патологию клапанного аппарата сердца. Например, митральную недостаточность, инфекционный эндокардит. Также при помощи эхокардиографии можно определить наличие тромбов в предсердии.
- Обзорная рентгенограмма органов грудной клетки. Позволяет выявить объемные образования в грудной полости, которые сдавливают аорту. Например, опухолевый процесс.
Дополнительно назначаются общеклинические анализы:
- общий анализ крови – определение количества тромбоцитов;
- биохимический анализ крови;
- анализ крови на гормоны (при подозрении на эндокринную патологию).
Определение причины очень важно для выбора дальнейшей тактики лечения. Эффективно проводить терапию без учета первичного заболевания невозможно.
Причины и последствия
Наиболее часто патологическое состояние возникает при мерцательной аритмии. Это заболевание, которое характеризуется нарушением ритма. При этом предсердия сокращаются хаотически, что приводит к тому, что кровь не попадает в желудочки в нормальном режиме. Соответственно, кровь, которая выходит из желудочков, не достигает лучевой артерии. Таким образом, при фибрилляции предсердий возникает дефицит кровоснабжения.
Мерцательная аритмия – это опасное состояние. Основная опасность заключается в том, что из-за хаотического сокращения предсердий образуются тромбы. Тромбы, которые находятся в левом предсердии, могут попасть в желудочек, а оттуда – в большой круг кровообращения. Это может привести к следующим последствиям:
 Инфаркт миокарда. Если тромб закупоривает коронарные артерии – возникает некроз сердечной мышцы. Это проявляется сильной болью за грудиной, одышкой. Инфаркт миокарда – опасное осложнение, которое может закончиться летально.
Инфаркт миокарда. Если тромб закупоривает коронарные артерии – возникает некроз сердечной мышцы. Это проявляется сильной болью за грудиной, одышкой. Инфаркт миокарда – опасное осложнение, которое может закончиться летально.- Ишемический инсульт. Если тромб попадает в сосуды головного мозга – это приводит к остановке кровоснабжения этой области и возникновению инсульта. Клинически инсульт проявляется по-разному: нарушение речи, двигательных и когнитивных функций.
- Острая ишемия конечности. Если тромб закупоривает сосуды нижней конечности, возникает некроз участка ноги или руки. Пораженная конечность меняет цвет, появляется сильная боль, исчезает пульсация.
Если же тромб располагается в правом предсердии, он может попасть в правый желудочек, а оттуда – в малый круг кровообращения. Это опасно по причине развития тромбоэмболии легочной артерии (ТЭЛА). Клинически ТЭЛА проявляется болью за грудиной, одышкой, набуханием шейных вен, цианозом верхней половины тела. Это опасное состояние, требующее экстренной медицинской помощи.
Однако фибрилляция предсердий – это не единственная причина дефицитного пульса. Данное состояние может быть не только двусторонним, но и односторонним. В таком случае пульсовая волна возникает реже, чем сокращение сердца только на одной лучевой артерии (правой или левой). Чаще это левосторонний процесс. В этих случаях возникает компрессия аорты или ее ветвей, что уменьшает частоту пульса.
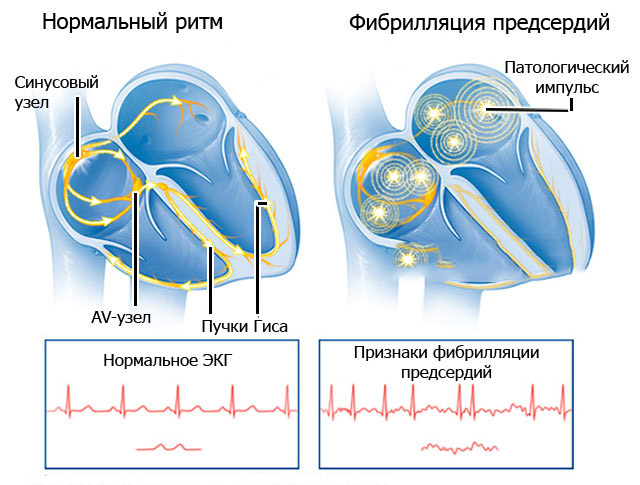
Фибрилляция предсердий на ЭКГ
Причина этого заключается в сдавливании сосуда извне при следующих патологиях:
- Опухолевые образования.
- Органическое поражение аорты.
- Аневризма аорты.
- Аномальное расположение сосудов.
Реже причиной могут быть другие заболевания сердечно-сосудистой, эндокринной или нервной систем:
- Гиперфункция щитовидной железы.
- Миокардит, гипертрофическая или дилатационная кардиомиопатия.
- Инфекционный эндокардит, врожденные и приобретенные пороки сердца.
- Другие нарушения ритма и проводимости (например, желудочковые или суправентрикулярные экстрасистолы).
Лечебные мероприятия
Тактика и схема проводимой терапии определяется в зависимости от первичного заболевания. Чаще всего причиной является мерцательная аритмия, ее лечение заключается в следующем:
- Прием антиаритмических препаратов. В зависимости от тяжести приступа используются разные классы антиаритмиков. Чаще всего применяется Амиодарон (торговое название Кордарон). Допустимо также применение таких средств, как Новокаинамид, Лидокаин, Пропафенон.
- Контроль эффективности лечения при помощи мониторинга уровня артериального давления и электрокардиограммы.
 Прием антиагрегантов и антикоагулянтов. Так как при данном состоянии существует высокий риск развития тромботических осложнений, необходимо предотвратить их развитие. Для этого назначают препараты, препятствующие тромбообразованию. Наиболее широкое применение получил Варфарин.
Прием антиагрегантов и антикоагулянтов. Так как при данном состоянии существует высокий риск развития тромботических осложнений, необходимо предотвратить их развитие. Для этого назначают препараты, препятствующие тромбообразованию. Наиболее широкое применение получил Варфарин.- Прием сердечных гликозидов. Это имеет менее выраженный эффект, но также применяется. В основном с этой целью используется Дигоксин.
При неэффективности консервативного лечения используется электроимпульсная терапия. В тяжелых случаях нарушения ритма показано использование кардиостимулятора.
Если причиной является компрессия аорты объемными образованиями, чаще всего необходимо хирургическое вмешательство. Во время операции удаляют опухоль, аневризму или другое образование. Это позволяет устранить сдавливание аорты и восстановить нормальный кровоток.
Если первичная патология заключается в поражении клапанного аппарата сердца, необходимо проведение операции. Хирургическое вмешательство заключается в замене клапана. При инфекционном эндокардите применяют антибактериальные средства.
Если состояние не сопровождается патологическими симптомами, кроме нарушения пульса ничего не беспокоит, а полное обследование не выявило органической патологии – от приема медикаментов следует воздержаться.
Достаточно следовать здоровому образу жизни (правильное питание, физические нагрузки), отказаться от вредных привычек, а также проходить регулярные профилактические осмотры. При выраженных вегетативных реакциях можно использовать седативные препараты.
В большинстве случаев дефицит пульса – это опасное состояние, которое может привести к необратимым последствиям. Заподозрив проблему нужно обратиться к специалисту. Для назначения терапии нужно пройти полное обследование, которое позволит выявить причину. Лечение может включать как медикаментозные препараты, так и хирургическое вмешательство.
Цель: оценка состояния гемодинамики пациента.
Оснащение: секундомер, история болезни или амбулаторная карта, ручка.
Подготовка к процедуре. Подсчёт числа сердечных сокращений должен производиться в тёплом светлом тихом помещении. За час до измерения отменить физическую и эмоциональную нагрузку, все лекарственные препараты, кроме необходимых по жизненным показаниям, курение, алкоголь, диагностические процедуры. Все эти моменты могут увеличить ЧСС.
Собрать информацию о пациенте до вcтречи с ним. Доброжелательно и уважительно предcтавиться ему. Уточнить, как к нему обращаться. Выяснить, приходилось ли ему вcтpeчаться с данной манипуляцией; когда, по какому поводу, как он её перенёс. Объяснить пациенту суть и ход предстоящего исследования и получить его согласие.
Проведение процедуры.
1. Вымыть и высушить руки.
2. Усадить пациента слева от стола, дать посидеть спокойно не менее 5мин. Можно исследовать ЧСС в положении больного лёжа или стоя.
3. Учесть, что у здорового человека при переходе в вертикальное положение из горизонтального ЧСС увеличивается на 20 ударов в минуту.
4. Уложить ладонь на поверхность грудной клетки под левый сосок. У женщин – под молочную железу, слегка приподнимая её.
5. Определить наличие верхушечного толчка.
Верхушечный толчок – удар левого желудочка о грудную клетку. Верхушечный толчок пальпируется у 50% здоровых лиц. Верхушечный толчок не определяется, если он приходится на ребро. В норме в положении стоя верхушечный толчок располагается в 5 межреберье на 1-1,5см кнутри от срединно-ключичной линии.
6. Взять секундомер. Подсчитать частоту сердечных сокращений за 1 минуту (если ритм неправильный – считать в течение 2-3 минут, а затем полученную цифру разделить на 2 или 3).
9. Сообщить пациенту результат.
10. Вымыть и высушить руки.
11. Зарегистрировать результат исследования в истории болезни или амбулаторной карте.
Примечание.Подъём температуры на 1 градус выше 37 увеличивает ЧСС на 10-20 ударов в минуту.
В норме частота сердечных сокращений у взрослых варьирует от 60 до 80 ударов в минуту.
Частота у новорожденных доношенных – 120-140, новорожденных недоношенных – 140-160, в 1 год – 110-120, в 5 лет – 100, в 10 лет – 90, в 12–13 лет – 80-70.
Частота более 80 – тахикардия, менее 60 – брадикардия (у взрослых).
Дефицит пульса. Дефицит пульса – это разница между ЧСС и пульсом на лучевой артерии. Как правило, ЧСС больше пульса. Дефицит пульса наблюдается при экстрасистолии, мерцательной аритмии.
Частота дыхания зависит от возраста, пола, положения тела. Учащение дыхания происходит при физической нагрузке, нервном возбуждении. Урежается дыхание во сне, в горизонтальном положении человека.
Подсчёт ЧДД следует проводить незаметно для больного. Для этого берут руку больного как будто с целью определения пульса и незаметно для больного подсчитывают ЧДД. Результаты подсчёта ЧДД необходимо ежедневно отмечать в температурном листе в виде точек синего цвета, которые при соединении образуют кривую частоты дыхания. В норме дыхание ритмичное, средней глубины.
53 вопрос 



Аускультация легких точки


55 вопросМетодика определения группы крови системы АВО
Группа крови определяется в хорошо освещенном помещении при температуре 15-25 °С. Более низкая или более высокая температура может исказить результаты исследования. На тарелке или пластинке пишут фамилию и инициалы больного, которому определяют группу крови. Затем по кругу или слева направо пишут обозначения групп крови: О(I), A(II), В(III). Под этими обозначениями наносят по капле соответствующих сывороток. Для сыворотки каждой группы пользуются отдельной пипеткой. К сывороткам добавляют кровь больного. Кровь для определения ее группы берут из пальца или мочки уха. Можно также использовать эритроциты, оставшиеся в пробирке после свертывания крови и образования сгустка. Необходимо, чтобы количество стандартной сыворотки было примерно в 10 раз больше, чем количество добавляемой крови. Затем капли перемешивают отдельными стеклянными палочками и в течение 5 мин наблюдают появление реакции гемагглютинации, осторожно покачивая при этом тарелку или пластинку. Агглютинация выражается в появлении мелких красных комочков, которые из мелких постепенно сливаются в более крупные. При этом сыворотка почти полностью обесцвечивается. Возможно образование ложной гемагглютинации простого склеивания эритроцитов. Поэтому через 3 мин к каплям, где произошла агглютинация, добавляют по одной капле физиологического раствора. Если через 5 мин агглютинация сохранилась, значит она истинная .
Трактовка результатов. При определении группы крови могут получиться 4 возможных реакции:
1) агглютинации не наступило ни с одной из стандартных сывороток; кровь 1-й группы – О(I);
2) агглютинация наступила с сыворотками I(ab) и III(a) группы; кровь 2-й группы – А(II);
3) агглютинация наступила с сыворотками I(ab) и II(b) групп; кровь 3-й группы – В(III);
4) агглютинация со всеми тремя сыворотками; в этом случае обязательно дополнительное исследование со стандартными сыворотками группы АВ(IV); лишь отсутствие агглютинации в этой капле позволяет считать, что это – 4-я группа крови – АВ(IV).
Определение резус-фактора экспресс-методом (на плоскости без подогрева)
На пластинке со смачиваемой поверхностью или тарелке обозначают «сыворотка антирезус» и «контрольная сыворотка». Под надписями наносят 1-2 капли соответствующих реактивов. К обеим каплям добавляют исследуемую кровь. Для этой цели можно использовать кровь, взятую из пальца, или эритроциты со дна пробирки после образования сгустка. Если берется кровь из пальца, то ее добавляют в количестве, равном объему сыворотки. При использовании взвеси эритроцитов необходимое количество равно половине объема сыворотки.
Кровь перемешивают с сывороткой сухой стеклянной палочкой и в течение 5 мин ждут появления реакции агглютинации. Для выявления ложной агглютинации через 3-4 мин к каждой капле добавляют 5-6 капель изотонического раствора натрия хлорида.
Результаты определения.Наличие агглютинации эритроцитов в капле с сывороткой антирезус указывает на резус-положительную принадлежность крови (Rh+). Отсутствие агглютинации говорит о резус-отрицательной принадлежности крови (Rh-). В контрольной сыворотке агглютинации не должно быть. Если же она появилась, то эта сыворотка негодная.
56 вопросПРОБЫ НА СОВМЕСТИМОСТЬ ПЕРЕЛИВАЕМОЙ КРОВИ
Для проведения проб на совместимость переливаемой крови по системе АВО и резус используют сыворотку (не плазму) крови реципиента и консервированную кровь донора (причем ее исследуют из каждого флакона, из которого будет переливаться кровь донора, даже если она получена от одного и того же донора).
Сыворотка реципиента должна быть получена и исследована в тот же день, либо накануне, но при условии хранении крови при температуре 4-6 0 С. Для получения сыворотки у больного кровь берут в количестве 4-5 мл без консерванта, на пробирке пишут фамилию, инициалы больного, группу крови и дату. Врач, осуществляющий гемотрансфузию должен лично убедиться в том, что надписи на пробирке сделаны правильно и относятся к тому больному, у которого взята кровь. Сыворотку для исследования забирают после ретракции сгустка и отстаивания жидкой части крови, для ускорения процесса можно провести центрифугирование при 1500 оборотах в минуту – 5 минут.
Кровь донора получают из флакона, для чего из него спускают кровь через иглу в количестве 5-10 капель на борт пластины, где будет проведена проба.
Последнее изменение этой страницы: 2016-08-15; Нарушение авторского права страницы
 26-07-2019
26-07-2019 0 Просмотров
0 Просмотров 0 комментариев
0 комментариев 0 Рейтинг
0 Рейтинг