Версия: Справочник заболеваний MedElement
Общая информация
Краткое описание
Портальная гипертензия – синдром повышенного давления в системе воротной вены, вызванного нарушением кровотока в портальных сосудах, печеночных венах и нижней полой вене. В норме давление в системе портальных вен составляет 5-10 мм рт.ст.; повышение давления выше 12 мм рт.ст. свидетельствует о развитии портальной гипертензии.
Примечание. Портальная гипертензия не является основным заболеванием, используется для кодировки осложнений и сопутствующей патологии. Возможно использование добавочных кодов для ассоциированных осложнений, например – K31.89 при гастропатии, ассоциированной с портальной гипертензией.
Классификация
Классификация на основе локализации портального блока
2.1 Пресинусоидальная:
– болезнь Рандю-Ослера;
– врожденный фиброз печени;
– тромбоз ветвей портальной вены (тяжелый бактериальный холангит, злокачественные новообразования);
– первичный билиарный холангит, первичный склерозирующий холангит;
– гранулематозы (шистосомоз, саркоидоз, туберкулез);
– хронический вирусный гепатит;
– первичный билиарный цирроз;
– миелопролиферативные заболевания;
– нодулярная регенераторная гиперплазия;
– идиопатическая (нецирротическая) портальная гипертензия;
– болезнь Вильсона;
– гемохроматоз;
– поликистоз;
– амилоидоз;
– воздействие токсичных веществ (медь, мышьяк, 6-меркаптопурин);
2. 2 Синусоидальная:
– все случаи цирроза печени;
– острый алкогольный гепатит;
– тяжелый вирусный гепатит;
– острая жировая печень беременных;
– интоксикация витамином А;
– системный мастоцитоз;
– печеночная пурпура;
– цитотоксичные лекарства;
2.3 Постсинусоидальная:
– веноокклюзионная болезнь;
– алкогольный центролобулярный гиалиновый склероз;
3. Подпеченочная:
– тромбоз воротной вены;
– кавернозная трансформация воротной вены;
– тромбоз селезеночной вены;
– висцеральная артериовенозная фистула;
– идиопатическая тропическая спленомегалия (синдром Банти, см. также "Фиброз печени" – К74.0).
4. Смешанная.
Классификация портальной гипертензии по уровню повышения давления в портальной системе:
– III степень – вены сливаются по всей окружности пищевода.
Японское научное общество по изучению портальной гипертензии в 1991 году разработало правила для регистрации эндоскопических признаков варикозно расширенных вен (ВРВ) пищевода и желудка, состоящие из 6 основных позиций:
Типы "красных маркеров"
2. Гематоцистные пятна – расширенные интраэпителиальные венозные узлы. При эндоскопии выглядят как пузырьки красного цвета, обычно солитарные (одиночные), диаметром около 4 мм. Данный признак наблюдается у 8% пациентов с варикозными венами пищевода. Гематоцистные пятна являются наиболее слабыми участками варикозной стенки и местом развития профузного кровотечения.
3. Телеангиэктазии – сеть мелких извитых сосудов микроциркуляторного русла, расположенных субэпителиально, преимущественно в нижней трети пищевода.
Этиология и патогенез
Причины возникновения портальной гипертензии
1. Надпеченочной:
– тромбоз селезеночной вены;
– тромбоз воротной вены;
– врожденная аномалия воротной вены;
– сдавление воротной вены опухолью, паразитарными (альвеококкоз) и воспалительными (панкреатит) образованиями.
2. Панкреатобилиарной области: висцеральные артериовенозные фистулы .
3. Внутрипеченочной, преимущественно пресинусоидальной:
– ранние стадии первичного билиарного цирроза, идиопатической портальной гипертензии, шистосомоза, узловой регенеративной гиперплазии;
– миелопролиферативные заболевания;
– поликистоз печени;
– метастазы, гранулематозные заболевания печени.
Портальная гипертензия развивается в результате увеличения портального венозного кровотока и (или) повышения резистентности портальных или печеночных вен. В основе увеличения портального сопротивления лежат механическая обструкция и активное сокращение миофибробластов и гладкомышечного слоя внутрипеченочных вен.
– гастроэзофагеальные – соединяют воротную вену с верхней полой веной через венечную вену желудка, непарные и полунепарные вены;
– анастомозы между венозными сплетениями прямой кишки и нижней полой вены, через верхние и нижние геморроидальные вены, образованные околопупочными венами.
Анастомозы в пищеводе, кардиальном отделе желудка, вокруг прямой кишки способствуют возникновению в данных зонах потенциальных источников кровотечений. При повышении портального давления более 12 мм рт.ст. появляется риск разрыва варикозного расширения вен пищевода. Степень риска возникновения кровотечения зависит от класса цирроза, размера варикозных узлов и наличия "красных маркеров" (изменения сосудистой стенки).
Эпидемиология
Соотношение полов(м/ж): 1.5
Считается, что заболевание чаще наблюдается у мужчин (60%).
Средний возраст пациента не выяснен в связи с разнородностью патологии, приводящей к портальной гипертензии.
В благополучных странах, где проводится вакцинация от вирусного гепатита, тромбоз воротной вены и вторичный билиарный цирроз являются наиболее распространенными причинами варикозно расширенных вен пищевода у детей. Цирроз печени является наиболее распространенной причиной варикозного расширения вен пищевода у взрослых.
Факторы и группы риска
Клиническая картина
Клинические критерии диагностики
Cимптомы, течение
Выраженность клинических проявлений портальной гипертензии зависит от степени и уровня блокады портальной системы и развития портокавальных анастомозов.
Признаки формирования портосистемного шунтирования включают в себя следующее (кроме указанных выше):
В зависимости от этиологии также могут отмечаться следующие проявления:
– общие признаки недостаточности кровообращения;
– бледность – можно предположить активное внутреннее кровотечение;
– увеличение околоушной железы, может быть связано с злоупотреблением алкоголем и / или недоеданием;
– цианоз языка, губ, пальцев (в связи с низкой насыщенностью кислородом крови);
– одышка и тахипноэ Тахипноэ – учащенное дыхание без его углубления
;
– fetor hepaticus (зловонное дыхание, печеночный запах изо рта);
– уменьшение размеров печени;
– непрерывный венозный шум при аускультации живота.
Диагностика
Физикальные данные:
– расширение вен на передней и боковых отделах брюшной стенки;
– извитые коллатерали вокруг пупка, создающие картину "головы Медузы";
– асцит;
– при ректальном осмотре – геморроидальные узлы;
– параумбиликальная грыжа;
– признаки хронического заболевания печени (см. цирроз печени – К74);
– признаки гипердинамического кровообращения.
Инструментальные методы
1. УЗИ – безопасный, экономичный и эффективный метод скрининга.
На УЗИ определяются следующие признаки:
1.1 Расширение и извитость сосудов. Признаками портальной гипертензии считаются увеличение диаметра воротной вены более 13 мм и замедление кровотока в ней. Согласно некоторым данным, увеличение диаметра воротной вены считается ненадежным признаком, т.к. в норме этот показатель весьма вариабелен. Необходимо также отметить, что увеличение диаметра воротной вены не является обязательным признаком, существующим постоянно. Это связано с тем, что после образования портокавальных анастомозов диаметр воротной вены может уменьшиться до нормальных величин.
1.3 Наличие асцита.
1.4 Изменение размеров и структуры печени и селезёнки. Линейные размеры селезёнки увеличены и составляют "по длиннику" – свыше 10-11 см, по толщине – 4-5,5 см, площадь селезёнки – свыше 40-50 см 2 (при косом сканировании вдоль левой реберной дуги при выведении на экран максимальной площади среза).
1.5 УЗИ применяется для определения скорости и объема кровотока в воротной вене и ее ветвях а также для визуализации тромбов.
У здоровых лиц линейная скорость кровотока находится в интервале от 18 до 23 см/с. Значение этой скорости резко возрастает при исследовании после приема пищи (на 100-200%) или при задержке дыхания в фазе глубокого вдоха (на 50-70%).
Ряд исследователей отмечает более низкие линейные скорости кровотока в воротной вене (в норме – до 15 ± 0.2 см/с), и достаточно высокую, в связи с этим, эффективность определения именно объемной скорости кровотока (до 845 ± 20 мл/мин в норме).
Корректная оценка гемодинамики возможна при оценке скоростей кровотока во внепеченочной части воротной вены, в области ворот печени и в долевых ветвях воротной вены. Замедление портального кровотока во внутрипеченочных ветвях, таким образом, будет свидетельствовать и о наличии повышенного сопротивления в связи с поражением паренхимы печени, и о наличии портосистемных анастомозов при ускорении кровотока по магистральному стволу.
3. МРТ-ангиография – применяется в случае недостаточно информативной допплерографии. Способствует выявлению портосистемных коллатералей и портальной обструкции. Позволяет получить количественные данные о кровотоке.
4. Радионуклидное исследование с99Тс: повышение радиоактивности селезёнки и костного мозга при портальной гипертензии малоинформативно (в норме значительно ниже, чем у печени).
5. Селективная ангиография – является "золотым стандартом" визуализации кровотока.
Транскавальная печеночная венография заключается во введении контрастного вещества через катетер, проведенный в нижнюю полую вену к устьям печеночных вен, или путем трансюгулярной катетеризации печеночных вен. Осуществляется для:
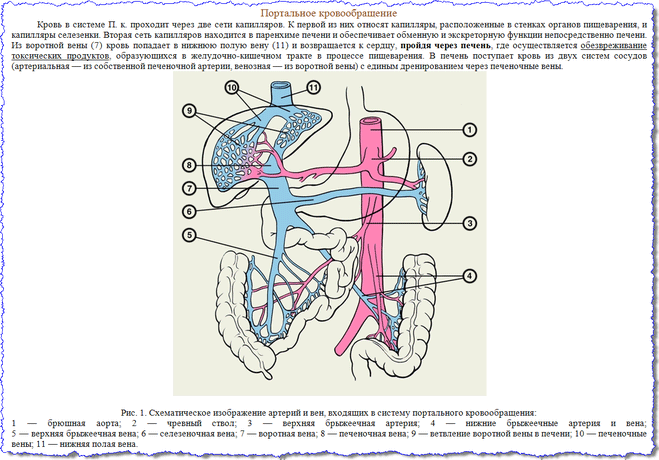
Портография
Серийные снимки, полученные при ангиографии, дают информацию о всех фазах кровотока в печени (артериальной, паренхиматозной и венозной). Изучение снимков венозной фазы используется для оценки состояния портальной системы. Для визуализации воротной вены и ее притоков применяются чрезартериальный и чрезвенозный доступы.
Чрезартериальный доступ с последующей селективной целиако- или мезентерикографией в венозной фазе исследования, позволяет четко визуализировать воротную вену и ее притоки.
К примеру, у больных, которым планируется наложение спленоренального анастомоза, применяется введение контрастного вещества в селезеночную артерию, поскольку в венозной фазе исследования четко идентифицируется селезеночная вена и ее основные притоки.
Введение в венозной фазе исследования контрастного вещества в верхнюю брыжеечную артерию позволяет получить визуализацию верхней брыжеечной и воротной вены.
При помощи чрезартериального доступа возможна также четкая идентификация размера сосудов, характера и направления кровотока в основных венозных коллатералях (например, в левой желудочной и нижней брыжеечной венах).
Чрезвенозный доступ применяется для контрастирования нижней полой, печеночных и левой почечной вен. Этот метод применяется для получения точной топической информации о локализации патологического процесса (это нужно для выбора места предполагаемого анастомоза).
7. ФГДС применяется для выявления и оценки варикозного расширения вен пищевода и желудка.
Осуществление ФГДС-скрининга варикозного расширения вен пищевода при циррозе печени:
– в начальных стадиях цирроза – 1 раз в 3 года;
– малые варикозные узлы пищевода без терапии бета-адреноблокаторами – 1 раз в 2 года;
– малые варикозные узлы пищевода при лечении бета-адреноблокаторами – не требуется;
– при декомпенсированном циррозе – немедленно по установлении диагноза, далее ежегодно.
Биопсия печени с гистологическим исследованием проводится для уточнения причин портальной гипертензии.
8. Лапароскопия используется в сомнительных случаях. Важно выявить характер патологических изменений в печени, взять биопсию; определить выраженность спленомегалии и степень расширения вен портальной системы; установить наличие асцита.
Лабораторная диагностика
2. Биохимический анализ крови. Биохимические пробы печени могут не отличаться от нормальных величин даже при резко выраженной портальной гипертензии.
В биохимическом анализе крови пациентов с циррозом печени необходимо определять следующие показатели:
– аланинаминотрансфераза (АлАТ);
– трансферазы (АСТ и АЛТ);
– щелочная фосфатаза (ЩФ);
– гамма-глутамилтранспептидаза (ГГТП);
– билирубин;
– альбумин;
– калий;
– натрий;
– креатинин.
При компенсированном циррозе печени активность печеночных ферментов может быть нормальной.
При алкогольном гепатите с исходом в цирроз наблюдается существенное повышение АлАТ, АсАТ, ГГТП.
При первичном билиарном циррозе отмечается резкое повышение ЩФ .
Помимо этого у больных циррозом печени повышается общий билирубин, снижается содержание альбумина. Содержание аминотрансфераз в терминальной стадии цирроза печени всегда снижается (функционирующие гепатоциты и ферменты отсутствуют).
Показатели неблагополучного прогноза:
– билирубин выше 300 мкмоль/л;
– альбумин ниже 20 г/л;
– протромбиновый индекс менее 60%.
У больных с отечно-асцитическим синдромом необходимо определять содержание в крови электролитов, альбумина, мочевины, креатинина.
4. Анализы мочи.
При циррозе печени важно определение параметров, которые характеризуют почечную функцию (белок, лейкоциты, эритроциты, креатинин, мочевая кислота). У 57% пациентов с циррозом печени и асцитом выявляется почечная недостаточность (клиренс эндогенного креатинина менее 32 мл/мин. при нормальных показателях креатинина в сыворотке крови).
При отечно-асцитическом синдроме необходимо определять суточный диурез.
5. Специфические лабораторные тесты для установления этиологии портальной гипертензии:
– аутоантитела;
– серологическая диагностика гепатотропных вирусов;
– ферритин;
– церулоплазмин.
Дифференциальный диагноз
Также дифференциальная диагностика проводится с печеночной недостаточностью без портальной гипертензии, циррозом без сформировавшейся портальной гипертензии и выпотами в брюшную полость другой этиологии.
Кровотечения из желудочно-кишечного тракта, возникшие вследствие портальной гипертензии, дифференцируются с кровотечениями другой этиологии.
| Портальная гипертензия | |
|---|---|
 |
|
| МКБ-10 | K 76.6 76.6 |
| МКБ-10-КМ | K76.6 |
| МКБ-9 | 572.3 572.3 |
| МКБ-9-КМ | 572.3 [1] [2] |
| DiseasesDB | 10388 |
| eMedicine | radio/570 med/1889 med/1889 |
| MeSH | D006975 |
Порта́льная гиперте́нзия — синдром повышенного давления в системе воротной вены, вызванного нарушением кровотока в портальных сосудах, печёночных венах и нижней полой вене. Портальная гипертензия сопровождается спленомегалией, варикозным расширением вен пищевода и желудка, асцитом, печеночной энцефалопатией.
Содержание
Этиология [ править | править код ]
Среди этиологических факторов портальной гипертензии могут быть:
- Гепатиты, жировой гепатоз, цирроз печени различного происхождения (алкогольный, вирусный, билиарный), составляющие около 70-80 % всех этиологических причин.
- Портальный фиброз печени (воспалительный либо ипосттравматический), болезнь Кароли, миелофиброз, опухолевые заболевания органов панкреатобилиарной области, паразитарные заболевания (шистосомоз, эхинококкоз, альвеококкоз).
- Аномалии сосудов печени
- Кардиальный цирроз Пика
- Врождённые и приобретённые патологии печеночных вен и нижней полой вены: болезнь Киари (облитерирующий эндофлебит печеночных вен), синдром Бадда-Киари.
- Пилефлебиты, флебосклероз, облитерация либо тромбоз воротной вены, врождённый стеноз и атрезия воротной вены и её ветвей.
Общее [ править | править код ]
Портальная гипертензия сопровождается спленомегалией (увеличением селезёнки), варикозным расширением вен пищевода и желудка, асцитом, печеночной энцефалопатией (печеночной недостаточностью).
В норме давление в системе портальных вен составляет 5-10 мм рт. ст. Повышение давления в системе портальных вен выше 12 мм рт. ст. свидетельствует о развитии портальной гипертензии. Варикозное расширение вен возникает при давлении в портальной системе больше 12 мм рт. ст.
В большинстве случаев портальная гипертензия является следствием цирроза печени, шистосоматоза (в эндемичных районах), структурных аномалий печеночных сосудов.
Если при портальной гипертензии давление в малой печеночной вене больше или равно 12 мм рт. ст., между портальной системой и системной венозной сетью возникает коллатеральное кровообращение. По коллатералям (анастомозам) отводится часть портального кровотока от печени, что способствует уменьшению портальной гипертензии, но никогда полностью не устраняет её. Коллатерали возникают в местах близкого расположения ветвей портальной и системной венозной сети: в слизистой оболочке пищевода, желудка, прямой кишки; на передней брюшной стенке (между пупочными и эпигастральными венами).
Диагноз портальной гипертензии устанавливается на основании данных клинической оценки, визуализирующих методов обследования и эндоскопии.
Лечение заключается в медикаментозных и эндоскопических мероприятиях, направленных на профилактику кровотечений из расширенных вен пищевода, желудка, кишечника. К хирургическим методам терапии относится портосистемное шунтирование.
Классификация [ править | править код ]
Классификация на основе локализации портального блока
1. Надпеченочная: – тромбоз печеночных вен (синдром Бадда-Киари, инвазия опухолью); – обструкция нижней полой вены (мембрана в просвете нижней полой вены, инвазия опухолью); – заболевания сердечно-сосудистой системы (констриктивный перикардит, выраженная трикуспидальная регургитация).
2.1 Пресинусоидальная: – болезнь Рандю-Ослера; – врождённый фиброз печени; – тромбоз ветвей портальной вены (тяжелый бактериальный холангит, злокачественные новообразования); – первичный билиарный холангит, первичный склерозирующий холангит; – гранулематозы (шистосомоз, саркоидоз, туберкулёз); – хронический вирусный гепатит; – первичный билиарный цирроз; – миелопролиферативные заболевания; – нодулярная регенераторная гиперплазия; – идиопатическая (нецирротическая) портальная гипертензия; – болезнь Вильсона; – гемохроматоз; – поликистоз; – амилоидоз; – воздействие токсичных веществ (медь, мышьяк, 6-меркаптопурин);
2. 2 Синусоидальная: – все случаи цирроза печени; – острый алкогольный гепатит; – тяжелый вирусный гепатит; – острая жировая печень беременных; – интоксикация витамином А; – системный мастоцитоз; – печеночная пурпура; – цитотоксичные лекарства;
2.3 Постсинусоидальная: – веноокклюзионная болезнь; – алкогольный центролобулярный гиалиновый склероз;
3. Подпеченочная: – тромбоз воротной вены; – кавернозная трансформация воротной вены; – тромбоз селезеночной вены; – висцеральная артериовенозная фистула; – идиопатическая тропическая спленомегалия.
Классификация портальной гипертензии по уровню повышения давления в портальной системе:
– I степени – давление 250-400 мм вод.ст.; – II степени – давление 400-600 мм вод.ст.; – III степени – давление более 600 мм вод.ст.
– диаметр менее 5 мм – малые, вытянутые, располагаются только в нижней трети пищевода; – 5-10 мм – средние, извитые, расположены в средней трети пищевода; -более 10 мм – большие, напряжённые, с тонкой стенкой, расположены вплотную друг к другу, на поверхности вен «красные маркеры».
Другой вариант классификации варикозных вен пищевода по их размерам: – I степень – единичные вены, уменьшающиеся при надавливании на них эндоскопом; – II степень – несколько столбов вен, не сливающихся по окружности пищевода, но не уменьшающихся при надавливании на них эндоскопом; – III степень – вены сливаются по всей окружности пищевода.
Японское научное общество по изучению портальной гипертензии в 1991 году разработало правила для регистрации эндоскопических признаков варикозно расширенных вен (ВРВ) пищевода и желудка, состоящие из 6 основных позиций:
1. Определение распространенности ВРВ по пищеводу и ВРВ желудка относительно кардии. 2. Форма (внешний вид и размер). 3. Цвет как косвенный признак толщины стенок ВРВ. 4. «Красные маркеры» – телеангиэктазии, пятна «красной вишни», гематоцистные пятна. 5. Признаки кровотечения: при остром кровотечении устанавливается его интенсивность; в случае спонтанного гемостаза оценивается характер тромба. 6. Изменение слизистой оболочки пищевода.
Типы "красных маркеров"
1. Пятна «красной вишни» – при эндоскопии выглядят как незначительно выступающие участки красного цвета, располагающиеся на вершинах варикозно расширенных вен подслизистого слоя. Они имеют диаметр до 2 мм, часто множественные. Данный признак наблюдается у 50% больных с варикозными венами пищевода.
2. Гематоцистные пятна – расширенные интраэпителиальные венозные узлы. При эндоскопии выглядят как пузырьки красного цвета, обычно солитарные (одиночные), диаметром около 4 мм. Данный признак наблюдается у 8% пациентов с варикозными венами пищевода. Гематоцистные пятна являются наиболее слабыми участками варикозной стенки и местом развития профузного кровотечения.
3. Телеангиэктазии – сеть мелких извитых сосудов микроциркуляторного русла, расположенных субэпителиально, преимущественно в нижней трети пищевода.
Печень – один из самых выносливых органов у человека: на ее долю выпадает множество тяжких испытаний – погрешностей в диете, вредных привычек, длительного приема лекарств, однако компенсаторные возможности ее столь велики, что печени удается долгие годы справляться со всеми напастями без значительного ущерба.
Возможности печени велики, но – не безграничны. Когда из-за развившихся патологий на пути кровотока в сосудах возникают различные препятствия, это влечет за собой повышение давления в них. Такое состояние известно как портальная гипертензия – угрожающее жизни больных состояние.
Анатомия вопроса
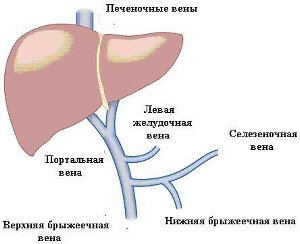
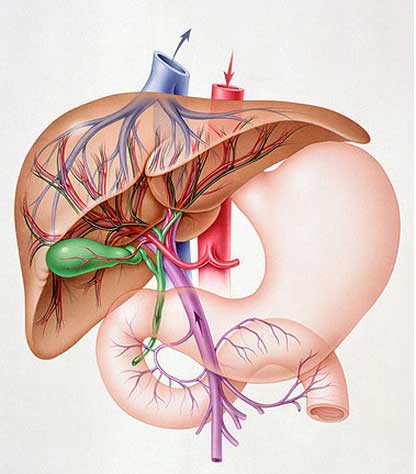
Через печень проходит воротная вена – крупный сосуд, по которому кровь поступает из селезенки, желудка, кишечника и поджелудочной железы. Она представляет собой слияние трех вен – верхней и нижней брыжеечных и селезеночной. Длина этого венозного ствола составляет около восьми сантиметров, а диаметр – примерно полтора.
В норме давление крови в воротной вене колеблется в пределах 7-10 мм. рт. ст., однако при некоторых заболеваниях оно повышается до 12-20 миллиметров: так развивается портальная гипертензия – сложный синдром, состоящий из нескольких специфических симптомов.
Виды гипертензии
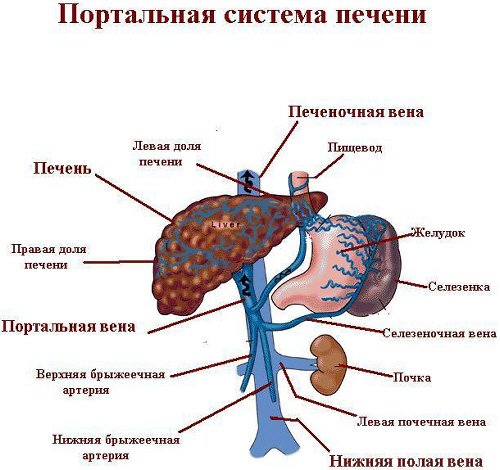
Различают предпеченочную, внутрипеченочную и внепеченочную гипертензии: вышеприведенная классификация принята в связи с различиями в локализации патологии.
Предпеченочная портальная гипертензия возникает у больных с аномалиями развития нижней полой вены или ее тромбоза, а также при тромбозе печеночных вен. Синдром Бадда-Киари – еще одно название этого варианта течения патологии.
Внутрипеченочная форма синдрома портальной гипертензии – следствие хронических заболеваний печени – гепатитов и цирроза.
Внепеченочная форма гипертензии возникает из-за хронических воспалительных процессов в тканях, опухолей и цирроза. Также причиной повышения давления может быть врожденная непроходимость воротной вены.
Клинические проявления и симптомы
Проявления синдрома многообразны и зависят от локализации патологии и стадии развития.
Симптомы начальной стадии
Начальная (компенсированная) стадия портальной гипертензии может вообще никак не проявляться или иметь вид нарушений пищеварения. Больные предъявляют жалобы на:
- Вздутие живота и метеоризм;
- Отрыжку и тошноту;
- Болезненность в подложечной области;
- Нарушения стула (диарею).
В биохимических печеночных пробах отклонений не отмечается, даже если портальная гипертензия достигает значительных цифр.
Проявления стадии частичной компенсации
Без лечения синдром проявляется в усилении диспепсических явлений, при обследовании же обнаруживается умеренный варикоз вен в нижней части пищевода и кардии, а также незначительное увеличение селезенки.
Клиника и симптомы декомпенсированной формы гипертензии
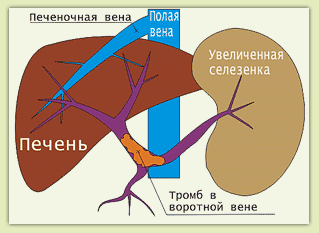
Это – заключительная стадия, на которой синдром проявляется тяжелейшими состояниями:
- Выраженной анемией;
- Асцитом (брюшной водянкой);
- Резким увеличением печени и селезенки;
- Кровотечениями из сосудов желудка и пищевода;
- Явлениями энцефалопатии.
Лабораторно декомпенсированная форма портальной гипертензии подтверждается тромбоцитопенией и изменениями в биохимических пробах – высоких значениях печеночных аминотрансфераз (АЛаТ и АСаТ) и билирубина.
Что происходит при циррозе печени
Цирроз – тяжелая печеночная патология, развивающаяся по многим причинам: у взрослых главенствующая роль при этом отводится злоупотреблению алкоголем и наркотическими веществами. Также цирроз печени начинается вследствие длительного приема ряда лекарственных препаратов или инфекционного поражения при гепатитах различного происхождения.
Синдром портальной гипертензии – одно из самых грозных осложнений цирроза, когда при грубых нарушениях структуры печени появляются препятствия в ее кровообращении. Эти препятствия в сочетании с повышением притока крови в печеночной артерии приводят к возрастанию давления в воротной вене до 20-30 мм. рт. ст.
Организм, пытаясь предотвратить разрыв сосуда, запускает систему «окольного» кровообращения через анастомозы – сообщения портальной с нижней полой веной.
Под давлением крови стенки сосудов пищевода, кардии и других отделов ЖКТ ослабевают, в наиболее уязвимых их местах образуются варикозные узлы. Разрыв узлов чреват тяжелым кровотечением, что часто становится причиной смерти больных.
Стадии и проявления
Начальная стадия синдрома при циррозе печени характеризуется диспепсическими расстройствами, болью в подреберьях справа и слева, неприятными ощущениями в подложечной области, чувством тяжести в желудке после еды. Отрыжка, неустойчивый стул, тошнота также относятся к числу первых симптомов заболевания.
Больные жалуются на отсутствие аппетита, быструю утомляемость, сонливость и апатию.
Поскольку этот набор ощущений довольно типичен для других заболеваний ЖКТ, пищевых отравлений, то больные не спешат показаться врачу и попадают к специалистам уже с другими жалобами:
- Зловонными испражнениями черного цвета
- Рвотой алой кровью или меленой (свернувшейся кровью)
- Обострением или первыми проявлениями геморроя
Кожа таких больных иссушается, приобретает землистый оттенок. На ней можно обнаружить крошечные разрывы сосудов в виде тонкой паутинки или звездочек. В области пупка становятся видны крупные извилистые сосуды – «голова медузы».
Асцит (отек живота) присоединяется на более поздних этапах проявления заболевания, однако некоторое время он носит преходящий характер, поскольку легко купируется соответствующей медикаментозной терапией. В дальнейшем брюшная водянка требует хирургического удаления жидкости из полости живота, что часто приводит к развитию перитонита и смерти больных.
Нередко уже на начальном этапе портальной гипертензии у больных развивается гиперспленизм – особый синдром, характеризующийся существенным снижением количества некоторых форменных элементов крови – тромбоцитов и лейкоцитов. Гиперспленизм – прямое следствие увеличения селезенки – спленомегалии, которая всегда сопутствует портальной гипертензии.
Неврологические нарушения
Портальная гипертензия, сопровождающаяся кровотечениями из варикозных узлов в пищеводе, желудке и кишечнике, приводит к всасыванию большого количества токсинов из кишечника. Они вызывают интоксикацию мозга, результатом чего на декомпенсированной стадии становится появление симптомов энцефалопатии.
Их принято классифицировать следующим образом:
- I степень – больные отмечают слабость, утомляемость, сонливость, дрожание пальцев и кистей;
- II степень – утрата способности к ориентации на месте и во времени, при этом речевой контакт с больным сохраняется;
- III степень – к неспособности ориентироваться в пространстве и времени добавляется отсутствие речевого контакта, однако сохраняется реакция на боль;
- IV степень – наступают судороги в ответ на болевое раздражение.
Диагностика синдрома
Портальная гипертензия диагностируется на основе врачебного осмотра, лабораторных исследований, а также с помощью инструментальных и эндоскопических методов.
Эзофагогастроскопический метод – самый простой и доступный способ обнаружения патологии сосудов в желудке и пищеводе. При проведении процедуры специалист выявляет расширенные вены в этих отделах ЖКТ, что становится абсолютным критерием постановки диагноза синдрома портальной гипертензии.
При первой степени расширения вены имеют диаметр до 3 мм, вторая степень определяется при увеличении диаметра сосудов до 5 мм. О третьей степени говорят, когда просвет в венах желудка и пищевода превышает 5 мм.
Эндоскопическое исследование позволяет точно определить не только степень расширения сосудов, но и спрогнозировать вероятность кровотечения из них.
Предвестниками геморрагии считаются:
- Увеличение диаметра сосудов желудка и пищевода свыше 5 мм;
- Напряжение варикозных узлов;
- Участки васкулопатии на слизистой оболочке;
- Дилатация (расширение) пищевода.
Дифференциальная диагностика
Несмотря на всю очевидность проявлений синдрома портальной гипертензии и высокие диагностические возможности современной медицинской аппаратуры, специалисты иногда испытывают затруднения при выявлении этой сосудистой патологии.
Такая проблема возникает в тех случаях, когда главенствующим симптомом, с которым больной поступает в стационар, остается упорный асцит.
С чем приходится дифференцировать синдром портальной гипертензии? Обычно больным требуются дополнительные консультации узких специалистов, чтобы исключить сходные по набору симптомов заболевания:
- Сдавливающий перикардит;
- Асцитический синдром при туберкулезе;
- Разросшиеся кисты яичников у женщин, часто имитирующие асцит;
Увеличение селезенки, всегда присутствующее при синдроме портальной гипертензии, может быть признаком совершенно других состояний – болезней крови, однако назначение эндоскопии стенок желудка и пищевода все ставит на свои места: диагноз портальной гипертонии полностью снимается, если при исследовании не выявляется изменений в сосудах.
Прогноз и лечение
Прогноз течения и исхода синдрома портальной гипертензии зависит от основного заболевания: так, если причиной повышения давления в воротной вене становится цирроз печени, дальнейшее развитие событий определяется тяжестью степени печеночной недостаточности.
Лечение портальной гипертензии осуществляется консервативно и хирургически. Медикаментозная терапия эффективна только на начальных стадиях заболевания и включает в себя курс вазопрессина и его аналогов для снижения давления в воротной вене.
Эпизоды кровотечений купируются при помощи специального зонда, пережимающего кровоточащий сосуд. Применяется и склеротерапия – введение с периодичностью в 2-4 дня специального состава, склерозирующего вены пищевода. Эффективность этого метода составляет около 80 процентов.
При отсутствии эффекта от консервативного лечения проводятся хирургические вмешательства, целью которых является:
- Создание новых путей для оттока крови;
- Уменьшение кровотока в портальной системе;
- Отвод жидкости из брюшной полости при асците;
- Блокада связи между венами пищевода и желудка;
- Ускорение регенеративных процессов в тканях печени и улучшение кровотока в них.
Операции не проводятся престарелым больным, беременным женщинам, а также при наличии тяжелых сопутствующих заболеваний.
Как и отчего это происходит с детьми
Портальная гипертензия – очень «взрослый» диагноз, однако его ставят и детям, хотя заболевание встречается у них крайне редко.
Главная причина развития столь тяжелой сосудистой патологии у детей – врожденная аномалия воротной вены. В последнее время специалисты говорят и о влиянии пупочного сепсиса, перенесенного в периоде новорожденности. Среди возможных причин появления портальной гипертензии у детей называют также омфалит – инфекционное воспаление дна пупочной ранки, которое развивается в первые две недели жизни ребенка из-за несоблюдения правил и частоты обработки пупка.
Клиника и симптомы
Заболевание проявляется по-разному: здесь многое зависит от тяжести патологических изменений в воротной вене.
Легкое течение портальной гипертензии у детей наблюдается при незначительно выраженной венозной аномалии и характеризуется слабо выраженной симптоматикой, выявляемой случайно при обследовании по поводу увеличения селезенки или изменений в анализе крови (лейкопении).
Портальная гипертензия средней тяжести диагностируется в раннем детском возрасте и проявляется резким увеличением размеров селезенки. Могут открываться и кровотечения из желудка и пищевода.
Тяжелая форма портальной гипертензии обнаруживается еще в периоде новорожденности, когда у ребенка наблюдаются:
- Серозные или сукровичные выделения из пупочной ранки вследствие омфалита;
- Увеличение живота;
- Нарушения стула, кал с примесью зелени;
- Снижение аппетита.
У таких детей рано развиваются желудочные кровотечения, а также кровотечения из пищевода. Наблюдаются асцит и спленомегалия. Особенностью брюшной водянки у маленьких детей можно считать то, что она не подается медикаментозному лечению.
Очевидно, растущий организм частично компенсирует имеющийся дефект воротной вены, поскольку постепенно асцит исчезает, а диспепсические расстройства сглаживаются.
У детей с портальной гипертензией сохраняется пониженный аппетит. Живот и селезенка остаются значительно увеличенными, однако самые серьезные проблемы создают пищеводно-желудочные кровотечения.
Во время открывшегося кровотечения дети жалуются на слабость, головокружение, тошноту. Если потеря крови значительна, может наступить кратковременный обморок. Среди других симптомов следует назвать тахикардию, рвоту с кровью.
Лечение
Лечение портальной гипертензии в детском возрасте осуществляется консервативными и хирургическими способами.
Консервативное лечение назначается для снижения давления в воротной вене, а также для купирования внутренних кровотечений, которые были и остаются главным и наиболее опасным проявлением заболевания. Медикаментозная терапия проводится или в обычном хирургическом, или в специализированном стационаре.
Операции показаны в тех случаях, когда кровотечение не удается остановить с применением консервативных методов, а также при его возобновлении спустя некоторое время после купирования. Хирургическое лечение проводят детям в возрасте от трех до семи лет, иногда оперируют и годовалых пациентов.
Больным выполняется экстренное портокавальное шунтирование. Эта форма хирургического вмешательства имеет ряд преимуществ перед всеми способами остановки внезапных кровотечений, применявшимися ранее: она дает возможность избежать длительного голодания, развития анемии, снижения объема циркулирующей крови (гиповолемии) и многих других тяжелых последствий.
Еще один несомненный плюс портокавального шунтирования – отсутствие рецидивов кровотечений в будущем и необходимости повторных операций.
Также существуют хирургические методы лечения портальной гипертензии у детей, применение которых позволяет вылечить больных еще до появления первых кровотечений из пищевода и желудка, что значительно снижает риск гибели детей или их дальнейшей инвалидизации.
 26-07-2019
26-07-2019 0 Просмотров
0 Просмотров 0 комментариев
0 комментариев 0 Рейтинг
0 Рейтинг