Автор: врач, научный директор АО "Видаль Рус", Жучкова Т. В., t.zhutchkova@vidal.ru
Что такое врожденные пороки сердца (ВПС)?
Врожденные пороки сердца – это возникшие внутриутробно (до рождения ребенка) анатомические дефекты сердца, его клапанного аппарата или его сосудов. Эти дефекты могут встречаться изолированно или в сочетании друг с другом.
Врожденный порок сердца может проявляться сразу после рождения ребенка или протекать скрыто. Врожденные пороки сердца встречаются с частотой 6-8 случаев на каждую тысячу родов, что составляет 30% от всех пороков развития. Они занимают первое место по смертности новорожденных и детей первого года жизни. После первого года жизни смертность резко снижается, и в период от 1 года до 15 лет погибают не более 5% детей. Понятно, что это большая и серьезная проблема.
Лечение врожденных сердечных аномалий возможно только хирургическим путем. Благодаря успехам кардиохирургии стали возможны сложные реконструктивные операции при ранее неоперабельных ВПС. В этих условиях основной задачей в организации помощи детям с ВПС является своевременная диагностика и оказание квалифицированной помощи в хирургической клинике.
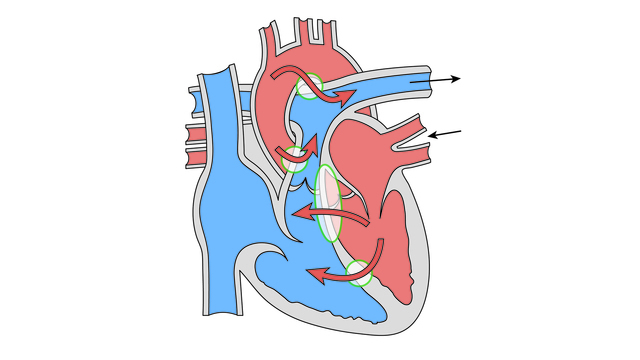
Сердце – это, как бы внутренний насос, состоящий из мышц, который постоянно перекачивает кровь по сложной сети сосудов в нашем организме. Сердце состоит из четырех камер. Две верхних называют предсердиями, а две нижних камеры – желудочками. Кровь последовательно поступает из предсердий в желудочки, а затем в магистральные артерии благодаря четырем сердечным клапанам. Клапаны открываются и закрываются, пропуская кровь только в одном направлении. Поэтому, правильная и надежная работа сердца обусловлена правильным строением.
Причины возникновения врожденных пороков сердца.
В небольшой части случаев врожденные пороки имеют генетическую природу, основными же причинами их развития считают внешние воздействия на формирование организма ребенка преимущественно в первом триместре беременности (вирусные, напр., краснуха, и другие заболевания матери, алкоголизм, наркомания, применение некоторых лекарственных средств, воздействие ионизирующего излучения – радиации и др.).
Одним из немаловажных факторов является также здоровье отца.
Выделяют также факторы риска рождения ребенка с ВПС. К ним относятся: возраст матери, эндокринные заболевания супругов, токсикоз и угроза прерывания I триместра беременности, мертворожденные в анамнезе, наличие детей с врожденными пороками развития у ближайших родственников. Количественно оценить риск рождения ребенка с ВПС в семье может только генетик, но дать предварительный прогноз и направить родителей на медико-биологическую консультацию может каждый врач.
Проявления врожденных пороков сердца.
При большом количестве разнообразных ВПС семь из них встречаются наиболее часто: дефект межжелудочковой перегородки (ДМЖП) – составляет около 20% всех случаев врождённых пороков сердца, а дефект межпредсердной перегородки (ДМПП), открытый артериальный проток (ОАП), коарктация аорты, стеноз аорты, стеноз легочной артерии и транспозиция крупных магистральных сосудов (ТКС) — по 10-15% каждый.
Существует более 100 различных врожденных пороков сердца. Классификаций их очень много, последняя классификация, использующаяся в России, соответствует Международной классификации болезней. Часто используется разделение пороков на синие, сопровождающиеся синюшностью кожи, и белые, при которых кожные покровы бледной окраски. К порокам синего типа относится тетрада Фалло, транспозиция магистральных сосудов, атрезия легочной артерии, к порокам белого типа – дефект межпредсердной перегородки, дефект межжелудочковой перегородки и другие.
Чем раньше выявлен врожденный порок сердца, тем больше надежды на своевременное его лечение. Врач может заподозрить наличие у ребенка порока сердца по нескольким признакам:
Ребенок при рождении или вскоре после рождения имеет голубой или синюшный цвет кожи, губ, ушных раковин. Или синюшность появляется при кормлении грудью, крике малыша. При белых пороках сердца может возникнуть побледнение кожи и похолодание конечностей.
Врач при прослушивании сердца выявляет шумы. Шум у ребенка не обязательный признак порока сердца, однако, он заставляет подробнее обследовать сердце.
У ребенка обнаруживают признаки сердечной недостаточности. Обычно это очень неблагоприятная ситуация.
Обнаруживаются изменения на электрокардиограмме, рентгеновских снимках, при эхокардиографическом исследовании.
Даже имея врожденный порок сердца, некоторое время после рождения ребёнок может выглядеть внешне вполне здоровым в течение первых десяти лет жизни. Однако в дальнейшем порок сердца начинает проявлять себя: ребенок отстает в физическом развитии, появляется одышка при физических нагрузках, бледность или даже синюшность кожи. Для установки истинного диагноза необходимо комплексное обследование сердца с применением современного высокотехнологичного дорогостоящего оборудования.
Осложнения
Врожденные пороки могут осложняться сердечной недостаточностью, бактериальным эндокардитом, ранними затяжными пневмониями на фоне застоя в малом круге кровообращения, высокой легочной гипертензией, синкопэ (кратковременная потеря сознания), стенокардитическим синдромом и инфарктом миокарда (наиболее характерны для стенозов аорты, аномального отхождения левой коронарной артерии), одышечно-цианотическими приступами.
Профилактика
Так как причины возникновения врождённых пороков сердца до сих пор мало изучены, сложно определить необходимые профилактические мероприятия, которые гарантировали бы предотвращение развития врождённых пороков сердца. Однако забота родителей о своем здоровье может значительно снизить риск появления врожденных заболеваний у ребенка.
Прогноз
При раннем выявлении и возможности радикального лечения прогноз относительно благоприятный. При отсутствии такой возможности — сомнительный или неблагоприятный.
Что может сделать Ваш врач?
Лечение ВПС принципиально можно поделить на хирургическое (в большинстве случаев оно единственное является радикальным) и терапевтическое (чаще является вспомогательным).
Чаще всего вопрос о хирургическом лечении ставиться еще до рождения ребенка, если это касается «синих пороков». Поэтому в таких случаях роды должны протекать в роддомах при кардиохирургических больницах.
Терапевтическое лечение необходимо, если сроки операции можно перенести на более поздний срок.
Если вопрос касается «бледных пороков», то лечение будет зависеть от того, как будет себя вести порок по мере роста ребенка. Скорее всего, все лечение будет терапевтическим.
Что можете сделать Вы?
Нужно предельно внимательно отнестись к своему здоровью и здоровью своего будущего ребенка. Прийти обдуманно к вопросу о продолжение рода.
Если Вы знаете, что в вашей семье или семье супруга/супруги есть родственники с пороками сердца, то есть вероятность того, что может родиться ребенок с пороком сердца.
Для того, чтобы не упустить такие моменты, беременной необходимо предупредить своего доктора об этом, проходить все УЗИ во время беременности.
| Врождённые пороки сердца | |
|---|---|
 |
|
| МКБ-10 | Q 20 20. -Q 26 26. |
| МКБ-10-КМ | Q24.9 |
| МКБ-9 | 745 745 – 747 747 |
| МКБ-9-КМ | 746.9 [1] |
| OMIM | 234750 , 140500 , 614980 и 306955 |
| DiseasesDB | 17017 |
| MedlinePlus | 001114 |
| MeSH | D006330 |
Врождённый поро́к се́рдца (ВПС) — дефект в структуре сердца и (или) крупных сосудов, присутствующий с рождения. Большинство пороков нарушают ток крови внутри сердца или по большому (БКК) и малому (МКК) кругам кровообращения. Пороки сердца являются наиболее частыми врождёнными дефектами и являются основной причиной детской смертности от пороков развития.
Содержание
Эпидемиология [ править | править код ]
Частота ВПС среди новорождённых составляет около 1 % (1 на 100 новорождённых). ВПС по частоте встречаемости — на втором месте после врождённых пороков нервной системы.
Этиология [ править | править код ]
Причиной врождённого порока сердца могут быть генетические или экологические факторы, но, как правило, сочетание того и другого [2] .
Генетика [ править | править код ]
Наиболее известные причины врождённых пороков сердца — точечные генные изменения, либо хромосомные мутации в виде делеции или дупликации сегментов ДНК [3] . Основные хромосомные нарушения, такие как трисомии 21, 13 и 18 вызывают около 5-8 % случаев ВПС [2] . Трисомия 21 — наиболее распространённая генетическая причина [3] . Некоторые гены связаны с конкретными пороками. Мутации белка сердечной мышцы, тяжёлой цепи α-миозина (MYH6) связаны с дефектами межпредсердной перегородки. Некоторые белки, которые взаимодействуют с MYH6, также связаны с пороками сердца. Фактор транскрипции GATA4 образует комплекс с геном TBX5, который взаимодействует с MYH6. Ещё один фактор, гомеобокс белка NKX2-5 также взаимодействует с MYH6. Мутации всех этих белков связаны с развитием дефектов межпредсердной и межжелудочковой перегородок. Кроме того, NKX2-5 связан с дефектами в электрической проводимости сердца, а TBX5 связан с синдромом Холта — Орама. Другой Т-box ген, TBX1, связан с синдромом Ди Джорджа, делеция которого приводит к появлению множества симптомов, включая дефекты сердечного выброса крови, а также тетраду Фалло [4] .
| MYH6 | GATA4 | NKX2-5 | TBX5 | TBX1 | |
|---|---|---|---|---|---|
| Локус | 14q11.2-q13 | 8p23.1-p22 | 5q34 | 12q24.1 | 22q11.2 |
| Синдром | Синдром Холта — Орама | Синдром Ди Джоржи | |||
| Дефекты межпредсердной перегородки | ✔ | ✔ | ✔ | ✔ | |
| Дефекты межжелудочковой перегородки | ✔ | ✔ | ✔ | ||
| Нарушения электрической проводимости | ✔ | ✔ | |||
| Нарушения оттока крови | ✔ | ||||
| Не сердечные симптомы [5] | Дефект верхних конечностей | Небольшой тимус или его отсутствие Небольшие паращитовидные железы или их отсутствие Дефекты лица |
Экологические факторы [ править | править код ]
Генетические мутации возникают вследствие действия трёх основных мутагенов:
- Физические мутагены (главным образом — ионизирующее излучение).
- Химические мутагены (фенолы лаков, красок; нитраты; бензпирен при табакокурении; употребление алкоголя; гидантоин; лития; талидомид; тератогенные медикаменты — антибиотики и ХТП, НПВС и т. д.).
- Биологические мутагены (главным образом — вирускраснухи в организме матери, ведущий к врождённой краснухе с характерной триадой Грегга — ВПС, катаракта, глухота, а также сахарный диабет, фенилкетонурия и системная красная волчанка у матери).
Факторы, повышающие риск возникновения врожденных пороков сердца [ править | править код ]
Значительно могут повысить риск возникновения врожденных пороков сердца инфекции, перенесенные матерью во время первого триместра беременности; хронические заболевания матери; возраст одного из родителей в случае позднего родительства; вредные привычки родителей; большое число перенесенных абортов. [6]
Связь врождённых пороков сердца с полом [ править | править код ]
Исследование связи врождённых пороков сердца с полом было проведено в начале 70-х годов по данным, собранным в нескольких крупных кардиохирургических центрах, а также литературным данным. В результате анализа 31814 больных, страдавших врождёнными пороками сердца и магистральных сосудов, была выявлена чёткая связь типа порока с полом больного (Таблица) [7] . По соотношению полов врождённые пороки можно разделить на три группы — «мужские», «женские» и «нейтральные».
| Врождённый порок | Соотношение полов, М:Ж |
|---|---|
| Открытый артериальный проток | 1 : 2.72 |
| Болезнь Лаутембахера | 1 : 2.14 |
| Дефект предсердной перегородки вторичного типа | 1 : 1.84 |
| Дефект межжелудочковой перегородки и открытый артериальный проток | 1 : 1.51 |
| Тетрада Фалло | 1 : 1.45 |
| Комплекс Эйзенменгера | 1 : 1.40 |
| Частичный дефект предсердножелудочковой перегородки | 1 : 1.36 |
| Дефект предсердной перегородки первичного типа | 1 : 1.20 |
| Частичная аномалия соединения лёгочных вен | 1 : 1.19 |
| Дефект межжелудочковой перегородки | 1 : 1.02 |
| Дефект перегородки между аортой и лёгочной артерией | 1 : 1.01 |
| Полный дефект предсердножелудочковой перегородки | 1 : 1.01 |
| Аномалия Эбштейна | 1.02 : 1 |
| Стеноз лёгочной артерии | 1.04 : 1 |
| Атрезия трёхстворчатого клапана | 1.16 : 1 |
| Общий артериальный ствол | 1.21 : 1 |
| Тетрада Фалло | 1.35 : 1 |
| Коарктация аорты и открытый артериальный проток | 1.37 : 1 |
| Тотальная аномалия соединения лёгочных вен | 1.39 : 1 |
| Транспозиция магистральных сосудов | 1.90 : 1 |
| Коарктация аорты | 2.14 : 1 |
| Стеноз аорты | 2.66 : 1 |
Наиболее чётко выраженные женские врождённые пороки — открытый артериальный проток (1♂♂ : 2.72♀♀); болезнь Лаутембахера (1♂♂ : 2.1♀♀); дефект предсердной перегородки вторичного типа (1♂♂ : 1.84♀♀); дефект межжелудочковой перегородки и открытый артериальный проток (1♂♂ : 1.51♀♀); триада Фалло, то есть сочетание дефекта предсердной перегородки, сужения устья лёгочной артерии и гипертрофии правого желудочка (1♂♂ : 1.45♀♀).
Наиболее чётко выраженные «мужские» врождённые пороки — врождённый аортальный стеноз (2.66♂♂ : 1♀♀), коарктация аорты (2.14♂♂ : 1♀♀), транспозиция магистральных сосудов (1.90♂♂ : 1♀♀), тотальная аномалия соединения лёгочных вен (1.39♂♂ : 1♀♀), коарктация аорты и открытый артериальный проток (1.37♂♂ : 1♀♀). Ни одному из мужских компонентов врождённых пороков сердца не соответствует аналогичное образование у нормального эмбриона или у филогенетических предшественников человека. [8] [9]
Остальные врождённые пороки сердца относятся к «нейтральному» типу. Их частота примерно одинакова у обоих полов. Среди них также можно выделить простые (дефект аорто-лёгочной перегородки, дефект предсердной перегородки первичного типа, стеноз лёгочной артерии) и сложные (частичный и полный дефект предсердножелудочковой перегородки, аномалия Эбштейна, атрезия трёхстворчатого клапана и др).
Простые пороки этой группы, как и женские пороки, относятся к атавистическим, но в отличие от женских, представляют собой возврат к далёкому в онтогонетическом и филогенетическом смысле прошлому. Их можно рассматривать как следствие остановки развития сердца на ранних этапах эмбриогенеза (первые 2-3 месяца эмбриональной жизни, в течение которых происходит анатомическое формирование сердца), и на более ранних по сравнению с женскими пороками стадиях филогенеза. При сложных пороках нейтральной группы соотношение полов зависит от преобладания в них женского и мужского компонентов.
Теории [ править | править код ]
Рокитанский (Rokitansky, 1875) считал, что врождённые пороки объясняются остановкой в развитии сердца на различных стадиях онтогенеза [10] . Шпитцер (Spitzer, 1923) трактует их как возврат к одной из стадий филогенеза [11] . Крымский, синтезируя две предыдущие точки зрения, рассматривает врождённые пороки сердца как остановку развития на определённой стадии онтогенеза, соответствующей тому или другому этапу филогенеза [12] . В рамки этих теорий укладываются только атавистические пороки сердца (женские и нейтральные), а вся группа мужских пороков не находит объяснения, так как ни одному из мужских компонентов врождённых пороков сердца не соответствует аналогичное образование у нормального эмбриона или у филогенетических предшественников человека [8] [9] . Применение «Тератологического правила полового диморфизма» позволяет объяснить все три группы пороков.
Подразделение врождённых пороков сердца и крупных сосудов на мужские, женские и нейтральные позволяет использовать пол больного как диагностический симптом. При этом, пороки мужского и женского типа имеют довольно большое значение коэффициента диагностической ценности. Например, учёт информации o поле больного увеличивает вероятность диагноза для открытого артериального протока в 1.32 раза [13] .
Патогенез [ править | править код ]
Ведущими являются два механизма.
1. Нарушение кардиальной гемодинамики → перегрузка отделов сердца объёмом (пороки по типу недостаточности клапанов и септальных дефектов) или сопротивлением (пороки по типу стенозов отверстий или сосудов) → истощение вовлеченных компенсаторных механизмов (гомеометрического Анрепа на сопротивление, и гетерометрического Франка-Старлинга на объём) → развитие гипертрофии и дилатации отделов сердца → развитие сердечной недостаточности СН (и, соответственно, нарушения системной гемодинамики).
2. Нарушение системной гемодинамики (полнокровие/малокровие малого круга кровообращения МКК, малокровие большого круга кровообращения БКК) → развитие системной гипоксии (главным образом — циркуляторной при белых пороках, гемической — при синих пороках, хотя при развитии острой левожелудочковой СН, например, имеет место и вентиляционная, и диффузионная гипоксия).
Классификация [ править | править код ]
Существует множество классификаций врождённых пороков.
ВПС условно делят на 2 группы:
1. Белые (бледные, с лево-правым сбросом крови, без смешивания артериальной и венозной крови). Включают 4 группы:
- С обогащением малого круга кровообращения (открытый артериальный проток, дефект межпредсердной перегородки, дефект межжелудочковой перегородки, АВ-коммуникация и т. д.).
- С обеднением малого круга кровообращения (изолированный пульмональный стеноз и т. д.).
- С обеднением большого круга кровообращения (изолированный аортальный стеноз, коарктация аорты и т. д.)
- Без существенного нарушения системной гемодинамики (диспозиции сердца — декстро-, синистро-, мезокардии; дистопии сердца — шейная, грудная, брюшная).
2. Синие (с право-левым сбросом крови, со смешиванием артериальной и венозной крови). Включают 2 группы:
- С обогащением малого круга кровообращения (полная транспозиция магистральных сосудов, комплекс Эйзенменгера и т. д.).
- С обеднением малого круга кровообращения (тетрада Фалло, аномалия Эбштейна и т. д.).
В 2000 году была разработана Международная Номенклатура врождённых пороков для создания общей классификационной системы [14] .
Гипоплазия [ править | править код ]
Гипоплазия может поражать сердце, как правило, приводя к недоразвитию правого или левого желудочка. Это приводит к тому, что только одна сторона сердца способна эффективно перекачивать кровь к телу и лёгким. Гипоплазия сердца встречается редко, но это наиболее серьёзная форма ВПС. Такие состояния называют синдром гипоплазии левых отделов сердца, когда поражается левая сторона сердца и синдром гипоплазии правых отделов сердца, когда поражается правая сторона сердца. При обоих состояниях, наличие открытого артериального протока (а когда гипоплазия поражает правую сторону сердца, и открытого овального окна) жизненно важно для возможности ребёнка дожить до выполнения операции на сердце, так как без этих путей кровь не сможет циркулировать в организме (или лёгких, в зависимости от стороны поражения сердца). Гипоплазия сердца, как правило, синий порок сердца [15] .
Дефекты обструкции [ править | править код ]
Дефекты обструкции возникают, когда клапаны сердца, артерии или вены стенозированы или атрезированы. Основные пороки — стеноз лёгочного клапана, стеноз аортального клапана, а также коарктация аорты. Такие пороки как стеноз двустворчатого клапана и субаортальный стеноз возникают относительно редко. Любой стеноз или атрезия может привести к расширению сердца и гипертонии [16] .
Дефекты перегородки [ править | править код ]
Перегородка — стенка ткани, отделяющая левое предсердие от правого. При дефектах межпредсердной или межжелудочковой перегородки кровь движется из левой части сердца в правую, уменьшая эффективность работы сердца [16] . Дефект межжелудочковой перегородки наиболее распространённый тип ВПС [17] .
Синие пороки [ править | править код ]
Пороки [ править | править код ]
Некоторые состояния поражают только крупные сосуды в непосредственной близости от сердца, однако их часто классифицируют как ВПС.
Некоторые группы пороков обычно встречаются вместе.
Клиническая картина [ править | править код ]
Клинические проявления зависят от типа и тяжести порока сердца. Симптомы зачастую проявляются на ранних этапах жизни, но некоторые ВПС могут оставаться незамеченными на протяжении всей жизни [18] . У некоторых детей нет симптомов, а у других могут возникать одышка, цианоз, обмороки [19] , сердечные шумы, недоразвитие конечностей и мышц, плохой аппетит или низкий рост, частые респираторные инфекции. Сердечные шумы при врождённых пороках сердца возникают из-за его неправильного строения. Они могут быть обнаружены при аускультации, однако, не все шумы сердца обусловлены врождёнными пороками сердца.
Также клинические проявления ВПС можно объединить в 4 синдрома:
- Кардиальный синдром (жалобы на боли в области сердца, одышку, сердцебиение, перебои в работе сердца и т. д.; при осмотре — бледность или цианоз, набухание и пульсация сосудов шеи, деформация грудной клетки по типу сердечного горба; пальпаторно — изменения АД и характеристик периферического пульса, изменение характеристик верхушечного толчка при гипертрофии/дилатации левого желудочка, появление сердечного толчка при гипертрофии/дилятации правого желудочка, систолическое/диастолическое «кошачье мурлыканье» при стенозах; перкуторно — расширение границ сердца соответственно расширенным отделам; аускультативно — изменения ритмичности, силы, тембра, монолитности тонов, появление характерных для каждого порока шумов и т. д.).
- Синдром сердечной недостаточности (острая либо хроническая, право- либо левожелудочковая, одышечно-цианотические приступы и т. д.) с характерными проявлениями.
- Синдром хронической системной гипоксии (отставание в росте и развитии, симптомы барабанных палочек и часовых стёкол и т. д.)
- Синдром дыхательных расстройств (в основном при ВПС с обогащением малого круга кровообращения).
Диагностика [ править | править код ]
Данные лабораторно-инструментальных методов исследования вариабельны в зависимости от конкретного порока. Среди ведущих методик можно выделить:
- ЭКГ (право- либо левограмма, разнообразные варианты аритмий и т. д.).
- Обзорная рентгенография сердца (митральная конфигурация для пороков с обогащением малого круга кровобращения, аортальная — с обеднением) и контрастные рентгенологические методики (ангиография, вентрикулография и т. д.).
- Эхо-КГ (основная методика — позволяет увидеть морфологию порока и определить функциональное состояние сердца).
- Допплер-эхо-КГ (позволяет определить направление тока крови — выявить регургитацию и турбулентность).
Лечение [ править | править код ]
Лечение ВПС принципиально можно поделить на хирургическое (в большинстве случаев оно единственное является радикальным) и терапевтическое (чаще является вспомогательным).
Хирургическое лечение. Зависит от фазы порока.
- В первой фазе — операция по экстренным показаниям (при обогащении МКК — искусственное стенозирование ЛА по Мюллеру-Альберту, при обеднении МКК — искусственный боталов проток). Целесообразность данных операций, тем не менее, — вопрос неоднозначный и сугубо индивидуальный.
- Во второй фазе — операция в плановом порядке (конкретная при конкретном пороке). Сроки выполнения — вопрос дискутабельный и постоянно пересматривается (в литературе сроки варьируют от внутриутробного выполнения операции до пубертата, но все же больше склоняются к раннему оперированию).
- В третьей фазе — операция не показана.
Терапевтическое лечение [ править | править код ]
Как радикальное показано редко. Классический пример — ОАП, когда назначение индометацина по соответствующей схеме приводит к облитерации боталового протока.
Как симптоматическое включает в себя терапию:
- Острой левожелудочковой СН (сердечная астма, отёк лёгких).
- Одышечно-цианотических приступов (ОЦП).
- Хронической СН.
- Аритмий.
- Ишемии миокарда.
Осложнения ВПС [ править | править код ]
- Сердечная недостаточность (встречается практически при всех ВПС).
- Бактериальный эндокардит (чаще отмечается при цианотических ВПС).
- Ранние затяжные пневмонии на фоне застоя в малом круге кровообращения.
- Высокая легочная гипертензия или синдром Эйзенменгера (характерна для ВПС с обогащением малого круга кровообращения).
- Синкопе вследствие синдрома малого выброса вплоть до развития нарушения мозгового кровообращения (по ишемическому типу — при цианотических ВПС и стенозе аорты; по геморрагическому типу — при коарктации аорты).
- Стенокардитический синдром и инфаркты миокарда (наиболее характерны для стенозов аорты, аномального отхождения левой коронарной артерии).
- Одышечно-цианотические приступы (встречаются при тетраде Фалло с инфундибулярным стенозом легочной артерии, транспозиции магистральных артерий и др.).
- Релятивная анемия — при цианотических ВПС [20] .
Прогноз [ править | править код ]
При раннем выявлении и возможности радикального лечения относительно благоприятный. При отсутствии такой возможности — сомнительный или неблагоприятный.

Врожденные пороки сердца могут возникать в результате воздействия на беременную женщину инфекций, лекарств, алкоголя. Иногда причина – генетические заболевания. Есть разные способы лечения пороков – от назначения лекарств до хирургических операций.
Термином “врожденные пороки сердца” обозначают целый ряд дефектов, которые влияют на нормальную работу сердца. К распространенным проблемам относят дефекты межжелудочковой перегородки, открытый артериальный проток, тетраду Фалло, коарктацию аорты. Эти патологии формируются до рождения в отличие от приобретенных, которые возникают в течение жизни. Пороки сердца считают одними из самых частых видов врожденных дефектов, их выявляют у каждого девятого из тысячи новорожденных.
Почему возникают врожденные пороки сердца
Исследователи считают, что воздействие на сердце во время его развития может вызвать структурные аномалии, то есть изменения в строении тканей. Обычно это происходит на 5-й неделе беременности. Не всегда возможно точно установить причину, однако риск врожденного порока могут увеличить следующие состояния:
- Генетические заболевания. Половина детей с синдромом Дауна страдают пороками сердца, в 90% случаев это септальные (перегородочные) дефекты. Синдром Тернера поражает только девочек, у 25% из них – пороки клапанов сердца или аномалии артерий. Также у детей с синдром Нунан в 80% есть врожденные пороки, половину их составляет пульмональный стеноз.
- Плохо контролируемый сахарный диабет первого и второго типа во время беременности. Он в пять раз повышает риск пороков. Обычно возникает транспозиция (неправильное расположение) магистральных сосудов. Гестационный диабет, т.е. возникший во время беременности, не увеличивает риск возникновения врожденных проблем с сердцем.
- Употребление алкоголя во время беременности. Половина детей с фетальным алкогольным синдромом имеет пороки, чаще это желудочковые или предсердные перегородочные дефекты.
- Инфекции во время беременности, например, краснуха. Обычно эта вирусная инфекция протекает легко у детей и взрослых. Однако, если заражение впервые произошло на ранних сроках беременности – в 8-10 недель – возможны множественные пороки развития. Женщины, переболевшие гриппом в течение первого триместра, имеют в два раза больше шансов родить ребенка с врожденным пороком сердца.
- Прием лекарств при беременности, например, противосудорожных или литий-содержащих средств. Также опасны препараты для лечения акне – топические ретиноиды и изотретиноин. Употребление ибупрофена в первом триместре в два раза повышает риск порока сердца.
- Фенилкетонурия. Это редкое генетическое заболевание. Лечат его приемом диетических добавок и низкобелковой диетой. Беременные, которые не следуют этим указаниям, имеют в шесть раз больше шансов родить ребенка с пороками, нежели здоровые женщины.
Типы врожденных пороков сердца
Существует много видов врожденных пороков сердца, иногда они сочетаются.
- Септальные дефекты, когда есть ненужное отверстие между двумя камерами сердца. Выделяют дефекты предсердной и межжелудочковой перегородки. В первом случае дополнительная кровь поступает через дефект в правое предсердие, вызывая его растяжение и увеличение. При отверстии между желудочками избыточный поток крови поступает из левого в правый желудочек из-за разницы давления между ними. Это приводит к повышению давления в легочной артерии, перегрузке в малом круге кровообращения. Септальные отверстия встречаются часто, у 2 из 1000 рожденных. Небольшие “окна” часто зарастают самостоятельно.
- Коарктация аорты, при которой в основной артерии тела есть сужение, которое уменьшает поток крови к органам. На эту проблему приходится 10% случаев всех врожденных пороков. Часто она сочетается с дефектом межжелудочковой перегородки и открытым артериальным протоком. Примерно в половине случаев сужение настолько серьезно, что требует немедленного хирургического лечения сразу после рождения.
- Стеноз клапана легочного ствола. В месте заслонок, контролирующих поток крови из правого желудочка в легочную артерию, имеется сужение. Это означает, что сердце должно работать в усиленном режиме, чтобы протолкнуть кровь через узкое место. Эта аномалия составляет 10% пороков сердца.
- Транспозиция магистральных сосудов – легочная артерия и аорта “меняются местами”, соединяясь не с теми камерами сердца. Это приводит к тому, что к органам поступает кровь, недостаточно насыщенная кислородом. Составляет 5% врожденных пороков.
- Открытый артериальный проток. Во время внутриутробного развития артериальный проток соединяет легочную артерию и аорту. Он отводит кровь от неработающих легких в период внутриутробного развития. Если после рождения сосуд не зарастает, то говорят об открытом артериальном протоке. Избыток крови перекачивается в легкие, что увеличивает нагрузку и на них, и на сердце. Диагностируют у 5 из 100 000 детей.
- Тетрада Фалло – сочетание четырех дефектов. Диагностируют у 3 из каждых 10 000 детей. Четверку составляют:
- Дефект межжелудочковой перегородки – отверстие между левым и правым желудочками.
- Легочный стеноз – сужение легочного клапана.
- Гипертрофия правого желудочка – утолщение мышцы правого желудочка.
- Смещение аорты – сосуд выходит из сердца в аномальном месте.
В результате этой комбинации общее количество кислорода в крови снижается и вызывает недостаточное питание тканей.
Симптомы и признаки
Каждый порок проявляет себя по-разному. В легких случаях дефекты не вызывают никаких проблем до подросткового возраста. Самые частые общие признаки, которые заметны вскоре после рождения:
- тахикардия – сердце бьется чаще, чем в норме;
- повышенная утомляемость;
- чрезмерная потливость;
- учащенное дыхание;
- синеватый оттенок кожи – цианоз или бледность;
- быстрое наступление усталости при кормлении;
- деформация ногтей.
Диагностика
Во многих случаях проблему выявляют во время беременности. Делают это во время планового УЗИ на сроке 18-22 недели. Для подтверждения возможно выполнение эхокардиографии плода.
После рождения заподозрить болезнь можно, если есть характерные клинические признаки пороков. Также измеряют частоту сердечных сокращений, прослушивают тоны сердца для выявления шумов.
- эхокардиография;
- электрокардиография;
- рентген грудной клетки;
- пульсоксиметрия – измерение количества кислорода в крови;
- катетеризация сердца – гибкую трубку продвигают в сердце через сосуд в рук или ноге; затем производят измерение давления в полостях сердца. Возможно введение красителя через катетер, что позволяет оценить форму и функцию сердечных камер и сосудов.
Лечение
Помощь при врожденных пороках сердца зависит от конкретного дефекта. В легких случаях за ребенком наблюдают, так как возможна компенсация с возрастом. В более тяжелых ситуациях проводят хирургическое лечение с последующим долговременным мониторингом состояния. В некоторых случаях до операции назначают лекарства для стабилизации и уменьшения выраженности симптомов. Это могут быть мочегонные средства для удаления избытка жидкости и облегчения дыхания, сердечные гликозиды, которые увеличивают силу сокращения сердечной мышцы.
Лечение перегородочных дефектов
Тактика зависит от размера отверстия. Если дефект небольшой и не вызывает симптомов или увеличения размеров сердца, то угрозы здоровью нет и нужно наблюдение. Большие межпредсердные “окна” и некоторые типы межжелудочковых закрывают с помощью “заплатки”, доставляемой с помощью катетера. Если дефект гигантский, то необходима хирургическая операция для его ушивания.
Лечение коарктации аорты
При резком сужении операцию проводят в первые несколько дней после рождения. Есть три основных типа вмешательств:
- Удаление участка аорты с последующим сшиванием ее концов.
- Расширение узкого места баллоном или стентом.
- Создание обходного пути из собственных сосудов, взятых в другом месте организма.
Этот метод технически похож на аортокоронарное шунтирование. Если заболевание выявлено в старшем возрасте, то цель лечения – нормализация артериального давления. Этого достигают диетой, физическими упражнениями и лекарствами. В некоторых случаях расширяют сужение с помощью баллона или стента.
Лечение открытого артериального протока
Во многих случаях возможна лекарственная терапия. Показаны два вида лекарств, которые могут стимулировать закрытие: индометацин и особые формы ибупрофена. Если излечения так не произошло, то проток блокируют особой заглушкой. Ее имплантируют с помощью катетера, проведенного по сосудам.
Лечение стеноза легочного ствола
Легкое бессимптомное сужение не требует терапии. При умеренном стенозе лечение проводят из-за риска развития сердечной недостаточности. Основной метод – вальвулопластика. Через сосуд руки или ноги катетером в область стеноза доставляют баллон. Затем его раздувают с помощью вводимого контрастного вещества, тем самым расширяя клапан. При неэффективности проводят оперативное иссечение – вальвотомию или замену клапана.
Лечение транспозиции
Сразу после рождения ребенку вводят простагландин E1 для предотвращения закрытия артериального протока. Это нужно для поддержки достаточного кровоcнабжения в лёгких. В некоторых случаях с той же целью катетером создают временное отверстие в межпредсердной перегородке. Обогащенная кислородом кровь смешивается с обедненной. В итоге легкие получают больше кислорода, что улучшает состояние ребенка. Как только состояние стабилизируют, проводят хирургическую операцию по перемещению сосудов в правильное положение.
Лечение тетрады Фалло
Используют хирургический метод. В тяжелых случаях операцию делают сразу после рождения, в более легких – по достижении ребенком 3-6 месяцев. Хирург закрывает отверстие в сердце и расширяет суженный легочный клапан.
Осложнения
- Нарушения физического и психического развития. Дети могут позже начать ходить, говорить, иметь проблемы с координацией. Также возможны трудности в обучении из-за нарушений памяти, снижения концентрации внимания, плохого контроля эмоций. Это связано с недостаточным кровоснабжением мозга в моменты его интенсивного развития.
- Повышенный риск инфекций дыхательных путей.
- Возможность развития эндокардита.
- Легочная гипертензия.
- Аритмии.
- Незначительное повышения возможности внезапной сердечной смерти. Этот риск имеет каждый тысячный пациент с врожденным пороком сердца.
- Сердечная недостаточность.
- Тромбозы.
Образ жизни при врожденных пороках сердца
В прошлом детей с врожденными пороками сердца всячески ограждали от физической активности. Сейчас медики полагают, что умеренная нагрузка улучшает состояние, в том числе из-за того, что предотвращает психологические проблемы. Обычная активность показана, если проведена хирургическая коррекция или есть минимальные проблемы, не требующие операции. Обязательным условием считают отсутствие одышки, повышенного давления, учащенного сердцебиения. Обычно рекомендуют ходьбу, иногда – плавание.
Беременность при врожденных пороках сердца
Если врожденный порок у женщины был исправлен хирургическим способом, это не означает полного излечения. После операции остаются рубцы, которые могут повысить склонность к инфекции или к аритмиям. Беременность связана со значительным повышением нагрузки на сердце, что может вызвать декомпенсацию состояния.
Поэтому перед планируемой беременностью нужно обратиться к кардиологу для оценки рисков. Довольно сложно предугадать, как патология поведет себя при повышенной нагрузке на сердце. Однако врач оценивает шансы возникновения серьезных осложнений:
- низкий риск – 1% (это наиболее вероятная ситуация)
- средний риск – 15-10%
- высокий риск – более 10%.
На основании данных обследования разрабатывают план ведения беременности. Единственный способ определить и снизить возможность осложнений – тщательное наблюдение у кардиолога. Нужно немедленно связаться с врачом, если появилась аритмия, отеки, жидкость в легких, одышка или какие-то другие симптомы.
Влияние пороков матери на плод
Насосная функция материнского сердца может быть снижена, что влияет на доставку кислорода и питательных веществ к плаценте. Результатом может быть нарушение развития плода, преждевременные роды. Чтобы этого не произошло, с 26-28 недель беременности женщину более тщательно обследуют, следят за состоянием ребенка и если нужно, немедленно пролечивают.
При наследственном характере возможно рождение малыша с той же проблемой, что и у матери. В этом случае нужна консультация генетика.
Роды при пороках сердца
Из-за риска осложнений рожать рекомендовано в специализированных роддомах (перинатальных центрах) или отделениях многопрофильных стационаров.
Как правило, акушеры-гинекологи не проводят стимуляцию родовой деятельности. Простагландины могут вызвать излишне бурную родовую деятельность, а антагонисты этих препаратов при пороках не применяют. Если состояние женщины и плода не вызывает опасений, то ждут самопроизвольного начала родов.
Сейчас считают, что всем женщинам с пороками не обязательно выполнять кесарево сечение. Решение о способе родов принимают индивидуально. Интенсивный потужной период может быть опасен из-за чрезмерного напряжения, поэтому иногда для снижения риска используют щипцы или вакуум-экстракцию.
Профилактика врожденных пороков сердца
До сих пор нет гарантированного способа избежать рождения ребёнка с патологией.
Однако некоторые правила могут уменьшить риск:
- перед беременностью нужно провести вакцинацию от гриппа и по показаниям – от краснухи;
- во время беременности избегать приема алкоголя и наркотиков;
- в течение первых 12 недель целесообразно принимать 400 мкг фолиевой кислоты ежедневно;
- избегать приема лекарств, травяных средств и БАДов без консультации с врачом;
- не контактировать с инфекционными больными;
- если есть диабет, его нужно адекватно контролировать;
- не контактировать с органическими растворителями, например, жидкостью для снятия лака.
 26-07-2019
26-07-2019 0 Просмотров
0 Просмотров 0 комментариев
0 комментариев 0 Рейтинг
0 Рейтинг