Моему брату недавно поставили диагноз: мкд. Что это означает и как лечится эта болезнь?

МКД означает миокардиодистрофия. То есть изменения в сердечной мышце, спровоцированные внешними относительно сердца патологиями: сбои вэндокринной системе (сахарный диабет, болезни поджелудочной железы); болезнетворная инфекция; злоупотребление алкоголем; чрезмерные спортивные нагрузки и т.п.
Чем опасна МКД?
Сердечной недостаточностью. Значит, ни в коем случае не запускайте болезнь, – сразу же обращайтесь к кардиологу. После комплексного обследования Вам назначать необходимое лечение.
- Полезный ответ
- Пометить
Получите бесплатный ответ от самых лучших юристов сайта.
28,265 ответов за неделю
2,744 отвечающих врачей
Спросите врача!
Получите бесплатный ответ от самых лучших врачей сайта.
- Это БЕСПЛАТНО
- Это очень просто
- Это анонимно
28,265 ответов за неделю
2,744 консультирующих врачей
Информация на Сайте не считается достаточной консультацией, диагностикой или назначенным врачом методом лечения. Контент Сайта не заменяет профессиональную очную медицинскую консультацию, осмотр врача, диагностику или лечение. Информация на Сайте не предназначена для самостоятельной постановки диагноза, назначения медикаментозного или иного лечения. При любых обстоятельствах Администрация или авторы указанных материалов не несут ответственности за любые убытки, возникшие у Пользователей в результате использования таких материалов.
Никакая информация на сайте не является публичной офертой.
Google+
Группа сердечных патологий, связанных с нарушением работы миокарда, называется миокардиодистрофией (сокращённо – МКД). У этой патологии есть и другие названия – дистрофия миокарда, вторичная кардиомиопатия. Симптомы миокардиодистрофии зависят от формы и стадии заболевания, а само поражение обусловлено рядом метаболических дисфункций.
У больного начинаются перебои сердечного ритма, кардиалгия и умеренная тахикардия. Прибавьте сюда одышку, головокружение и повышенную утомляемость – вот вам и "стандартный пакет" признаков патологии.
Что же такое миокардиодистрофия? Это нарушение обменных процессов, затрагивающее область сердечной мышцы. Заболевание может развиться на фоне патологий, не связанных с сердечной деятельностью. Впервые подобные диагнозы врачи начали ставить в 1936 году. Во многом этому поспособствовали исследования Георгия Ланга.
Причины возникновения миокардиодистрофии
Факторов, приводящих к развитию патологии, великое множество. Например, алкогольная миокардиодистрофия возникает вследствие систематического злоупотребления спиртными напитками. Кроме алкогольной, есть и другие экзогенные интоксикации – промышленная, лекарственная, радиационная.
Причиной заболевания могут стать:
- ожирение;
- скудное питание;
- анемия;
- заболевания почек и печени;
- витаминная недостаточность;
- эндокринные патологии;
- нарушения обменных процессов;
- физическое перенапряжение;
- болезни соединительной ткани;
- инфекционные недуги.
Среди обменных и эндокринных патологий, сопровождающих течение недуга, выделяются гипотиреоза, тиреотоксикоза, ожирение, сахарный диабет, гиперпаратиреоза, синдром Кушинга, ожирение, патологический климакс (у женщин) и авитаминоз.
Нередко миокардиодистрофия сердца вызвана системными заболеваниями (нейромышечной дистрофией, коллагенозами), патологиями пищеварительной системы (панкреатитом, циррозом печени, синдромом мальабсорбции), инфекциями (например, хроническим тонзиллитом). У детей МКД может развиться вследствие перинатальной энцефалопатии, гипоксии и внутриутробных инфекций.
Перечисленные неблагоприятные факторы провоцируют сердечную недостаточность и сбивают нормальный ритм.
Условно причины возникновения МКД можно объединить в восемь групп – нервное напряжение, плохое питание сердца, запредельные физические нагрузки, хронические болезни ЖКТ, обменные и питательные дисфункции, отравления токсинами и гормональные расстройства.
Плохое питание сердца вызывается дисфункцией коронарного кровообращения, пороками развития, артериальной гипертензией, горной болезнью и низким содержанием гемоглобина в крови. Депрессивных состояний, неврозов и стрессов также необходимо избегать.
Симптомы МКД
Чаще всего симптомы ранней миокардиодистрофии врачами не фиксируются. Снижение работоспособности, быстрая утомляемость, непереносимость физических нагрузок – всё это может быть признаками главного заболевания.
Чуть позже пациент начнёт жаловаться на кардиалгию – боль, затрагивающую верхний участок сердца. Болевые симптомы весьма длительны и не обязательно связаны с нагрузками физического характера.
Базовыми симптомами являются:

- одышка при малозначимых нагрузках;
- слабость;
- вялость;
- чрезмерная утомляемость;
- частое сердцебиение;
- болезненный синдром;
- ритмичные сбои;
- отёчность стоп и голеней;
- неспецифические изменения ЭКГ.
Женщины 45-50 лет иногда сталкиваются с таким неприятным явлением, как дисгормональная миокардиодистрофия. К этой патологии приводит возрастная дисфункция яичников. Правда, от недуга не застрахованы и мужчины, перешагнувшие пятидесятилетний рубеж. Главная причина здесь – сбой при выработке тестостерона.
Симптомы могут быть такими:
- головокружение;
- нехватка воздуха;
- повышенная раздражительность;
- колющая (ноющая) сердечная боль;
- эмоциональная неустойчивость.
Нарушения работоспособности щитовидной железы также приводят к неприятным вещам. Гипотериоз чреват снижением АД, ноющими сердечными болями, чувством зябкости и отёчностью. Тиреотоксикоз приводит к аритмии, похудению, жажде, нервозности и нарушениям сна. Сердечные боли носят колющий характер.
Формы и стадии заболевания
Классификация МКД довольно обширна. В практике врачей постоянно встречается дисметаболическая миокардиодистрофия, связанная с нарушениями обменных процессов. Высокий процент распространённости у МКД физического напряжения и токсических отравлений. Итак, миокардиодистрофия принимает следующие формы:
- Дисгормональная (выше мы писали о сбоях при выработке тестостерона и эстрогена).
- Анемическая (вызывается дефицитом железа и крупными кровопотерями).
- Тонзиллогенная (следствие перенесённой ангины либо хронического тонзиллита).
- Алкогольная (характеризуется понижением пульсового давления, потливостью, суетливостью, дрожью в руках, нехваткой воздуха).
- Физического напряжения (встречается у спортсменов, готовящихся к соревнованиям).
Думать, что токсическая миокардиодистрофия встречается лишь у алкоголиков, неправильно. Да, этот недуг поражает мужчин 20-50 лет, злоупотребляющих спиртосодержащими жидкостями. Но отравиться можно и лекарственными препаратами.
.jpg)
Например, при затяжной терапии иммунодепрессантами (глюкокортикостероидами, цитостатиками), приёме антибиотиков, НПВП и транквилизаторов. Из веществ, встречающихся в промышленности, наиболее опасны мышьяк, хлороформ, угарный газ и фосфор.
Итак, МКД – это вторичное поражение сердца. Кроме перечисленных форм, известен так называемый "смешанный тип". Миокардиодистрофия смешанного генеза зачастую вызывается эндокринными сбоями, спровоцированными В-авитаминозом, голоданием либо ожирением.
Встречается недуг как у детей, так и у взрослых, а характерным симптомом данной МКД является умеренная тахикардия. Лечится смешанный тип при помощи стволовых клеток – об этом вы узнаете чуть позже.
Стадии миокардиодистрофии
Патология делится на три ярко выраженных стадии.
Первая из них – стадия компенсации. Клетки, окружающие миокард, начинают разрастаться – это приводит к увеличению объёма сердечной мышцы. Возникают давящие сердечные боли, быстрая утомляемость и одышка.
Вторая стадия – субкомпенсация. Ухудшается питание миокарда, разрастается зона поражения, очаги патологии начинают сливаться. Главные проявления: аритмия, одышка, отёчность ног (отмечается пациентами в вечернее время). Сократительная способность сердца на этой стадии ухудшается, что влечёт за собой маленькие объёмы выталкиваемой крови.
Третья стадия – декомпенсация. Дисфункции сердечной мышцы и патологии в строении сердца становятся угрожающими. Нормальное кровообращение невозможно. Признаки:

- одышка в покое;
- кровеносный застой внутри лёгких;
- бледность кожи;
- отёчность;
- нарушения на кардиограмме;
- рост печени;
- плохая трудоспособность;
- серьёзные сбои в сердечном ритме.
Как протекает МКД у детей
Нейроэндокринная разновидность МКД у детей почти не встречается. Врождённая патология чаще всего вызвана неправильным питанием матери, рахитом, вирусными инфекциями, бактериальными недугами, гипервитаминозом.
Предотвратить развитие миокардиодистрофии могут сбалансированное питание и своевременное обращение к врачам инфекционного отделения. Поначалу болезнь протекает в скрытой форме, но уже в раннем возрасте наблюдается всплеск патологической активности.
Что может спровоцировать развитие МКД у ребёнка? Обычно – чрезмерная физическая нагрузка. Известны случаи отравления лекарственными препаратами. Встречаются дисфункции нервно-вегетативной и эндокринной регуляции. Чтобы своевременно выявить проблему, обратите внимание на астению, одышку и высокую утомляемость.
Как диагностируется МКД
Диагностика начинается с объективного обследования области сердца. Цель врача – выявить приглушение сердечных тонов, нерегулярность пульса, систолический шум и ослабление на верхушке первого тона. Кроме того, проводится ряд инструментальных исследований. Вот они:
- ЭКГ (отслеживаются уменьшения зубцов, уплощение Т-зубца, нерегулярные сердечные сокращения);
- Эхокардиография (выявляет отёчность миокарда, расширение сердечных полостей, дисфункцию сократительной способности, нарушения диастолической/систолической функций, снижение двигательной активности);
- Допплер-эхокардиография (определяет признаки сердечных патологий, изменения объёма и скорости циркуляции крови, замеряет давление внутри сосудов и сердечных камер);
- рентгеноскопия (фиксирует левосторонний рост сердца, наличие застойных процессов внутри лёгких, снижение сердечной пульсации);
- Ядерная МРТ (отмечает увеличение сердечных камер, несимметричные утолщения сердечных стенок и диффузные поражения миокарда).
Доктора зачастую ограничиваются неинвазивными исследованиями, но в сомнительных ситуациях могут назначить биопсию. Берутся и фармакологические пробы. Калий хлорид вводится в тело пациента, затем включается аппарат ЭКГ.
Недуг диагностируется в случае, если через час в работе сердца по-прежнему наблюдаются аномалии.
Способы лечения поражённого миокарда
В современных клиниках лечение миокардиодистрофии направлено на скорейшую нормализацию обмена веществ. Также врачи стремятся исцелить основную болезнь и улучшить снабжение сердца питательными веществами. Дистрофические изменения миокарда устраняются посредством метаболических препаратов.
Вот примерный список средств, которые вам могут прописать (зависит от основного заболевания):
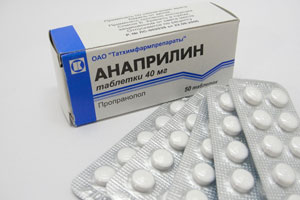
- Бета-адреноблокаторы (Анаприлин) – уменьшают такт сокращений сердца, снижают нагрузку на сердечную мышцу.
- Стимуляторы метаболических процессов (Милдронат, Рибоксин) – нормализуют обменные процессы, перераспределяют кровоток.
- Препараты, снижающие свёртываемость крови (например, Теоникол) – усиливают окислительно-восстановительные процессы.
- Производные магния, кальция и калия (аскорбиновая кислота+кальций, Аспаркам) – восстанавливают электролитический баланс.
Госпитализация при МКД назначается крайне редко. Все описанные выше препараты можно применять в домашних условиях под контролем врача. Разумеется, если случай запущен, вас могут положить в больницу. К таким случаям относятся одышка в покое, серьёзная аритмия, пастозные отёки конечностей (непроходящие).
МКД смешанного генеза лечится стволовыми клетками. На первой стадии лечения клетки забираются из организма. На второй стадии отбираются самые жизнеспособные клетки. Отобранный материал культивируется и вновь "перекочёвывает" в наш организм.
Прогноз и профилактика
В медицине существует понятие "необратимые изменения". Этот термин означает, что на определённой стадии течения болезни организм не подлежит восстановлению.
Адекватность терапии и своевременное обращение – залог того, что вы быстро пойдёте на поправку. Миокардиодистрофия в запущенной фазе приведёт к сердечной недостаточности и миокардиосклерозу.
Устранение текущих заболеваний лежит в основе профилактики МКД. При этом учитывается возраст и физическое состояние пациента.
Необходимо полностью отказаться от алкоголя, не перегружать себя на тренировках, устранить инфекционные очаги и разобраться с профессиональными "вредностями". Если дошло до лечения, повторные медикаментозные курсы назначаются каждые два-три года.
Режим дня и питание
При поражении миокарда нужно хорошо высыпаться и обязательно ввести в свой график дневной отдых. Рекомендованы физические тренировки, но от чрезмерного "фанатизма" лучше отказаться. Лучшие решения – плаванье, ходьба, дыхательная гимнастика, велосипед. Тренажёрная нагрузка строго дозируется. Диета предусматривает употребление следующих продуктов:

- яйца;
- нежирное мясо и рыба;
- молочные/кисломолочные изделия;
- фрукты и ягоды;
- супы (слабый овощной, рыбный либо мясной бульон);
- пудинги, запеканки и каши;
- овощи (особенно брокколи, шпинат, сладкий перец, цветная капуста, батат, морковь);
- арахис.
Категорически запрещены животные жиры, острые, пряные и копчёные блюда. Воздержитесь от употребления жирной рыбы и мяса. Исключите из рациона наваристые бульоны, кофе и крепкий чай. Выполняя эти рекомендации, вы сможете вернуть себя в нормальное состояние.
Что такое миокардиодистрофия? Причины возникновения, диагностику и методы лечения разберем в статье доктора Мадоян М. А., кардиолога со стажем в 18 лет.
Определение болезни. Причины заболевания
Миокардиодистрофия (МКД) — группа вторичных обратимых поражений мышечного слоя сердца (миокарда) невоспалительной и некоронарогенной природы, которые обусловлены нарушением обмена веществ в миокарде и проявляются нарушением его функций. [1] [3] [5]
Общие признаки миокардиодистрофий:
- Нарушен обмен веществ в тканях сердца.
- Возникает вторично, то есть является следствием или осложнением других патологий.
- Первопричиной не может быть воспаление и поражение артерий сердца (они вызывают иные заболевания — миокардит, ишемическую болезнь сердца).
- Обратимость на начальных этапах (при устранении причин).
- Проявляются разнообразными неспецифическими нарушениями сердечной деятельности.
Заболевание поражает разные возрастные группы, но чаще встречается после 40 лет. [2] [3] [4] [6] [7]
К миокардиодистрофии могут приводить самые различные внутренние и внешние факторы, нарушающие обмен веществ и энергии в тканях сердца. [1] [3] [5] [6] [7]
Внутренние (эндогенные) факторы — патологические процессы в организме, осложнившиеся миокардиодистрофией. Эндогенные факторы можно разделить на две большие группы: сердечные и несердечные причины возникновения МКД.
К сердечным факторам относятся:
- пороки сердца;
- миокардиты;
- ишемическая болезнь сердца (далее — ИБС);
- изменения сердца вследствие гипертонической болезни;
- изменения сердца вследствие лёгочной гипертензии;
- болезни крови (анемии);
- болезни эндокринной системы и обмена веществ (сахарный диабет, ожирение, голодание, подагра, нарушение функций щитовидной железы, патологический климакс и другие) [2][6][7] ;
- болезни пищеварительной системы (тяжёлые поражения печени, поджелудочной железы или кишечника);
- болезни мышечной системы (миастения, миотония);
- эндогенные интоксикации (хроническая почечная недостаточность, хроническая печёночная недостаточность);
- инфекции (острые и хронические, бактериальные и вирусные).
Внешние (экзогенные) факторы — патологические воздействия на организм внешней среды и образа жизни:
- воздействие физических факторов (радиация, вибрация, экстремальные температуры) [7] ;
- воздействие химических факторов (хронические и острые отравления химическими элементами и соединениями, алкоголем, наркотиками, некоторыми лекарственными средствами);
- физическое и психоэмоциональное перенапряжение (хроническое и острое). [2][4]
Симптомы миокардиодистрофии
Характеристика симптомов при миокардиодистрофии:
- неспецифичны — могут наблюдаться и при других заболеваниях;
- наслаиваются на симптомы заболевания (состояния), вызвавшего МКД;
- обратимы — могут полностью исчезнуть при своевременном устранении причины МКД;
- нарастают по мере развития МКД.
Виды симптомов при МКД:
- Боли в сердце. В отличие от болей при ИБС, не связаны с физической нагрузкой, не носят жгущий и давящий характер, отличаются большей длительностью, не купируются (не прерываются) нитратами. В отличие от болей при поражении плевры (оболочки лёгких), не связаны с актом дыхания и кашлем. В отличие от болей при поражении позвоночника, не связаны с движениями в корпусе. Но могут, как плевральные и позвоночные боли, купироваться обезболивающими и противовоспалительными средствами.
- Одышка — чувство нехватки воздуха. Как и при большинстве других заболеваний с одышкой, последняя обычно нарастает при нагрузке.
- Отёки. Как и при большинстве других заболеваний сердца, отёки чаще локализуются на нижних конечностях и нарастают к вечеру.
- Нарушения ритма сердца. Могут отмечаться приступы сердцебиений, неприятные чувства перебоев, остановки сердца, головокружения, редко — обмороки.
Патогенез миокардиодистрофии
В патогенезе миокардиодистрофии задействованы ткани сердца следующих видов:
- Мышечная ткань (сердечная мышца, миокард). Функция — нормально сокращаться (при этом из камер сердца кровь выбрасывается) и расслабляться (при этом камеры сердца заполняются следующей порцией крови).
- Нервная ткань (проводящая система сердца). Функция — генерировать нервные импульсы строго определённых характеристик (место возникновения, частота) и без задержек проводить их к миокарду. Именно нервный импульс заставляет сердечную мышцу сокращаться.
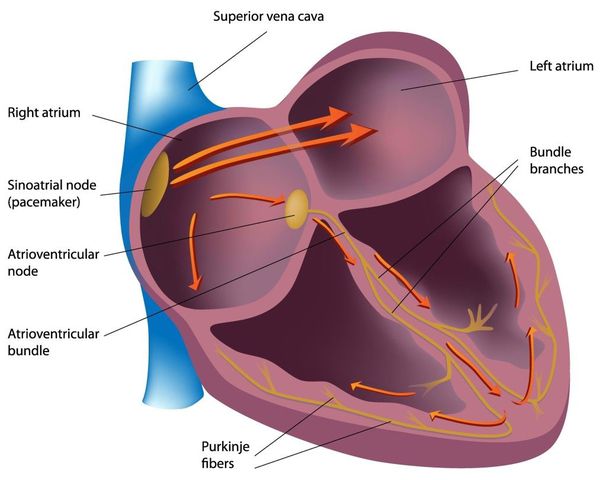
При нарушении обменных процессов (электролитного, белкового, энергетического) нарушаются и функции сердечных тканей [1] [2] [5] : мышечные клетки утрачивают способность к нормальным сокращениям, нервные — к генерированию и проведению нормальных импульсов.
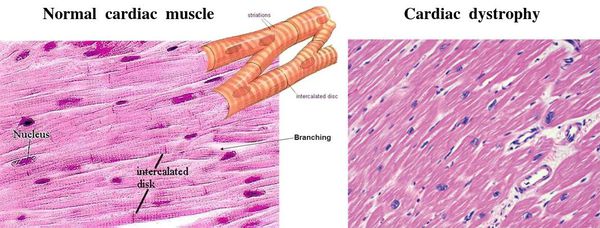
Причём поражается не сразу вся ткань сердца. Сначала возникают одиночные очаги дистрофии из нескольких клеток, а соседние неповреждённые клетки пытаются восполнить потерю и усиливают свою функцию. Затем количество и размер поражённых очагов увеличиваются, происходит их слияние, здоровые участки теряют способность компенсировать ухудшение работы, появляется расширение сердечных камер и выраженное нарушение функций сердца. [3]
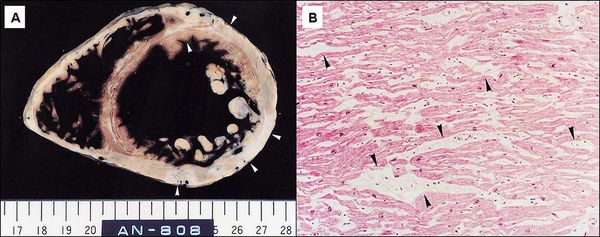
Далее при прекращении воздействия причинного фактора начинается медленное восстановление структуры и функции клеток. [7] При продолжающемся воздействии причинного фактора происходит гибель клеток и их замещение рубцовой (соединительной) тканью. Соединительная ткань не способна сокращаться и расслабляться, генерировать и проводить импульсы, заменяться здоровыми клетками. Процесс формирования соединительной ткани в сердце называется кардиосклероз, на этом этапе у болезни уже не может быть обратного развития. [3]
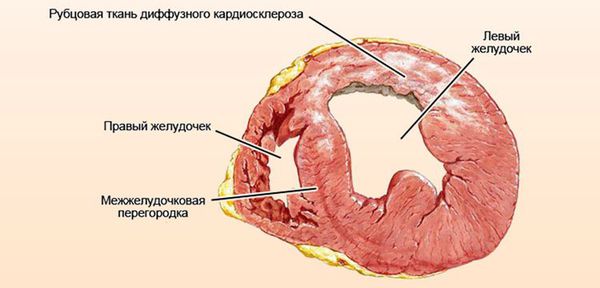
Классификация и стадии развития миокардиодистрофии
Миокардиодистрофии классифицируют по причинам возникновения, перечисленным выше, а также по скорости развития и стадиям заболевания. [1] [5]
По скорости развития миокардиодистрофий различают:
- острую форму (при массивном воздействии внешних и внутренних факторов: например, при тромбоэмболии лёгочной артерии, гипертоническом кризе, остром физическом перенапряжении);
- хроническую форму (при длительном воздействии умеренных по силе внешних и внутренних факторов: например, при хронической интоксикации, часто рецидивирующих острых инфекциях).
По стадиям миокардиодистрофий выделяют:
- I стадию — компенсации. Обратима. Формируются очаги дистрофии. Изменения на микроскопическом уровне. Симптомы отсутствуют или минимальны.
- II стадию — субкомпенсации. Обратима. Очаги дистрофии сливаются. Изменения на макроскопическом уровне, камеры сердца увеличиваются в размерах. Симптомы нарастают.
- III стадию — декомпенсации. Необратима. Некроз клеток с замещением их соединительной тканью — кардиосклероз. Прогрессирующее нарушение структуры сердца и нарастание симптомов.
Осложнения миокардиодистрофии
- Хроническая сердечная недостаточность — утрата способности сердца обеспечивать организму требуемый кровоток. Проявляется нарастающими одышкой, сердцебиением, слабостью. [3] Симптомы сначала возникают при интенсивных нагрузках, затем при обычных, требуется всё больше времени для восстановления, появляются и усиливаются отёки. Затем одышка и сердцебиение появляются при любых движениях, потом и в покое, возникают приступы сердечной астмы, может развиться отёк лёгкого. Хорошо подобранное лечение способно надолго затормозить развитие событий по этому сценарию. Без лечения достаточно быстро наступает смерть от прогрессирующей сердечной недостаточности.
- Нарушения ритма и проводимости сердца — утрата способности проводящей системы сердца к генерации и проведению нормальных импульсов. Импульсы приобретают патологический характер (возникают не в тех местах, не с той частотой) или не могут достичь рабочего миокарда и вызвать его сокращение. Диапазон нарушений ритма и проводимости сердца чрезвычайно широк [2] : от незначительных (одиночная, редкая экстрасистолия (преждевременное сокращение сердца), некоторые виды блокад) до жизнеугрожающих (пароксизмальные нарушения ритма, мерцательная аритмия, тяжёлые блокады). Разными могут быть и проявления: от полного отсутствия симптомов до выраженных сердцебиений, болей в сердце, обмороков. Соответственно, предполагается разное лечение — от отсутствия необходимости специального лечения до экстренного хирургического.
Диагностика миокардиодистрофии
Задачи диагностического процесса:
- исключение других, более опасных и необратимых заболеваний сердца;
- выявление причин миокардиодистрофии;
- определение эффективности получаемого лечения.
В диагностике миокардиодистрофий большое значение имеет грамотный расспрос и внимательный осмотр пациента. Также проводят электрокардиографию, УЗИ сердца, рентгенологичесское исследование органов грудной клетки, лабораторные исследование крови и мочи. [3] Специфических изменений результатов данных исследований для миокардиодистрофий нет, но они позволяют выявить заболевания — причины миокардиодистрофий. ЭКГ и УЗИ сердца могут проводить повторно для оценки положительной динамики функций сердца на фоне проводимого лечения.
Лечение миокардиодистрофии
Задачи лечебного процесса:
- устранение причины миокардиодистрофии;
- восстановление (улучшение) обмена веществ в сердечных тканях;
- устранение (уменьшение) симптомов;
- профилактика и лечение осложнений.
Своевременность и полнота устранения причины миокардиодистрофии определяет эффективность терапии и её сроки. На этапе устранения причины лечебный процесс сильно разнится у больных с разными причинами заболевания: [1] [2] [5] [6] [7]
- женщин с патологическим климаксом лечат гинекологи при помощи гормональных препаратов;
- пациенты с хроническим тонзиллитом, осложнившимся миокардиодистрофией, нуждаются в оперативном удалении миндалин ЛОР-врачом;
- тиреотоксикоз, как причина миокардиодистрофии, лечится эндокринологом медикаментозно или удалением щитовидной железы или её части;
- анемия лечится гематологом или терапевтом, в зависимости от выраженности заболевания — стационарно или амбулаторно;
- для лечения алкогольной миокардиодистрофии необходимо исключить употребление алкоголя, поэтому здесь требуется помощь нарколога.
- голодание, будучи причиной МКД, может быть устранено при помощи психиатра, если у пациента анорексия, и посредством привлечения к проблеме социальных служб, если у пациента нет возможности обеспечить себе регулярное питание;
- тяжёлые психоэмоциональные реакции, вызвавшие миокардиодистрофию, лечатся психотерапевтом сеансами психотерапии или медикаментозно;
- физическое перенапряжение, вызвавшее миокардиодистрофию, должно быть срочно прекращено и не должно возобновляться, в таком случае вне спорта роль врача играет сам пациент, а в спорте — тренер под руководством врачей спортивной медицины. [2][4] И так далее.
Однако не всякую выявленную причину миокардиодистрофии можно устранить. Например, сами заболевания (длительные или хронические) и токсические препараты, применяемые для их лечения, лучевая терапия онкологических больных, некупируемые зависимости и другое.
Параллельно лечению основного заболевания, вызвавшего миокардиодистрофию (независимо от того, можно его устранить или нет), всех больных наблюдает кардиолог, по его назначению применяются виды лечения, направленные на улучшение обмена веществ в сердечных тканях, уменьшение симптомов и профилактику осложнений. [3]
Немедикаментозное лечение — нормализация образа жизни и питания, отказ от вредных привычек. Важно, чтобы пациент придерживался определённого режима дня, полноценно отдыхал и питался, обязательно имел регулярные, адекватные именно для него физические нагрузки, ежедневно находился на свежем воздухе. Также очень важно, чтобы в жизни пациента было увлекающее его дело. Немедикаментозное лечение — это зона ответственности пациента. Врач может порекомендовать, но реализовывать должен сам пациент.
Медикаментозное лечение:
- Улучшают обмен веществ в сердце препараты калия, витамины группы В, стимуляторы обменных процессов. Их обычно назначают курсами 3-4 раза в год.
- Уменьшают симптомы нарушений ритма препараты с антиаритмической активностью. Нарушения проводимости и ритма могут потребовать и хирургического лечения.
- Уменьшают симптомы хронической сердечной недостаточности и являются средством профилактики её развития такие препараты как ингибиторы ангиотензинпревращающего фермента, β-адреноблокаторы. [3]
Медикаментозное лечение — это зона ответственности врача. Ни в коем случае не надо пытаться лечиться самостоятельно. Каждый медикаментозный препарат (витамины и стимуляторы обменных процессов в том числе) может при определённых условиях нанести вред.
Прогноз. Профилактика
При I и II стадиях прогноз благоприятный. После устранения причинного фактора функции сердца могут полностью восстановиться. Длительность периода восстановления зависит от времени начала лечения (чем быстрее начата адекватная терапия, тем быстрее регрессируют патологические изменения) и от общего состояния организма (молодой возраст, отсутствие сопутствующих заболеваний способствуют быстрейшему восстановлению) и может составлять от года до многих лет. [7]
При III стадии прогноз зависит от выраженности изменений и наличия осложнений. Так как изменения в сердце уже необратимы, речь идёт не о восстановлении нормальных параметров сердца и хорошего самочувствия, а о замедлении прогрессирования хронической сердечной недостаточности и нарушений ритма. При III стадии необходимо пожизненное лечение, профессиональная деятельность ограничена либо невозможна, а при отсутствии лечения неблагоприятным становится и прогноз жизни.
Профилактика:
- здоровый образ жизни, отказ от вредных привычек;
- своевременное выявление и адекватное лечение всех заболеваний;
- санация (профилактика) очагов хронической инфекции;
- устранение вредного воздействия факторов внешней среды, регулярное медицинское обследование при работе с профессиональными вредностями.
 26-07-2019
26-07-2019 0 Просмотров
0 Просмотров 0 комментариев
0 комментариев 0 Рейтинг
0 Рейтинг